AIDS与非AIDS患者神经梅毒影像表现对比分析
李 莉 李宏军 任美吉 赵 晶
(首都医科大学附属北京佑安医院放射科,北京 100069)
· 感染与炎性反应放射学 ·
AIDS与非AIDS患者神经梅毒影像表现对比分析
李莉李宏军*任美吉赵晶
(首都医科大学附属北京佑安医院放射科,北京 100069)
目的探讨神经梅毒的影像学表现,分析获得性免疫缺陷综合征(acquired immune deficiency syndrome, AIDS)与非AIDS患者合并神经梅毒影像学特点。方法回顾性对照分析8例AIDS合并神经梅毒与23例非AIDS合并神经梅毒的影像学表现,比较二者影像表现的差别,并进行统计学分析。结果脑炎16例,脑萎缩13例,脑梗死8例,脑膜炎7例,树胶肿1例,头颅CT或磁共振成像(magnetic resonance imaging, MRI)正常3例。14例表现为多种形式病变并存,脑炎为主要改变。AIDS组和非AIDS组的影像学表现差异无统计学意义(P>0.05)。结论神经梅毒的影像表现多种多样,基本影像表现有脑炎、脑萎缩、脑梗死、脑膜炎以及树胶肿等改变。
神经梅毒;磁共振成像;获得性免疫缺陷综合征
神经梅毒(neurosyphili,NS)是由苍白螺旋体(梅毒螺旋体)(Treponemapallidum)侵犯脑膜和(或)脑实质所致的一种慢性中枢神经系统感染性疾病。近年来,神经梅毒的发病率又呈现上升趋势,同时由于获得性免疫缺陷综合征(acquired immune deficiency syndrome, AIDS)发病率的上升,AIDS合并神经梅毒的发病率也有所上升。目前未见到国内外有关AIDS与非AIDS合并神经梅毒的对比研究文献,因此本文回顾性分析31例AIDS与非AIDS患者合并神经梅毒的影像学表现,并进行对比研究,旨在提高对NS的认识。
1 资料与方法
1.1临床资料
收集2010年以来首都医科大学附属北京佑安医院收治的AIDS合并神经梅毒8例和非AIDS神经梅毒23例。入组标准:(1)血清及脑脊液快速血浆反应素试验(rapid plasma regain, RPR)和梅毒螺旋体血凝试验(Treponemapallidumhemagglutination assay, TPHA)阳性,未行脑脊液RPR和TPHA者,经诊断性治疗有效确诊;(2)有神经系统症状和体征;(3)在首都医科大学附属北京佑安医院行CT或MRI检查且资料完整;(4)临床及实验室资料齐全;(5)既往没有明确其他神经系统病史者,本次排除人免疫缺陷病毒(human immunodeficiency virus, HIV)脑炎及其他病原体感染;(6)AIDS组患者血清 HIV抗体检查阳性,且均经国家指定实验室确证实验证实。 AIDS组男性7例,女性1例,年龄28~56岁,平均年龄42.63岁;非AIDS组男性19例,女性4例,年龄40~71岁,平均年龄48.96岁。两组的主要临床症状有记忆力减退、反应迟钝、语言不利、头痛、头晕、狂躁等,其他症状还包括抽搐、幻听幻视、乏力、肢体麻木等。31例患者中22例梅毒经脑脊液实验室检查确诊,9例经诊断性治疗有效确诊。确诊后予以青霉素治疗,疗程结束后患者神经系统症状均有所好转。
1.2检查方法
21例患者行头颅磁共振成像(magnetic resonance imaging,MRI)平扫检查,其中增强扫描18例,8例进行了磁共振(magnetic resonance, MR) 扩散加权成像(diffusion weighted imaging,DWI)。7例行CT平扫检查,3例同时行CT及MR检查。MR检查采用Siemens Magnetom Trio Tim MR 3.0 T型全身扫描仪,常规行SE序列轴位T1WI和T2WI,对比剂为钆钆喷替酸葡甲胺(gadopentetate dimeglumine,Gd-DTPA),剂量0.1 mmol/kg,静脉注射。CT检查采用GE Light Speed VCT 64螺旋CT机行平扫检查。复查常规头颅MRI的患者2例。
1.3研究内容
3名影像科主治医师医师共同分析阅片,判断有无病变、病变部位、病变的数目及分布、有无占位效应、密度或信号特点,以及增强后的强化特征,并商讨达成共识。
1.4统计学方法
应用SPSS 17.0统计软件进行统计学分析,采用Fisher确切概率法,以P<0.05为差异有统计学意义。
2 结果
本组 31例患者脑部影像学表现主要分为6种。AIDS组与非AIDS组神经梅毒患者影像学表现对照见表1。2组影像学表现比较,差异无统计学意义(P>0.05)。

表1 AIDS组及非AIDS组神经梅毒患者影像学表现对照
1)脑炎:16例患者,MRI表现有脑炎改变,4例病变累及多个脑叶,余为单侧病变。多发均为双侧不对称性病变。颞叶病灶(包括海马)10例,额叶病灶6例,顶叶病灶3例,枕叶病灶1例,1例累及脑干(图1)。MRI上主要表现为大片状脑组织肿胀,呈稍短、等或长T1、长或稍长T2信号,DWI表现为等~高信号。增强扫描病灶轻度强化或明显强化。2例复查MRI均显示病变范围明显缩小或消失,其中1例21个月后复查显示T2WI病灶呈稍高信号(图2)。
2)脑萎缩:13例患者出现不同程度的脑萎缩,均表现为大脑半球萎缩。除3例脑萎缩基本对称,余11例均为不对称性脑萎缩。其中,颞叶(包括海马)萎缩7例(图3),额叶萎缩3例,脑室扩大11例,脑沟、脑裂及脑池增宽6例。
3)脑梗死:8例脑梗死,其中,发生在基底节4例,半卵圆中心3例,脑干1例。在MRI上,病灶表现为点状或斑片状等或长T1、长T2信号,静脉注射Gd-DTPA后病灶无强化。
4)脑膜炎:头颅增强扫描18例,脑膜强化者7例,其中2例伴有脑膜增厚。7例脑膜强化均表现为局限性线样强化,其中为颞叶脑膜5例,额叶脑膜2例。
5)梅毒树胶肿:1例表现为树胶肿,病灶位于右侧颞叶,呈结节状,增强后病灶不均匀强化。3例患者CT或MRI表现正常。
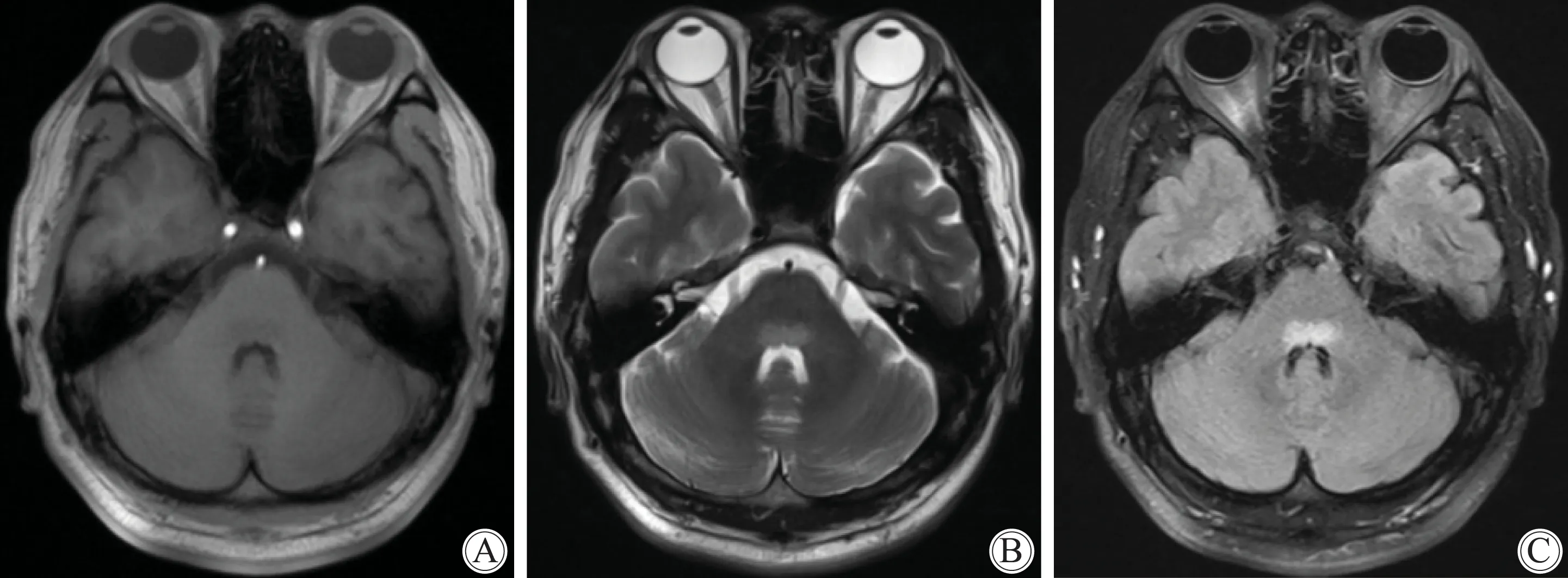
图1 脑炎影像表现
A,B:MRI show symmetrical slightly long T1 and slightly long T2 signals at bilateral pons; C:TRIM show above lesions with high signals; MRI: magnetic resonance imaging.

图2 脑膜脑炎影像表现
A,B:MRI show irregular slightly short T1 and slightly long short signals at the right parietal subcortical, surrounded by edema; C: T1WI post-contrast show obviously enhancement of lesions and enhancement of adjacent meninge; D: 21 months later reexamination: T2WI show the lesion with slightly long T2 signals; MRI: magnetic resonance imaging.

图3 脑萎缩影像表现
T1 WI showed bilateral hippocampal atrophy and the boundary of the cortex and medulla is clear.
3 讨论
梅毒感染的各期均可以出现神经系统改变,梅毒患者如不及时治疗或治疗不规范,约25%可发展为神经梅毒[1]。神经梅毒据感染的时期和累及范围不同可以分为多种临床类型,感染早期多为无症状脑膜型和脑膜血管型,晚期可导致脑实质型梅毒,主要包括麻痹性痴呆脊髓痨。以上各型不是独立存在,临床上有些患者同时表现为两种以上的类型。由于梅毒对脑实质、脑膜、脊髓及血管的广泛损害,因此,神经梅毒的影像学表现多样,包括脑炎、脑萎缩、脑膜炎、树胶肿以及脑血管病变(梗死、软化灶、慢性缺血病灶)等改变,同一患者可有一种或几种表现同时存在。
本研究中梅毒脑炎在AIDS组和非AIDS组均发生率较高,病变多累及单个脑叶,呈大片状分布,病变区内脑组织弥漫性肿胀,T1WI 呈稍低、低或等信号,T2WI呈稍高信号。T2WI和DWI信号增高多为早期或急性期水肿所致,晚期则是神经胶质增生的表现[2-4]。1例梅毒脑炎经有效治疗后,复查MRI显示病变范围明显缩小,T2WI仍呈稍高信号,推测其晚期高信号是神经胶质增生所致。发生于颞叶的梅毒脑炎需与单纯疱疹病毒性脑炎和副肿瘤性边缘叶脑炎等相鉴别。单纯疱疹病毒脑炎MRI多表现为单侧额颞叶受累,皮质和皮质下广泛水肿和出血点,多有占位效应,脑回样强化,病灶与豆状核外缘界限清楚,凸面向外,如刀切样,但这些影像学表现也仅能部分鉴别神经梅毒及单纯疱疹病毒脑炎[5-7]。副肿瘤性边缘叶脑炎亚急性或慢性起病多见,多为双侧对称性受累,MRI表现为双颞叶包括海马区及杏仁核长T2信号,DWI呈稍高信号,无出血和强化[8],确诊常需检测到抗神经元抗体及原发肿瘤病灶。
脑梗死是脑膜血管型神经梅毒常见的影像表现之一,多表现为小的腔隙状梗死,也可表现为大面积脑梗死。小灶状脑梗死主要是梅毒性血管炎所致动脉血管狭窄或闭塞,小血管内皮水肿和增生,引起闭塞性动脉内膜炎所导致。病灶多见于额叶、颞叶、顶叶、基底节和半卵圆中心,呈斑片状、点状低密度或长T1长T2信号,边缘模糊。研究[9]表明颞叶、额叶、顶叶等较易出现脑血流减少,枕叶、小脑、基底节和脑内核团的脑血流也可出现异常,故颞叶、额叶、顶叶发生率较高;杏仁体、海马等双侧边缘系统也可受累。本研究中患者均为小的腔隙状脑梗死,主要位于基底节和半卵圆中心,而杏仁体、海马和丘脑未见明显异常。
脑萎缩是神经梅毒常见而严重的病变,多见于麻痹性痴呆。本研究中13例患者出现不同程度的脑萎缩,其中4例麻痹性痴呆患者均出现脑萎缩,且以颞额叶多发,主要表现为额颞叶局部脑沟增宽, 脑回变窄,与文献[10-11]报道相符。本研究中脑沟、脑裂增宽,这种改变主要与神经梅毒的皮质破坏及神经元丢失有关;且海马受累萎缩,也说明有神经元的丢失或神经纤维的减少[12]。本研究的脑萎缩多为双侧半球不对称萎缩,海马萎缩也表现为单侧,由此可与阿尔茨海默病(Alzheimer’s disease,AD)所致的脑萎缩相鉴别,AD所致的脑萎缩多为双侧半球常为对称性脑萎缩,范围广泛,主要表现为灰质、白质和海马体积缩小,脑室和脑脊液所占颅内体积百分比增大。
树胶肿型神经梅毒可见于梅毒感染的任何阶段,被认为是神经梅毒的特异性改变。树胶肿病灶可发生在脑组织任何部位,常位于大脑凸面,单发或多发的结节状或类圆形病灶,直径约1.0~3.0 cm,病灶中心的干酪样坏死为低信号或等、低混杂信号灶,增强扫描病灶呈结节状或环形强化,邻近脑膜亦可强化,似“脑膜尾”征。最大病变层面显示病变边缘常以钝角与周围脑膜相交,周围为较大范围无强化的水肿带,有占位效应。梅毒树胶肿的病理改变与结核结节相似,但中心的干酪样坏死不彻底,干酪样坏死在T2WI的低信号是由于巨噬细胞产生顺磁性游离基非均匀地分布于干酪性肉芽肿内造成的,病灶环形强化则是因为坏死区周围炎性肉芽组织新生血管的血脑脊液屏障不成熟所致,邻近脑膜强化代表脑膜受累[13-14]。本组1例CT表现为右侧颞叶结节状高密度病灶,MRI病灶为长T1、长T2信号,增强扫描病灶边缘强化明显。
神经梅毒常常表现为几种病变形式并存,本研究中有14例表现为多种形式病变并存,例如脑萎缩与脑炎并存,脑梗死与脑萎缩并存等。其中有2例患者同时存在有脑膜血管型和麻痹性痴呆。MRI显示额叶、颞叶脑回及海马萎缩,脑沟、脑裂增宽,侧脑室扩大,脑炎,脑膜增厚强化等改变。其病理主要为脑膜炎症反应之后,淋巴细胞和浆细胞浸润大脑皮质小血管,并可延伸至皮质本身。大脑皮质炎性反应可致皮质神经元脱失及胶质增生。梅毒螺旋体也可直接侵犯脑实质,破坏大脑皮质神经元致其缺血、缺氧。已有研究[15-17]证实麻痹性痴呆患者的大脑皮质中有梅毒螺旋体的存在,特别在额叶更易发现。
神经梅毒的影像表现多种多样,基本影像表现有脑炎、脑萎缩、脑梗死、脑膜炎以及树胶肿等改变。由于病例数有限,本研究中AIDS组和非AIDS组的影像学表现未见差异。 AIDS和非AIDS患者合并神经梅毒的影像学表现差异有待进一步探讨,还需要扩大样本量或进行多中心联合实验进一步研究。
[1]Sinha S, Harish T, Taly A B, et al. Symptomatic seizures in neurosyphilis: an experience from a university hospital in south India [J]. Seizure, 2008,17(8):711-716.
[2]Gaud S, Sauvóe M, Muresan M, et al. Left mesiotemporal lesions and anterograde memory impairement: a case of neu-rosyphilis[J]. Rev Neurol: Paris, 2011,167(11):833-836.
[3]Omer T A, Fitzgerald D E, Sheehy N, et al. Neurosyphilis presenting with unusual hippocampal abnormalities on magnetie resonance imaging and positron emission tomography scans: a case report[J]. J Med Case Rep, 2012,6:389.
[4]Bash S, Hathout M, Cohen S. Mesiotemporal T2-weighted hyperintensity: neurosyphilis mimicking herpes encephalitis[J]. AJNR, 2001,22(2):314-316.
[5]Saunderson R B, Chan R C. Mesiotemporal changes on magnetic resonance imaging in neurosyphilis[J]. Int Med J, 2012,42 (9):1057-1063.
[6]Xiang T, Li G, Xiao L, et al.Neuroimaging of six neurosyphilis cases mimicking viral encephalitis[J]. J Neurol Sci, 2013, 15(1-2):164-166.
[7]Jeong Y M, Hwang H Y, Kim H S. MRI of neurosyphilis presenting as mesiotemporal abnormalities: a case report[J]. Korean J Radiol, 2009,10(3): 310-312.
[8]黄飚, 梁长虹, 王广谊, 等.副肿瘤边缘叶脑炎的MRI表现[J].放射学实践, 2008,23(9):980-983.
[9]施辛, 吴锦昌, 刘增礼, 等.早期梅毒患者脑血流灌注显像研究[J].中华医学杂志, 2002,82(9):580-582.
[10]Wang X, Yang Y, Wang X, et al.MRI findings and early diagnosis of general paresis of the insane[J]. Neurol Res,2014,36(2):137-142.
[11]Peng F,Hu X,Zhong X,et al.CT and MR findings in HIV-negative neurosyphilis[J]. Eur J Radiol,2008,66(1):1-6.
[12]叶林峰, 吴小杨, 林齐防, 等. 麻痹性痴呆患者海马磁共振波谱研究[J]. 临床神经病学杂志, 2015,28(6):456-459.
[13]Berger J R, Waskin H, Pall L, et al. Syphilitic cerebral gumma with HIV infection[J]. Neurology, 1992, 42(7): 1282-1287.
[14]Kaplan J G, Sterman A B, Horoupian D, et al. Luetic meningitis with gumma: Clinical, radiographic, and neuropathologic features[J]. Neurology, 1981, 31(4): 464-467.
[15]王芷沅. 神经梅毒(二)[J]. 临床和实验医学杂志, 2002, 1(4):257-259.
[16]王晓茜,薛维爽,滕伟禹. 误诊为精神病和进行性核上性麻痹的神经梅毒1例[J]. 中国医科大学学报,2015,44(4) :378-379.
[17]王林娜,樊硕,郑和义,等. 夫妻梅毒75例发病情况临床分析[J]. 中国煤炭工业医学杂志,2014,17(4):534-536.
编辑慕萌
Analysis and comparison of radiographic characteristics of neurosyphilis in patients with and without AIDS
Li Li, Li Hongjun*, Ren Meiji, Zhao Jing
(DepartmentofRadiology,BeijingYouanHospital,CapitalMedicalUniversity,Beijing100069,China)
ObjectiveTo analyze and compare radiographic characteristics of neurosyphilis in patients with and without acquired immunodeficiency syndrom (AIDS) radiographic characteristics. MethodsCT and MRI findings were analyzed retrospectively in 8 cases of AIDS with neurosyphilis and 23 cases without AIDS neurosyphilis, the differences of imaging findings were compared between the two groups. ResultsThere were 16 cases with encephalitis, 13 cases with brain atrophy, 8 cases with cerebral infarction, 7 cases with meningitis, 1 case with cerebral gumma, 3 cases with normal imaging findings; Fourteen cases showed the coexistence of various forms of lesions, encephalitis was the main change. There was no statistically significant difference in imaging findings between the two groups. ConclusionThe imaging appearance of neurosyphilis is various. Imaging appearance of neurosyphilis include encephalitis, brain atrophy, cerebral infarction, meningitis and cerebral gumma.
neurosyphilis; magnetic resonance imaging; acquired immunodeficiency syndrome
国家自然科学基金(81571634), 北京市医院管理局临床医学发展专项(ZYLX201511)。This study was supported by National Natural Science Foundation of China (81571634), Beijing Municipal Administration of Hospital Clinical Medicine Development of Special Funding Support (ZYLX201511).
10.3969/j.issn.1006-7795.2016.04.009]
R 759.1
2016-06-03)
*Corresponding author, E-mail:lihognjun00113@126.com
网络出版时间:2016-07-2021∶16网络出版地址:http://www.cnki.net/kcms/detail/11.3662.r.20160714.2116.032.html

