从垄断到竞争:医疗领域的改革方向〔*〕
○ 朱俊生
(首都经济贸易大学 劳动经济学院, 北京 100070)
从垄断到竞争:医疗领域的改革方向〔*〕
○朱俊生
(首都经济贸易大学劳动经济学院, 北京100070)
医疗领域包括医疗服务(即服务保障)和医疗保险(即财务保障)两个方面。行政垄断与不当管制造成医疗服务供求失衡与医疗保险低效运行。政府没必要因为医疗保险领域的些许特殊性,就强制性地去替代市场。相反,政府应保持理性的谦卑和对自发秩序尊重。医疗领域的改革方向是从垄断走向竞争,这既关乎自由,也关乎企业家精神。
医疗服务;医疗保险;垄断;竞争
一、医疗服务供求矛盾与行政垄断
(一)医疗服务的供求矛盾
在医疗服务领域存在如下基本的可观察的经验事实:一方面,医疗卫生服务需求迅速增加。2014年名义卫生总费用是1978年的321倍,剔除同期物价指数增长5.98倍的因素,卫生总费用增长53.7倍。同时,卫生总费用占GDP的比例也提高很快,从1978年的3.02%左右提高到2014年的5.6%(参见图1)。这意味着医疗服务的需求在不断释放和快速增加。
另一方面,医疗服务供给及其资源动员能力非常低下。1978年到2014年,医疗服务机构的床位数增长3.23倍,如果剔除同期人口增长42%的因素,床位数仅增长2.3倍(参见图2)。卫生技术人员也是如此,1978年到2014年仅增长3.08倍,剔除人口增长因素,实际仅增长2.17倍(参见图3)。一直以来,医疗服务机构床位数与卫生技术人员的同时期增长速度远远低于卫生总费用(参见图4)。
图1我国卫生总费用及其占GDP的比例增长趋势(1978-2014)单位:亿元、%
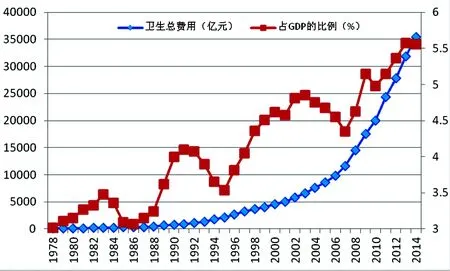
资料来源:《中国卫生统计年鉴》(历年)及《我国卫生和计划生育事业发展统计公报》(历年)。下同。
图2我国卫生服务机构床位数增长趋势(1978-2014)单位:万张
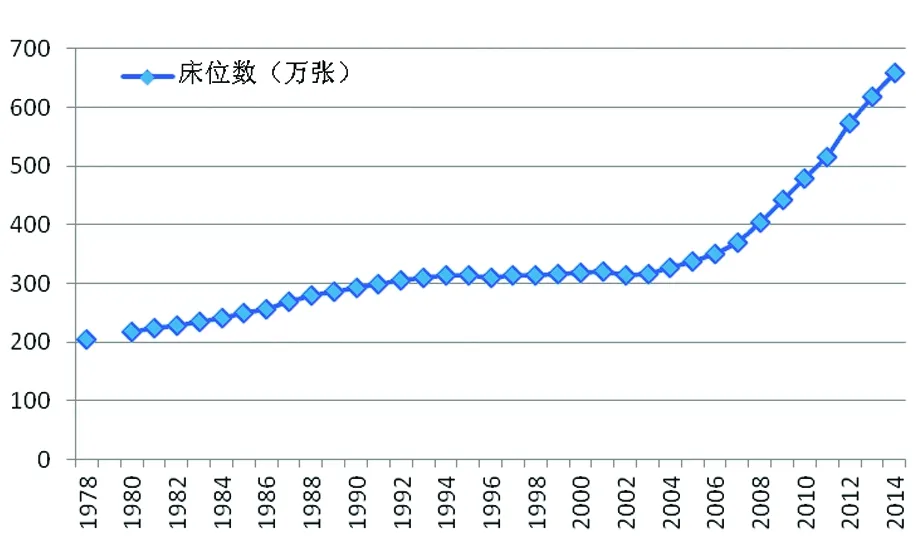
图3 我国卫生技术人员增长趋势(1978-2014) 单位:万人
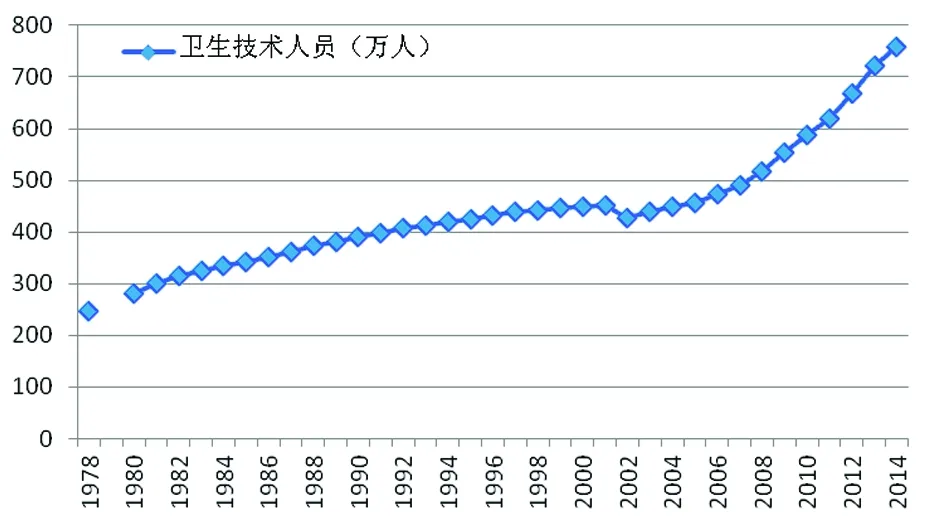
图4 卫生总费用、床位数、卫生技术人员增长速度比较(1978-2014) 单位:%
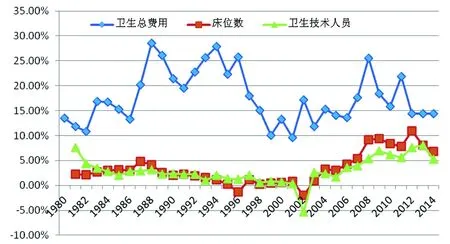
上述可观察的经验事实表明,医疗服务供求严重失衡,供不应求是其主要矛盾。〔1〕这进一步使得医院、尤其是公立医院具有买方与卖方双向垄断地位,即面对众多的药厂,具有较大规模药品购买数量的公立医院处于一种买方优势地位。同时,公费医疗和医疗保险定点医院也主要以公立医院为主,而且这种定点资格很难被取消,这进一步强化了公立医院的买方垄断地位;面对患者,公立医院的卖方垄断主要体现在交易地位的不对称,即医生与医院具有对患者的处方权以及药品与医疗服务供给种类和数量决定权。
(二)医疗服务管制与行政垄断
医疗服务供求失衡的根本原因在于行政管制与垄断。长期以来,卫生主管部门对医疗服务实行严格的行政管制,包括进入管制、价格管制、生产管制、人员管制等。同时,通过行业政策、财政政策,在医疗行业体系内根据医院等级、所有制性质等进行资源分配,形成事实上的行政垄断。行政管制与垄断造成医疗服务领域开放不足,大量的市场资源、民间资源与国际资源难以进入医疗服务市场,从而导致严重的供求矛盾。总之,医疗卫生体制问题的症结在于行政垄断。对内体现为民营医院的市场准入面临诸多壁垒,对外则体现为外资医院进入国内市场举步维艰。行政体制管制与垄断使得市场准入受到严格限制,无法形成多元化、竞争充分的医疗服务供给格局,造成公立医院事实上的垄断地位。从2008年医疗卫生体制改革以来,民营医院床位数占比虽然有所增加,但2014年仍仅占16.84%(参见图5)。同时,受制于医疗保险定点医院准入的限制等因素的影响,民营医院的病床使用率远远低于公立医院,2014年二者相差近30个百分点(参见图6)。这进一步使得民营医院的门诊人数和住院人数占比更低,2014年分别仅占全国门诊人数和住院人数的11.07%和12.75%(分别参见图7和图8)。
图5医疗服务机构床位分布及其占比增长趋势(2008-2014)单位:张、%
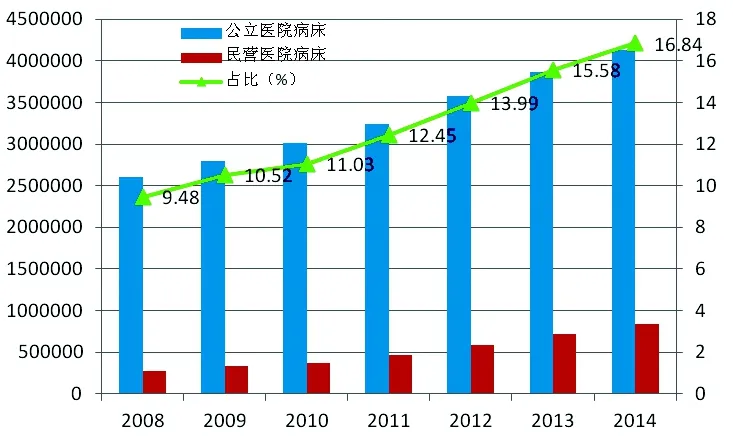
图6 公立医院和民营医院病床使用率比较(2008-2014) 单位:%
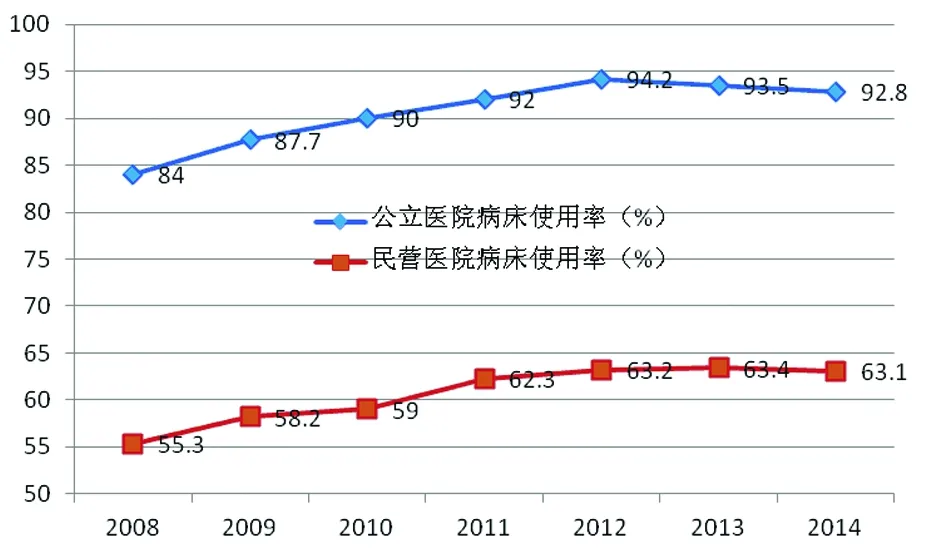
图7 公立医院和民营医院门诊人数及其占比比较(2008-2014) 单位:%
图8 公立医院和民营医院住院人数及其占比比较(2008-2014) 单位:%

同时,居于垄断地位的公立医院本身又成为行政化的附庸,行政等级制在资源配置中起决定性作用,既缺乏效率,也无公正可言。
另外,我国长期实行医疗服务价格和药品价格管制。这种管制显然无效,造成了诸如以药养医、过度医疗等问题。同时,管制还带来了“非意图后果”,比如,扭曲医疗服务市场,衍生出红包、回扣、医疗机构和医护人员声誉差、医患关系紧张等问题,这也进一步削弱了医疗资源的动员能力。
二、医疗保险低效运行与行政垄断
(一)医疗保险运行效率低下
医疗保险制度的基本功能是资金筹集、风险集合与服务购买。〔2〕任何一个国家实施的政策都通过影响医疗保险制度的上述三大功能,来动员足够的资源提供基本卫生服务,为发生大额医疗费用支出的社会成员提供财务保障,避免其陷入贫困。〔3〕同样由于行政垄断,我国医疗保险运行低效,上述功能的发挥很不充分。
首先,资金筹集的可持续性不足。医疗保险制度的资金筹集是指从居民、企业以及其他渠道筹集资金的方式,其对于动员足够的资源为基本卫生服务筹资至关重要。足够的资源是相对于待遇水平而言,二者之间应建立精算上的联系。但目前我国对于医疗保险的待遇水平主要是由行政来确定,并没有建立与之相联系的精算机制。很多时候通过政治手段、行政命令来确定缴费与待遇水平,通过“制度外”机制动员资源,缺乏精算管理和风险控制机制。这种方式强化了政府行政功能,弱化了制度自身调节功能,造成地方政府之间某种程度上存在福利竞赛与保险福利化的现象,制度可持续性堪忧。
其次,集合与分散风险的功能不显著。医疗保险的风险集合功能是指把筹集上来的资金集中管理共同使用。这一般被称为医疗保险制度的“保险功能”,最主要的目的是大家一起来分摊由疾病带来的费用方面的风险。适合保险机制分散的风险通常具有“发生概率比较低、损失程度比较大”的特征。但目前医疗保险采取“社会统筹+个人账户”的制度模式,试图对任何风险特征的医疗风险都予以承保,结果造成医疗保险的运行缺乏效率。在投保人出现灾难性医疗费用的时候,医疗保险制度反而缺乏必要的止损机制,使得其集合与分散风险的功能大打折扣。
最后,服务购买功能发挥不充分。购买服务是指向公共或私营卫生服务提供者获取服务的机制。战略性购买服务是提高卫生系统绩效的核心机制,支付方式是提高医疗保险基金使用效率的关键,因而也是完善医保制度的核心议题。〔4〕我国医疗服务购买机制不完善。一是购买者谈判能力不强,难以形成有效约束。影响购买服务效率的重要因素在于统筹与风险集合的层次太低。由于缺乏有效的风险集合,医疗保险部门就缺乏对卫生服务递送的控制力,和卫生服务提供者谈判时就缺乏优势。另外,分割的制度还可能使不同的卫生服务或递送机制面临不同的甚至是相互冲突的激励机制,这也进一步扭曲了卫生服务市场。二是支付机制存在缺陷,难以控制费用攀升。目前按服务付费仍然是对医院卫生服务的主要支付方式。这样,即便采取了起付线、封顶线和共同支付等需求方控制措施,但由于供给方控制不力,卫生服务提供者也仍然有很强的提供不必要卫生服务的经济激励。
(二)医疗保险管理体制垄断
医疗保险运行效率低下的重要根源是其管理体制的行政垄断,表现为强制性的社会医疗保险与管办不分。一方面,社会医疗保险实施的强制性与个人选择自由之间形成冲突。事实上,每个人会选择最适合自身情境的决策,而强制性保险的制度设计则背离了这一常识。另一方面,目前社会医疗保险的管理和经办的主体主要是各级政府部门。截止2014年底,全国医保经办机构编制人员共39276人,共设置副厅级、正处级、副处级、正科级、副科及以下规格的经办机构2115个,其中1057个经办机构参照公务员管理。医保经办的垄断性造成管办不分,医保行政主管部门与经办机构具有事实上的行政隶属关系,前者既履行监管职能,又参与微观经办,而后者没有独立性。这主要表现为:医保行政主管部门既是“游戏规则”的设计者,又是“游戏”的参与者;既当“裁判员”又当“领队”和“运动员”;医保行政主管部门对经办机构的人、财、物具有高度管制权,二者形成特殊的“父子”关系。管办不分是我国医保管理的顽疾,危害到全民医保体系的运行,具体表现在以下几个方面:
第一,管办不分造成权力运行难以得到有效的约束。在管办不分的情况下,医保行政主管部门一方面确保经办机构的经营垄断权,并为其争取尽可能多的政府投资(通过补贴需方的方式),另一方面则以此手段,作为交换,达到向医保经办机构要权要利的目的。一些地方的医保行政主管部门的官员与经办机构的相关人员合谋,通过挪用和贪污医保基金,甚至参与骗保等方式谋利。管办不分造成隐性的双向利益输送,权力运行不透明,得不到有效的约束。
第二,管办不分造成医疗保险经办机构垄断。在管办不分的情况下,医保行政主管部门极力为经办机构保住经营垄断权,阻断任何可能出现的竞争。目前商业保险机构参与医疗保险市场竞争的阻力很大程度上来源于此。医保经办机构不仅垄断了基本医疗保险市场,每个统筹地区都由当地一家经办机构垄断,在一些地方甚至还垄断了补充医疗保险市场。由于没有竞争,参保人与医疗机构没有选择的空间,再加上行政主管部门对于人、财、物等方面的严格管制,医保经办机构自身也很难有改革与创新的动力。
第三,管办不分带来的既得利益格局使得医保的体制和机制改革停滞不前。在管办不分的状况下,医保行政主管部门热衷于积极争取政府更多地投资需方(相对于投资供方,这显然是正确的改革方向),但重塑医保体制和机制的动力不足,造成相关的改革停滞不前。其中主要原因在于,管办不分造成了医保行政主管部门与经办机构之间的利益共同体,即前者能为后者争取资源,才能巩固在后者中的地位,后者才能对前者言听计从。这种既得利益格局妨碍了机制的重建,因为一旦新的机制发挥作用,医保行政主管部门的权力和地位就会被削弱。这使得医保行政主管部门热衷于要钱、分钱、管钱和花钱,而对重建机制并不感兴趣,从而使得相关的体制和机制改革停滞不前。
第四,管办不分造成医疗保险治理结构失衡。医保经办机构、医保定点医疗机构与商业保险机构三者本应是平等的契约关系,但由于管办不分,医保经办机构与其他机构事实上却成了不平等的监管与被监管关系。当医保经办机构与商业保险机构、医保定点医疗机构及参保人之间利益发生冲突时,医保行政主管部门会首先保护自己“儿子”的利益,而忽略其他三者的利益。
三、医疗领域的行政管制与垄断的理论反思及政府的恰当定位
如前所述,行政垄断造成医疗服务供求失衡与医疗保险低效运行。政府在医疗领域进行各种形式的干预与管制,其背后除了现实利益的纠葛,更有观念的争论。一些主流话语,包括非竞争性、非排他性、非营利性、外部性、信息不对称、市场失灵、(准)公共产品等,试图论证医疗是一个特殊的领域,政府的行政管制与垄断理所当然。但这些论证并不充分,需要进一步的理论反思。
第一,以“完全竞争市场”和“一般均衡”为理论前提假设,以“非竞争性”“非排他性”以及“非盈利性”等特征作为分类依据,将市场上的产品归为公共产品和私人产品,论证医疗服务与医疗保险的“公共产品”属性经不起推敲。首先,一般均衡的分析范式建立在与现实过分偏离的假设之上,市场过程理论被认为是真实市场最贴合的抽象。即“市场是一个过程,一个从一套错误价格到一套可相互调整的价格的纠错的过程,是一个学习和发现的过程。它在趋势上朝向均衡发展,但是却很难达到均衡的状态。一般均衡状态只是市场的一种特殊状态而已。”〔5〕因此,从市场过程理论看来,产品供需无法达至一般均衡状态是市场中所有产品面临的一种常态,而不仅仅是所谓的“公共产品”面临的困境。
其次,以“非竞争性”“非排他性”作为“公共产品”的分类依据也不恰当。非竞争性、非排他性很大程度上是一个产权问题,即产品的所有权、使用权、处分权等权利无法清晰界定或界定的成本很高,导致了产品无法排除他人无偿的消费或使用。实际上,在现实生活中没有产品的产权可以得到绝对明确的界定的,正是市场过程、正是对利润机会异常敏感并能迅速做出反应的“企业家”,才使得不同产品的产权逐渐明晰化。〔6〕因此,产权不明确并不能成为界分公共产品和私人产品的依据。
最后,以“非营利性”作为分类依据同样存在问题。衡量盈利与否的标准,通常使用的是客观化的成本。但正如布坎南所言,“对于有效的决策者来说,成本和收益都是在纯粹主观意义上作出的评估……成本是作出一项选择之前必须克服的障碍……它存在于决策者的头脑中而不是其他地方……决策者之外的其他人不能对成本加以测度,因为主观体验无法被直接观察到”。〔7〕即成本本质上是主观的,不是客观的,用“主观成本”来度量成本与收益,盈利与否将很难界定,也就不能再作为产品分类的依据。
第二,以“外部性”论证政府介入的必要性存在缺陷。布坎南说:“庇古的分析框架向我们展示了一个最典型的混淆客观成本概念与影响个人选择的主观成本概念的区别的例子。”〔8〕因为,在选择理论中,成本应该是以效用维度进行计算的,是主观的。除了做选择的本人外,其他人无法准确度量产品的成本。“成本只是一种价值评估现象,是人们对评价最高的但有尚未实现的满足所赋予的价值。”〔9〕即对于受到外部性影响的人来说,由于没有参与导致此类“成本”的决策过程,对本可避免的效用损失的评价就没有办法来确定。客观上观察到的实际货币支出也不能反映影响选择的成本,即决策者所考虑的真正成本,因此,任何试图对此成本做出的估计都将是全然武断的。私人收益(或成本)与社会收益(或成本)之间的差异也将无从谈起,“外部性”理论的逻辑体系将被打破,政府对所谓的“外部性产品”的干预也将不具备必要性。退一步,即使承认医疗保险存在外部性,也不足以证明政府一定要对其进行干预。就如米塞斯所言〔10〕,即使计划实施者意识到他的项目会给别人带来收益、增进别人的福利,但只要他所预期得到的好处足够大,他也会愿意承担额外的成本。医疗服务与医疗保险并不一定会因为其具有正的外部性就无人提供或出现供给不足,而不得不等待政府的强行干预。
第三,即使存在严重的信息不对称,也不应该诉诸于政府的全面干预。根据哈耶克“分立的知识观”,“整个经济活动的过程中运用了大量的知识,但这些知识并不是集中在任何单个人脑中的知识,而仅仅是作为不计其数的不同的个人的分立的知识而存在的……并且,知识只会作为个人的知识而存在。所谓整个社会的知识,只是一种比喻而已。所有个人的知识的总和,绝不是作为一种整合过的整体知识而存在的。这种所有个人的知识的确存在,但却是以分散的、不完全的、有时甚至是彼此冲突的信念的形式散存于个人之间的”。也就是说,市场中的信息分散在每一个市场参与者脑中,只有其本身才能有意识地获取信息,且这些信息不可言传。因此,政府不可能比市场直接参与者获得更多信息,也不可能知道所有人对产品的真实偏好进而设计出一套能使个人显示其对公共产品真实需求的机制。换句话说,人是有限理性的,政府也不例外。“市场过程理论”认为市场是一个学习和发现的过程。市场行为主体可以在不断的学习、实践和纠错的过程中发现未知的信息,减少信息不对称的程度。同样的,对于“搭便车”问题,如果不相信私人企业家可以做得更好,就更不该指望政府在此方面有更大作为。信息不对称普遍存在,政府自身拥有信息的局限性。而市场才是不断学习和发现的过程,从而减少信息不对称的程度。
基于上述理论反思,政府在医疗领域的恰当定位需要秉持如下原则:第一,实现统治性职能与服务性职能的分离。反对毫无理由地在政府履行诸如医疗服务、医疗保险等服务性职能时为它谋求作为保障法律和秩序的维护者时才应当享有的特权。第二,要实现提供与生产的分离。政府可以为所谓的“公共产品或服务”的提供筹集资金,但在服务生产过程中,不可以使用强制权。即得到经由强制性征税措施的资助后,政府不应该再施以管制或支配。〔11〕第三,坚持临时性原则。政府在服务或产品的生产过程中,不可攫取垄断权,而应作为一个平等的竞争性主体介入,永远被置于一种动态的检验之中。政府对该领域的介入并不构成阻止私营部门进入该领域的理由。任何时候,这个领域对任何生产者来说都应是自由准入的。也就是说,不能因为政府的提供与生产而禁止私营机构去尝试和寻求其他解决办法。一旦人们找到一些新方法,使市场方法能够在它与此前无法得到适用的领域中得到适用,部分或全部就应该交由市场提供。〔12〕这可以激励“排他性”技术的发展,促进产品生产效率的提高。私人部门对利润的追求可以逐步推动成本上排他技术的发展,使“公共产品”变成“私人产品”,进而将改变政府介入的较次的提供方式。同时,多主体参与生产的方式,可以为居民消费一种产品时提供多种选择。消费者的选择和市场的压力有助于促进生产的效率与资源的有效利用。第四,实现多中心治理结构。独立部门(如,基金会、私立协会、民间组织等)在该领域的作用应予以重视。事实上,历史上,在政府介入医疗领域之前,是这些独立组织在一定程度上满足了在今天被认为是“集体需求”的需求。因此,应允许这些独立部门在公共产品的提供方面与其展开直接的竞争,政府行为所导致的以各种权力为支撑的垄断以及由这种垄断所导致的低效情况将会有所改善。独立部门能够得到发展且它的潜能可被开放出来,它将有助于有效防阻政府全面支配社会生活的可能。
总之,政府没必要因为医疗保险领域的些许特殊性,就强制性地去替代市场、大肆进行全面干预。相反,政府应保持理性的谦卑和对自发秩序尊重,恪守抽象的一般规则,实现不同所有制形式和协调机制之间竞争,贯彻选择、竞争和效率激励等福利改革的一般原则。
四、改革方向:从垄断走向竞争
如前所述,行政垄断造成医疗服务供求失衡与医疗保险低效运行。医疗领域的改革方向是从垄断走向竞争。具体而言,在医疗服务领域,要实现对内对外的双向开放,同时推动公立医院体制改革,推动医疗服务和药品价格的市场化。医疗服务生产的目标应该是使投保人公平地获得高效、优质的服务。实现这个目标的手段是多样的,政府可以建立公立医院满足投保人的需求,企业家也可以通过民营医院高效提供投保人所需服务。不同的服务生产形式之间应该是平等竞争的,因为只有竞争才能带来高效的激励。政府不应把医疗保险服务关系国计民生且存在市场失灵等作为理由,来为自己谋取市场垄断权。然而,目前政府举办的公立医院几乎垄断了整个医疗保险服务市场,民营医院根本无力与其竞争。因此,在医疗服务生产过程中,要打破公立医院“管办合一”的局面,为医疗服务的生产提供一个好的基础秩序。同时,政府应遵照“提供和生产可以相分离”的理念,严格恪守“部门中性”的原则,真正平等地对待公立医院与民营医院,促使公立医院的垄断局面扭转为二者有序竞争的格局。莉诺·奥斯特罗姆认为,〔13〕“提供”关注的是谁为产品付款,以供人们消费。“生产”关注的是由谁来从事具体的生产。政府对于医疗卫生服务,更多的是应履行“提供者”的责任,而不是举办医院“生产”医疗服务。坚持“部门中性”的原则要求不对不同的所有制进行歧视,以生产者的资质和能力而不是所有制的性质作为评价生产者的标准,尽可能为各种所有制医院之间的竞争创造公平的环境。公立医院和私立医院,二者效率孰高孰低,在局部可能具有可观察性和主体间客观性,但从全局看,有更多的效率是我们的直观感知无法把握的。事实上,社会中的大量“有效率”来源于迂回的链条,以及支撑迂回链条的一些条件,是在一个个体无法感知的更大范围内迂回中实现的。因此,我们不能基于“理性的自负”,简单地预设二者孰优孰劣,而是应该在开放竞争与动态演化中把握二者的关系。基于上述逻辑,处理公立医院和私立医院的关键是在开放竞争中试错,相关的改革就是要启动一个开放的演化进程。
在医疗保险领域,要秉持自愿的原则,避免大一统的社会医疗保险成为支配和取代个人意志的强制性制度安排。目前我国要求所有劳动者参加政府举办的社会医疗保险。这样,政府其实跨越了强制的边界,一方面侵犯了公民本可享有的私域,另一方面,挤压了商业保险等其他筹资形式的发展空间。哈耶克指出,〔14〕在一个自由社会里,每个个人都拥有一个确获承认的私域,且在此私域中个人不能被政府或他人差来差去,而只能被期望服从那些平等适用于所有人的规则。政府对劳动者参加社会保险的强制,无形中侵犯着个人本可享受的私域和自由选择权。医疗保险筹资过程中应给予市场充分的自由。自由是发展的首要目的,也是促进发展的不可缺少的重要手段。〔15〕因而,政府在推动医疗保险发展的过程中应尽可能地给予公民和市场充分的自由,将“强制”作为次优的筹资方案。为充分保障个人自由,政府不仅需尊重公民参加社会医疗保险还是商业健康保险的选择权,还需要使各医疗保险供给主体能享受到充分的竞争自由,以便提供多种形式医疗保险供个体需求者选择。为使各医疗保险供给者能展开有效的自由竞争,政府一方面要使社会医疗保险摆脱强制与外力协助,走上“自我实施”的轨道,另一方面,要放开对其他保障形式(如商业健康保险)的限制。其他保障形式不仅仅是社会医疗保险的简单补充,而且是医疗保险体系的重要组成部分,也是社会医疗保险强有力的竞争者。演化检验的前提是开放和竞争。目前商业保险在市场准入上基本呈现开放竞争的格局。但社会医疗保险具有参保的强制性、运行的封闭性和垄断性等特征。因此,要反思社会医疗保险强制性原则的合法性,赋予个体自由选择的权利。在社会保险的提供主体和方式上,必须有竞争,以便人们能够选择。不应该存在任何形式的政府的垄断,应允许存在不同所有制形式和协调机制之间存在竞争。要实现社会保险提供从政府到市场与社会的多元部门的转型,从单中心走向多中心的治理结构。也就是说,要实现“管办分开”,即政府机构制定政策和监管政策执行,具体的医疗保险经办、微观管理方面的决策必须留给经办机构自身,让其成为独立法人。同时,要引入竞争机制,改变经办机构的垄断格局,实现从单一付款人向多个付款人的转变。
医疗领域从垄断走向竞争的改革取向关乎自由。在迷信国家干预和福利国家主义盛行的今天,应以消极自由的方法论坚守自由主义的基本立场,防止福利沦为支配和取代个人意志的强制性制度安排。人们需要福利,也需要自由,但归根到底需要的是自由。在奴役中平等,还是在自由中平等,这是严肃而艰难的抉择。在自由社会中,政府不许诺更多的福利,但许诺有保障的自由。因此,要警惕对于国家提供福利的盲目崇拜。要建立多元福利提供者结构,从福利的国家提供转型到福利的多元提供模式,实现福利提供从国家到多元部门的转型。
医疗领域从垄断走向竞争的改革取向也关乎企业家精神。医疗服务是一个市场,医疗保险也是一个市场。熊彼特认为市场是一个由创造性破坏驱动的动态过程。驱动这一动态过程的是创新,而企业家就是创新的承担者。〔16〕柯兹纳认为市场是一个持续趋向于均衡的过程,是持续的企业家发现的结果。〔17〕医疗服务市场和医疗保险市场就是一个由熊彼特的“创造性破坏”的不均衡的过程趋向“柯兹纳的均衡”的过程。而企业家精神是市场发展的根本驱动力。制约企业家精神成长的因素包括:一是不当管制造成自由的丧失,即企业家在其所面对的环境中不能进行自由选择,不能根据自己掌握的知识,出于自己的价值偏好,追求自己的目标。二是权力不受约束造成法治缺失,依靠权威和暴力进行压制的人治取代了规则面前人人平等的治理方式。因此,为了企业家精神的成长,必须坚持市场化改革、减少政府控制和干预以及实现法治,唯有如此,才可以避免改革的步伐被反改革的心态和政策所阻碍。以彰显企业家精神为基本取向的改革,才能成为医疗服务市场和医疗保险发展的最大制度红利。惟其如此,才可能真正开放医疗服务市场,提升资源动员能力,还病人以体面;惟其如此,才可能真正推动公立医院体制改革,实现医疗服务价格的市场化定价,还医生以体面;惟其如此,才可以推动医疗体制改革,实现药品的市场化定价,还药厂和药商以体面。惟其如此,国人才有可能告别“看病贵”“看病难”造成的制度性羞辱与日常性羞辱,过良善的生活。
注释:
〔1〕周其仁:《病有所医当问谁》,北京大学出版社,2008年,第14页。
〔2〕WHO (World Health Organization).2000.World Health Report 2000:Health Systems—Improving Performance.Geneva.
〔3〕Gottret P,Schieber G.Health financing revisited:a practitioner’s guide.Washington,DC:The World Bank,2006.
〔4〕Kornai J,Eggleston K.Welfare,Choice,and Solidarity in Transition:Reforming the health sector in Eastern Europe.Cambridge:Cambridge University Press,2001.
〔5〕卡尔·门格尔:《国民经济学原理》,人民出版社,2005年,第38页。
〔6〕刘业进、朱海就:《公共产品的神话与事业单位改革》,《理论视野》2011年第8期。
〔7〕〔8〕〔9〕詹姆斯·M·布坎南:《成本与选择》,浙江大学出版社,2009年,第42、30、69页。
〔10〕路德维希·冯·米塞斯:《人类行为的经济学分析》,广东省出版集团图书发行有限公司,2010年,第29-31页。
〔11〕刘业进:《分工、交易与秩序》,首都经济贸易大学出版社,2009年,第301页。
〔12〕哈耶克:《法律、立法与自由》,中国大百科全书出版社,2003年,第102页。
〔13〕埃莉诺·奥斯特罗姆:《制度激励与可持续发展》,三联书店出版社,2000年,第39页。
〔14〕哈耶克:《自由秩序原理》,三联书店出版社,1997年,第215页。
〔15〕阿马蒂亚·森:《以自由看待发展》,中国人民大学出版社,2002年,第1页。
〔16〕约瑟夫·熊彼特:《经济发展理论》,商务印书馆,1991年,第74页。
〔17〕柯兹纳:《竞争与企业家精神》,浙江大学出版社,2013年,第62页。
〔责任编辑:力昭〕
本文是天则经济研究所 “中国政府行政部门配置资源的效率与公正研究”报告中医疗部分的缩编稿,其中部分数据有所更新。课题负责人:盛洪,课题组成员:盛洪、钱璞、刘业进、徐振宇、杨俊峰。医疗部分报告主要执笔人:钱璞。

