腹腔镜手术治疗Ⅰa2~Ⅱb期宫颈癌的临床疗效观察
孙秀利 任倍莹
腹腔镜手术治疗Ⅰa2~Ⅱb期宫颈癌的临床疗效观察
孙秀利任倍莹
目的探讨腹腔镜手术治疗Ⅰa2~Ⅱb期宫颈癌的临床疗效。方法按照手术方式不同将94例宫颈癌患者分为实验组50例和对照组44例,分别给予TLRH+LPL和ARH+APL治疗,比较2组近期疗效。结果实验组患者显效率和治疗总有效率均明显高于对照组,差异具有统计学意义(P<0.05);实验组患者术中出血量明显低于对照组,宫颈阴道旁组织切缘距肿瘤病灶的宽度明显高于对照组,差异具有统计学意义(P<0.05);实验组患者术后排气时间、尿管拔除时间及术后住院时间均明显低于对照组,差异具有统计学意义(P<0.05);实验组患者术后宫颈深肌层浸润、宫旁浸润、盆腔淋巴结转移、阴道切缘阳性和脉管癌栓发生率均明显低于对照组,差异具有统计学意义(P<0.05)。结论腹腔镜手术治疗Ⅰa2~Ⅱb期宫颈癌临床效果显著,术中创伤小、宫颈阴道旁组织切缘距肿瘤病灶宽度大,术后恢复快,并发症发生率低,可作为临床治疗的优选方案。
腹腔镜下广泛全子宫切除术;开腹广泛全子宫切除术;宫颈癌;近期疗效
DOI:10.3969/j.issn.1001-5930.2016.07.035
(ThePracticalJournalofCancer,2016,31:1156~1158)
宫颈癌是妇科常见恶性肿瘤之一,发病率仅次于乳腺癌,严重威胁女性健康[1]。近几年宫颈癌发病情况调查研究显示,其发病呈现年轻化趋势,但随着宫颈细胞学筛查的普及,宫颈癌及癌前病变的早期发现率也明显升高,有效降低了宫颈癌的死亡率[2]。手术是治疗宫颈癌的主要临床手段,但传统开腹手术不仅创伤大,而且复发率也较高,效果难以令人满意。腹腔镜技术的出现很好地解决了上述问题,在Ⅰa2~Ⅱb期宫颈癌根治性治疗中显示出了明显的临床优势。现对我院应用腹腔镜手术治疗Ⅰa2~Ⅱb期宫颈癌的临床疗效进行分析,报告如下。
1 资料与方法
1.1一般资料
选取2013年12月至2014年12月西京医院收治的94例宫颈癌患者作为研究对象。所有患者均符合国际妇产科联盟2012发布的《宫颈癌诊治指南》[3]中宫颈癌相关诊断标准;均为初治宫颈癌;采用超声、MRI等影像学和病理组织学检查确诊为Ⅰa2~Ⅱb期宫颈癌;无手术禁忌证。排除合并其他肿瘤者,有心脏或肝肾功能异常者,存在远处转移者以及入选前有放化疗治疗史者。按照手术方式不同将94例患者分为实验组50例和对照组44例。实验组患者年龄为(43.12±8.61)岁,体重(60.01±8.17)kg;病理类型:鳞癌37例、腺癌10例、腺鳞癌3例;临床分期:Ⅰa2期6例、Ⅰb1期15例、Ⅰb2期19例、Ⅱa期2例、Ⅱb期8例。对照组患者年龄为(43.29±8.57)岁,体重(60.12±8.25)kg;病理类型:鳞癌34例、腺癌8例、腺鳞癌2例;临床分期:Ⅰa2期4例、Ⅰb1期14例、Ⅰb2期17例、Ⅱa期3例、Ⅱb期6例。2组患者的临床资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法
实验组患者行腹腔镜下广泛全子宫切除术(total laparoscopic radical hysterectomy,TLRH)联合腹腔镜下盆腔淋巴结清扫术(laparoscopic pelvic lymph nodes dissection,LPL)治疗:患者于常规气管插管全身麻醉下取膀胱截石位,头高臀低,充分显露外阴及下腹部手术范围。采用“四孔法”置入腹腔镜和手术器械,常规建立CO2气腹,腹内压控制在12~14 mmHg。在患者近骨盆处使用超声刀将卵巢固有韧带、圆韧带和骨盆漏斗韧带离断,钝性分离阔韧带前叶和膀胱子宫反折腹膜、膀胱和阴道间疏松组织,至子宫颈口下3.5 cm左右。使用超声刀将膀胱子宫颈韧带切断,并将子宫动脉和主韧带分离,使直肠旁区展开,再用超声刀将后腹膜分离至骨盆入口,将血管壁和血管鞘间隙打开,清理髂总动脉、腹股沟、腰大肌表面以及腰肌外侧上方髂外动脉[4]。打开患者输尿管隧道,使用超声刀剪开子宫直肠窝顶端的后腹膜,离断左右韧带并在距宫颈2~3 cm处缝扎。在阴道前壁距宫颈3 cm处切开小口,沿阴道切口环形间断阴道,取出子宫附件。然后在腹腔镜探查下常规进行盆腔淋巴结清扫,之后缝合阴道残端,使用生理盐水冲洗盆腔。吸尽冲洗液后留置引流管,待患者彻底止血后缝合前后腹膜,无菌敷料覆盖创口。
对照组患者行开腹广泛全子宫切除术(abdominal radical hysterectomy,ARH)联合经腹盆腔淋巴结清扫术(abdominal pelvic lymph nodes dissection,APL)治疗:采用标准的韦氏(Wherthiem)Ⅲ型根治术,具体手术操作不再详述。2组术后均取枕平卧6 h,常规给予心电监护、吸氧、抗菌治疗以及早期营养等综合干预,促进患者康复。
1.3观察指标
比较2组患者手术情况、术后情况、手术治疗效果以及术后并发症发生情况。手术治疗效果评价标准:显效:临床症状和体征消失,阴道和盆腔检查指标恢复正常,无肿瘤转移;有效:临床症状和体征有所改善,上述指标基本恢复正常;无效:临床症状和体征未改善,上述指标无改善或出现新病灶;总有效率=(显效+有效)/总病例数[5]。
1.4统计学分析
2 结果
2.12组患者临床疗效比较
实验组患者显效率和治疗总有效率均明显高于对照组,差异具有统计学意义(P<0.05),见表1。

表1 2组患者临床疗效比较(例,%)
注:*为与对照组比较,P<0.05。
2.22组患者手术情况比较
实验组患者术中出血量明显低于对照组,宫颈阴道旁组织切缘距肿瘤病灶的宽度明显高于对照组,差异具有统计学意义(P<0.05);2组患者手术时间和淋巴结切除个数比较,差异无统计学意义,见表2。
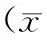
表2 2组患者手术情况比较±s)
注:*为与对照组比较,P<0.05。
2.32组患者术后情况比较
实验组患者术后排气时间、尿管拔除时间及术后
住院时间均明显低于对照组,差异具有统计学意义(P<0.05),见表3。
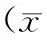
表3 2组患者术后情况比较±s)
2.42组患者术后并发症发生情况比较
实验组患者术后宫颈深肌层浸润、宫旁浸润、盆腔淋巴结转移、阴道切缘阳性和脉管癌栓发生率均明显低于对照组,差异具有统计学意义(P<0.05),见表4。

表4 2组患者术后并发症发生情况比较(例,%)
注:*为与对照组比较,P<0.05。
3 讨论
宫颈癌为临床常见恶性肿瘤,其传统治疗方式是开腹手术治疗,但大量临床实践表明开腹手术不仅创伤大、术中出血也较多,导致术后恢复时间长,严重影响预后效果[6]。随着腹腔镜技术的不断发展,腹腔镜手术已经成为了临床常规手术方法。大量报道指出,腹腔镜手术治疗宫颈癌仅需0.5~1.0 cm小切口,与传统开腹手术的长切口相比创伤很小,有效避免了开腹手术中的腹壁肌肉、神经及血管损伤,降低了术后腹壁切口疝、切断腹壁神经而导致的腹壁肌肉、神经及血管损伤的发生率[7-8];同时由于腹腔镜穿刺孔很小,且较为分散和隐蔽,创口愈合后不会遗留明显的瘢痕,符合年轻妇女的美观要求。腹腔镜手术治疗宫颈癌创伤小,术中疼痛轻微,大大缩短了进腹及关腹时间,避免了盆腹腔脏器在空气中长时间暴露和排垫肠管的情况,避免了盆腔内环境遭到破坏,不仅有效降低了术后切口感染或脂肪液化的发生率,也促进了患者术后胃肠蠕动功能的恢复[9]。
在手术视野方面,腹腔镜不同于传统手术,通过借助光学成像技术和视频图像处理传输技术能够获得清晰、准确的手术视野图像,较传统开腹手术的直视视野更适合手术实施[10]。尤其是腹腔镜的目镜是30°视角镜,能清楚地显示盆腔狭小的空间和放大腹主动脉、髂总血管和闭孔等局部解剖结构,加之腹腔镜的灵活性,术中也能够及时调整视野防线,变相提高了手术操作的准确度[11]。当然,腹腔镜技术虽然功能强大,但对操作者操作技术水平要求较高,一般只有临床经验丰富的医师才能够有效缩短腹腔镜手术的操作时间,提高操作准确率。本研究中2组患者手术时间比较,差异无统计学意义(P>0.05),也证实了这一点。
国内外大量临床研究证实腹腔镜技术是安全可靠的,对早期宫颈癌的治疗,腹腔镜具有创伤小、术后疼痛轻、恢复快等临床优势[12],本研究结果显示,实验组患者显效率和治疗总有效率均明显高于对照组,差异具有显著性(P<0.05),但2组患者淋巴结切除个数比较,差异无统计学意义(P>0.05),与上述研究相符。实验组患者术中出血量明显低于对照组,宫颈阴道旁组织切缘距肿瘤病灶的宽度明显高于对照组,差异具有显著性(P<0.05),表明腹腔镜手术可有效降低患者术中出血量,这与腹腔镜中超声刀的良好创面止血效果有关;宫颈阴道旁组织切缘距肿瘤病灶的宽度更好,与腹腔镜的灵活性和准确性有关。实验组患者术后排气时间、尿管拔除时间及术后住院时间均明显低于对照组,差异具有显著性(P<0.05),分析原因主要为腹腔镜手术较开腹手术对患者盆腔组织和器官干扰小,利于术后快速康复。另外,实验组患者术后宫颈深肌层浸润、宫旁浸润、盆腔淋巴结转移、阴道切缘阳性和脉管癌栓发生率均明显低于对照组,差异具有显著性(P<0.05),表明腹腔镜手术宫颈癌根除效果更佳,加之手术应激小,有效降低了并发症发生率。
总之,腹腔镜手术治疗Ⅰa2~Ⅱb期宫颈癌临床效果显著,术中创伤小、宫颈阴道旁组织切缘距肿瘤病灶宽度大,术后恢复快,并发症发生率低,可作为临床治疗的优选方案。
[1]温宏武,胡君.腹腔镜手术治疗宫颈癌应用现状及进展〔J〕.中国实用妇科与产科杂志,2015,31(6):573-576.
[2]周英惠,蒋桂秀.腹腔镜手术治疗子宫恶性肿瘤的临床进展〔J〕.微创医学,2010,5(1):62-64.
[3]林仲秋,王丽娟,刘龙阳.国际妇产科联盟2012宫颈癌诊治指南解读〔J〕.中国实用妇科与产科杂志,2013,29(5):323-325.
[4]杨纪实,周留林.腹腔镜手术治疗早期宫颈癌18例分析〔J〕.实用临床医药杂志,2010,14(1):52-54.
[5]Xiao M,Zhang Z.Total laparoscopic versus laparotomic radical hysterectomy and lymphadenectomy in cervical cancer:an observational study of 13-year experience〔J〕.Medicine(Baltimore),2015,94(30):e1264.
[6]颜笑健,郑飞云,李光仪.宫颈癌腹腔镜根治性子宫切除术研究进展〔J〕.国际妇产科学杂志,2010,37(6):430-435.
[7]李幸丽,王英红,关灿彬,等.腹腔镜与经腹子宫颈癌根治术的临床对比分析〔J〕.中国医学创新,2013,10(20):7-10.
[8]李春芳.腹腔镜下手术治疗早期宫颈癌的疗效及其影响因素分析〔J〕.实用癌症杂志,2013,28(5):530-533.
[9]宋丰杰,刘文杰,刘凌玉,等.腹腔镜手术与开腹手术治疗早期宫颈癌的疗效及患者术后生活质量的比较〔J〕.实用癌症杂志,2015,30(3):371-373.
[10]李晓锋,高强.Ⅰa2期宫颈癌患者根治性子宫切除术的临床效果分析〔J〕.实用癌症杂志,2015,30(5):682-684.
[11]李素红,吕净上.腹腔镜手术治疗59例子宫颈癌患者的近期疗效观察〔J〕.中国现代医生,2014,52(15):142-144.
[12]龙梅,吴楠.腹腔镜手术治疗早期宫颈癌的优势及临床进展〔J〕.医学综述,2014,20(14):2550-2553.
(编辑:甘艳)
Clinical Efficacy of Laparoscopic Operation for Ⅰa2~Ⅱb Stage Cervical Cancer
SUNXiuli,RENBeiying.
TuberculosisResearchInstituteofShaanxi,Xi’an,710000
ObjectiveTo explore the clinical efficacy of laparoscopic operation for Ⅰa2~Ⅱb stage cervical cancer.Methods94 cases of patients with cervical cancer were divided into the experiment group(50 cases) and the control group(44 cases),the experiment group were treated by TLRH+LPL,the control group were treated by ARH+APL.The clinical effects were compared.ResultsThe significant efficiency and total efficiency rate in the experiment group were higher than those of the control group(P<0.05);The bleeding volume in the experiment group was lower than that of the control group(P<0.05);The cervical tissue adjacent to the vagina the width of the cut edge of tumor lesions in the experiment group were higher than those of the control group(P<0.05);The period of exhaust,urine tube pulling up time,post operation hospitalization duration for the experiment group were lower than those of the control group(P<0.05);The rate of deep cervical muscle layer infiltration,parametrial infiltration,pelvic lymph node metastasis,vaginal cut edge positive,vessel carcinoma embolus in the experiment group were lower than those of the control group(P<0.05).ConclusionLaparoscopic operation for Ⅰa2~Ⅱb stage cervical cancer has good clinical effects with minimal trauma,tissue adjacent to the cervix vagina cut edge width from tumor lesions, fast recovery,and low complications rate.It can be used as a clinical optimization scheme.
Total laparoscopic radical hysterectomy;Abdominal radical hysterectomy;Cervical cancer;Clinical effects
710000 陕西省结核病防治院
R737.33
A
1001-5930(2016)07-1156-03
2015-08-24
2016-05-17)

