自身免疫性胰腺炎MRI表现及随访分析
张斌斌靳二虎陈光勇张洁张澍田郑新杨正汉马大庆
自身免疫性胰腺炎MRI表现及随访分析
张斌斌1,4靳二虎1陈光勇2张洁1张澍田3郑新4杨正汉1马大庆1
目的探讨自身免疫性胰腺炎(AIP)的MRI表现以及随访过程中影像动态变化。方法分析11例AIP病人的临床及MRI资料,观察AIP在类固醇治疗前、后不同时期的MRI表现。采用配对样本t检验,分别对初诊与自然病程下及初诊与类固醇治疗后的胰腺大小测量值进行比较。结果初诊时9例胰腺弥漫性肿大,1例胰头局限性肿大,1例胰体见局限性肿块;受累胰腺在T1WI低信号11例,T2WI高信号10例、等信号1例;4例显示胰周低信号带;胰腺病变区7例胰管不可见,2例间断显示,1例呈串珠状改变,1例胰体部胰管受压、移位;9例胰腺段胆管壁增厚。自然病程下随访,5例胰腺肿大程度及MRI信号异常与初诊病变相似,4例胆管壁病变范围较初诊病变加重。类固醇治疗后,6例胰腺肿大、MRI信号异常以及胆管壁增厚趋于正常,胰周低信号带消失。有效治疗后3例胰腺病变复发,复发性AIP的MRI表现与初诊病变相似,其中1例胰体尾前方出现假性囊肿。初诊与自然病程下胰腺大小差异无统计学意义(P>0.05),初诊与类固醇治疗后胰腺大小差异有统计学意义(P<0.05)。结论AIP的MRI表现有一定特征,MRI可用于诊断AIP,评估类固醇疗效,长期随访以及了解有无病变复发。
自身免疫性胰腺炎;磁共振成像;随访
DOI:10.19300/j.2016.L3365
【Abstract】ObjebtiveTo explore MRI features of autoimmune pancreatitis(AIP)at initial diagnosis and follow-up periods.MethodsClinical and MRI appearances in 11 patients with AIP were observed,and MRI features before and after steroid treatment in different periods were retrospectively analyzed.The difference in pancreatic size between initial and follow-up exam was tested with paired samples t test,comparison was done also for measures at initial and after steroid treatment.ResultsOn initial MRI,pancreatic parenchyma showed diffuse enlargement in 9 patients,focal enlargement at the pancreatic head in 1,and focal mass at the body in 1.The involved pancreas appeared as hypo-intense on T1-weighted images in all patients,hyper-intense on T2-weighted images in 10,and iso-intense in 1.Hypo-intense rim around the pancreas was seen in 4 patients.Pancreatic duct was not visible in 7 patients,intermittent display in 2,beading change in 1,and displacement at the body in 1.Thickening of intra-pancreatic bile duct wall was seen in 9 patients.Follow-up in natural process,pancreatic enlargement and MRI signal change were similar to the initial lesions in 5 patients,progression of bile duct involvement was noted in 4.Following steroid treatment,the pancreas swelling,signal abnormalities,thickening of bile duct wall became normal in 6 patients,hypo-intense rim around the pancreas disappeared in 4 patients.Pancreatic lesions recurred in 3 patients.The lesion features in recurrence were similar to those in the original.In addition,a pseudocyst occurring in front of pancreatic body and tail was found in 1 patient.There was no significant difference in pancreatic size between initial and followup exams in the patients with natural process,and there was statistical significance before and after steroid treatment.ConclusionMRI features of AIP were characteristic,and MRI can be used in diagnosis,evaluation of steroid effect,long-term follow-up and identifying recurrence.
【Key words】Autoimmune pancreatitis;Magnetic resonance imaging;Follow-up Int J Med Radiol,2016,39(2):111-115
作者单位:首都医科大学附属北京友谊医院1放射科,2病理科,3消化科,北京100050;4首都医科大学附属北京中医医院放射科
通讯作者:靳二虎,E-mail:erhujin@263.net
自身免疫性胰腺炎(autoimmune pancreatitis,AIP)是由自身免疫异常引发的一种特殊类型的胰腺慢性炎症,约占慢性胰腺炎的2%,是IgG4相关全身性疾病的胰腺受累表现[1]。目前有关AIP影像表现的报道多为初诊时胰腺病变的横向描述研究[2-3],而对于随访过程中影像动态变化的纵向描述研究很少。因此,本文回顾性分析一组AIP随访病人的临床及影像资料,以了解类固醇治疗前、后不同时期的AIP动态MRI表现。
1 资料与方法
1.1一般资料本研究获得首都医科大学附属北京友谊医院伦理委员会批准,所有病人在MRI检查时签署知情同意书。收集2008年—2014年我院诊断为AIP的住院病人11例,其中,男10例,女1例,年龄43~82岁,平均(58.64±12.09)岁。纳入标准:符合2008年日本与韩国共同推出的AIP亚洲诊断标准[4];排除标准:在外院明确诊断且治疗后的病人。11例病人初诊时均行MRI扫描,临床表现包括黄疸(n=8)、腹痛(n=6)、新发或加重糖尿病(n=6)、体质量下降(n=4)、腹胀(n=4)、腹泻(n=1)。1例因术前诊断为胰腺癌而行手术切除,术后病理报告为淋巴浆细胞硬化性胰腺炎。5例由于早期对AIP认识不足而未及时使用类固醇治疗,在自然病程下接受MRI随访1~37个月(中位数4个月),明确诊断后开始类固醇治疗。10例病人经类固醇治疗后临床症状均明显改善,并对6例行MRI随访1~6个月(中位数1.5个月),其中3例分别于治疗9、10、17个月后胰腺病变复发,临床表现包括腹痛(n=2)、黄疸(n=2)、腹胀(n=1)、体质量下降(n=1)、新发糖尿病(n=1)。除1例手术病人外,其余10例初诊时血清IgG4水平均有升高,IgG4值为2.19~9.57 g/L(正常值范围0.04~0.86 g/L)。
1.2MRI检查方法采用美国GE Signa Excite HD 3.0 T MR设备,8通道相控阵体部表面线圈。行脂肪抑制快速扰相梯度回波(fast spoiled gradient recalled echo,FSPGR)T1WI和脂肪抑制快速自旋回波(fast spin echo,FSE)T2WI扫描,扫描范围从膈顶至双肾最低点,扫描参数包括:两种成像均采用层厚7 mm,层间隔1.5mm,视野380mm×285mm,矩阵288×224。脂肪抑制FSPGR T1WI中TR 200 ms,TE 2.7 ms;脂肪抑制FSE T2WI中TR 6 000 ms,TE 106.5 ms。
1.3影像分析2名有经验的放射科腹部诊断医师对本组病人的MRI影像资料采用双盲法独立测量及分析,当意见不一致时通过讨论达成共识。记录AIP初诊、自然病程下、类固醇治疗后及复发时的MRI表现:①胰腺肿大类型及部位;②与未受累胰腺或相邻肝实质相比,T1WI、T2WI显示受累胰腺信号改变;③是否合并胰周低信号带及假性囊肿;④胆管壁增厚范围及胰管表现;⑤测量胰腺(胰头、胰体、胰尾)大小,参照标准[5-6]:下腔静脉与胃十二指肠动脉间测量胰头,椎体左侧缘正前方测量胰体,左肾上极正前方测量胰尾。
1.4统计学分析采用SPSS19.0软件对数据进行统计分析,计量资料以均值±标准差(x±s)表示。组间比较采用配对样本t检验,P<0.05为差异有统计学意义。
2 结果
初诊与复发性AIP的MRI表现相似,主要异常包括胰腺弥漫性或局限性肿大以及胰腺病变区胰管不可见;在自然病程下,胆管病变进展较明显;病人接受类固醇治疗后,胰腺、胰周及胆管病变均显著好转。
2.1AIP初诊MRI表现11例病人中,9例胰腺弥漫性肿大,1例胰头局限性肿大,1例见胰体部局限性肿块。与未受累胰腺或相邻肝实质相比,受累胰腺T1WI低信号11例,T2WI高信号10例、等信号1例(图1A、1B,图2A、2B)。4例病人显示胰周低信号带,其中1例弥漫分布于胰腺周围(图3),2例环状分布于胰腺体尾部,1例仅见于胰腺体尾部背侧。7例病人胰腺病变区胰管不可见,2例间断显示,1例呈串珠状改变(图2B),1例胰体部胰管受压、移位(胰体肿块压迫);2例病人胰头、胰体局限性受累但无上游胰管扩张。9例胰腺段胆管壁增厚,其中1例伴有多发的肝内胆管壁增厚。
2.2AIP自然病程下MRI表现5例病人在自然病程下随访1~37个月,MRI显示胰腺弥漫性肿大均无明显好转或加重,T1WI、T2WI胰腺信号异常与初诊病变相似(图2C、2D)。3例见胰周低信号带,均为胰腺周围弥漫性分布(1例初诊时低信号带位于胰腺体尾部,1例为新出现,1例与初诊相似)。2例胰腺病变区胰管不可见,2例间断显示,1例呈串珠状改变。2例肝门区及肝外胆管壁增厚,2例肝外胆管壁增厚,1例胰腺段胆管壁增厚;4例(4/5,80%)胆管壁病变范围较初诊明显扩大。
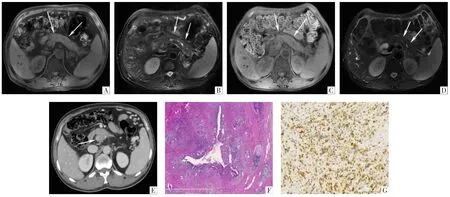
图2 病人男,54岁。初诊MRI显示胰腺弥漫性肿大,T1WI(A)呈稍低信号,T2WI(B)呈等信号,胰管串珠状扩张(箭)。自然病程下37个月T1WI(C)、T2WI(D)显示胰腺肿大及信号异常与初诊病变相似(箭)。初诊CT增强扫描延迟期(E)显示胰腺段胆管壁明显增厚伴强化(箭)。胰腺病理切片(F)显示胰腺大导管周围大量慢性炎性细胞浸润,导管腔呈星状,炎性细胞浸润周围胰腺组织,胰腺腺泡萎缩(HE,×100)。免疫组织化学染色(G)显示密集分布的IgG4(+)浆细胞,部分区域IgG4(+)浆细胞数量>100 个/高倍视野(Envision法,×200)
2.3AIP类固醇治疗后MRI表现6例病人经类固醇治疗后随访1~6个月,MRI显示胰腺肿胀均显著缩小(图1C、1D),但病变区MRI信号出现多样化。与未受累胰腺或相邻肝实质相比,受累胰腺在T1WI高信号4例、低信号2例,T2WI等信号3例、高信号2例、低信号1例。3例(3/3,100%)胰周低信号带消失。6例胆管壁增厚趋于正常。
2.4AIP复发MRI表现3例病人于治疗后9、10、17个月胰腺病变复发,MRI显示2例胰腺弥漫性肿大(1例初诊为胰头局限性肿大),1例胰头局限性肿大伴胰体尾萎缩(初诊为胰腺弥漫性肿大)。与相邻肝实质相比,受累胰腺在T1WI上呈低信号2例、等信号1例,T2WI高信号3例。3例胰腺病变区胰管均不可见,其中胰头局限性肿大病人的上游胰管轻度扩张。3例胰腺段胆管壁均有增厚。1例胰体尾前方见假性囊肿。未见胰周低信号带。
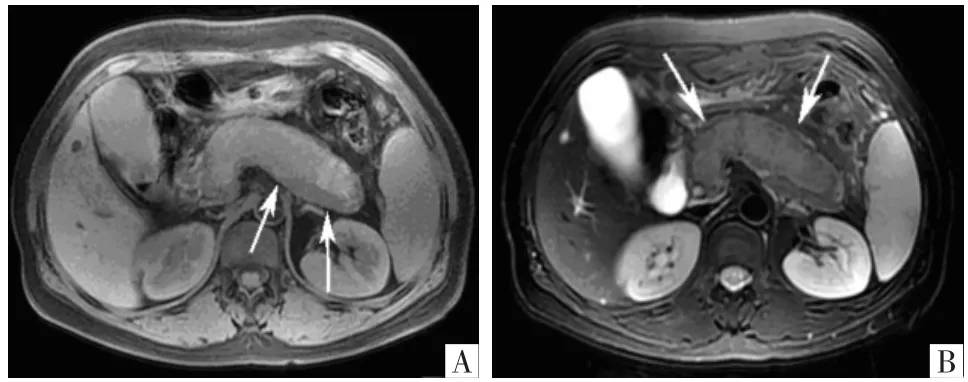
图3 病人女,43岁。初诊MRI显示胰腺弥漫性肿大,T1WI (A)、T2WI(B)显示胰腺周围弥漫分布的低信号带(箭)
2.5初诊与自然病程下及初诊与类固醇治疗后不同部位胰腺大小比较本组5例初诊与自然病程下及6例初诊与类固醇治疗后不同部位胰腺大小比较见表1、2。初诊与自然病程下胰腺大小差异在胰头、胰体及胰尾3个部位均无统计学意义(均P>0.05)。类固醇治疗后与初诊时的胰腺大小相比,在胰头、胰体及胰尾3个部位均明显变小,其差异均有统计学意义(均P<0.05)。
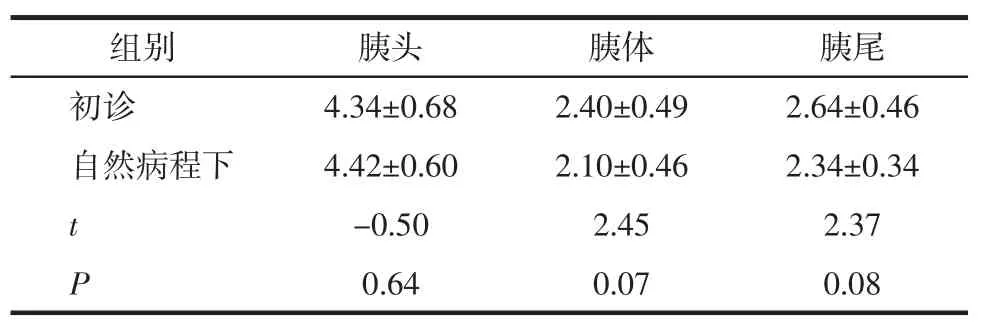
表1 5例AIP病人在初诊与自然病程下胰腺不同部位的大小比较cm
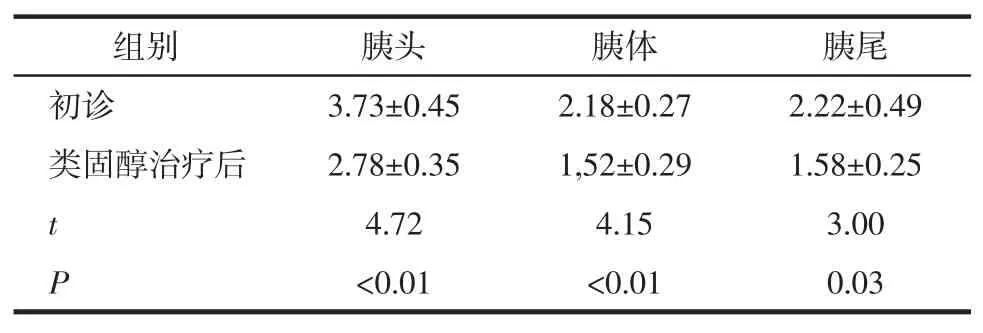
表2 6例AIP病人在初诊与类固醇治疗后胰腺不同部位的大小比较cm
3 讨论
AIP是由自身免疫异常引发的一种特殊类型的胰腺慢性炎症,有较独特的临床表现、影像特征、血清学及组织病理学改变,类固醇治疗疗效显著。
3.1AIP临床病理特征AIP以中老年男性多见,无痛性黄疸是最常见的始发症状,体质量减轻、腹痛、新发或加重的糖尿病等亦为常见临床表现[7]。血清学检查可见IgG4水平显著升高,主要病理特征为胰管、胰腺小叶的大量淋巴浆细胞浸润、席纹状纤维化以及闭塞性静脉炎[8]。
3.2AIP的MRI表现以及随访中动态变化AIP最核心的影像表现是胰腺弥漫性或局限性肿大,偶尔形成肿块[4]。本组初诊扫描9例胰腺弥漫性肿大,1例胰头局限性肿大,1例胰体见局限性肿块;病变复发时胰腺肿大类型与初诊并不完全一致,提示在AIP病变的不同时期2种肿大类型可以相互转变。胰腺大小改变方面,本组初诊与自然病程下胰头、胰体及胰尾变化无明显差异,因此笔者认为在自然病程下AIP病人的胰腺肿大程度并非持续进展;类固醇治疗后疗效显著,受累胰腺体积均明显变小。胰腺信号改变方面,初诊11例T1WI受累胰腺均呈低信号;10例T2WI呈高信号,1例呈等信号。类固醇治疗后受累胰腺信号变化显著,4例(4/6,67%)T1WI呈高信号,3例(3/6,50%)T2WI呈等信号,提示病变缓解。
12%~40%的AIP可见胰周低信号带,反映纤维炎性病变浸润胰周组织[9]。本组初诊4例见胰周低信号带,类固醇治疗后低信号带消失。1例胰腺病变复发时胰体尾旁见假性囊肿,囊肿的形成可能与炎症的高活性状态和分支胰管的严重狭窄有关,虽然AIP假性囊肿少见,但亦有文献[10-11]报道。
AIP另一个主要影像表现是胰管不规则狭窄,其病理基础是以胰管为中心的炎细胞浸润[12]。Manfredi等[5]报道MRI横断面扫描AIP胰腺病变区胰管均不可见,本组胰管改变与之报道不同,初诊7例胰腺病变区胰管不可见,2例间断显示,1例呈串珠状改变,1例胰管受压推移,造成这种差异的原因之一可能与MRI扫描方法不同相关。本组初诊MRI显示胰腺局限性受累病人的上游胰管无扩张,上游胰管无扩张或轻度扩张可作为局限性AIP与胰腺癌的鉴别点之一,Sun等[13]报道仅5%的局限性AIP上游胰管扩张≥5 mm,而胰腺癌比例则高达86%。AIP常伴胆管受累,最常见部位是胰腺段胆管,表现为胆管壁增厚,管腔狭窄[14]。本组初诊9例胰腺段胆管壁增厚,其中1例伴随多发肝内胆管壁增厚;类固醇治疗后胆管壁增厚趋于正常。
曹等[15]报道,个别AIP病人不经治疗亦可自行好转。本组5例病人自然病程下,胰腺、胰周及胆管病变均无好转,可能与本组病例数较少有关,但亦提示AIP类固醇治疗的重要性。
3.3MRI在AIP随访中的价值对于确诊AIP的病人进行类固醇治疗后,或因临床高度怀疑AIP而进行试验性类固醇治疗后,可行MRI检查评估疗效。本组6例病人类固醇治疗后MRI随访显示,病变胰腺显著缩小,胰周低信号带消失,胆管壁增厚趋于正常;Kamisawa等[16]报道,类固醇治疗后2周即出现胰腺影像表现好转,并可藉此与胰腺癌鉴别。类固醇治疗后当病人重新出现临床症状时,可行MRI扫描判断病变有无复发。本组3例病人胰腺病变好转后复发,MRI显示胰腺弥漫性(局限性)肿大,胰腺病变区胰管均不可见,1例并发假性囊肿。
本研究存在的不足包括:①病例数较少;②本组病例对增强T1WI影像表现未分析;③本组病例在类固醇治疗后并非所有病人均行MRI随访,且MRI随访时间各不相同。
总之,本组资料研究提示AIP初诊与复发时MRI表现相似,主要征象包括胰腺弥漫性或局限性肿大以及胰腺病变区胰管不可见;在自然病程下,胰腺肿大程度及MRI信号异常变化较缓慢,胆管病变进展较明显;在类固醇治疗后,胰腺、胰周及胆管病变明显好转。因此,MRI检查可用于AIP的诊断和鉴别诊断、类固醇疗效评估、长期随访以及了解有无病变复发。
[1]Vlachou PA,Khalili K,Fang HF,et al.IgG4-related sclerosing disease:autoimmune pancreatitis and extrapancreatic manifestations [J].Radiographics,2011,31:1379-1402.
[2]陈赟,丁玖乐,邢伟.自身免疫性胰腺炎CT和MRI表现分析[J].中国CT和MRI杂志,2013,11:22-23.
[3]张满,张景峰,许顺良.自身免疫性胰腺炎的CT和MRI诊断[J].放射学实践,2014,29:1059-1063.
[4]Otsuki M,Chung JB,Okazaki K.Asian diagnostic criteria for autoimmune pancreatitis:consensus of the Japan-Korea symposium on autoimmune pancreatitis[J].J Gastroenterol,2008,43:403-408.
[5]ManfrediR,FrulloniL,MantovaniW,etal.Autoimmune pancreatitis:pancreatic and extrapancreatic MR imaging-MR cholangiopancreatographyfindingsatdiagnosis,aftersteroid therapy,and at recurrence[J].Radiology,2011,260:428-436.
[6]王嵩,赵殿辉,许骅.胰腺形态和密度的CT评价及临床相关性的研究[J].医学影像学杂志,2001,11:349-351.
[7]Kamisawa T,Kim MH,Liao WC,et al.Clinical characteristics of 327 Asian patients with autoimmune pancreatitis based on Asian diagnostic criteria[J].Pancreas,2011,40:200-205.
[8]Chari ST,Kloeppel G,Zhang L,et al.Histopathologic and clinical subtypes of autoimmune pancreatitis:the Honolulu consensus document[J].Pancreas,2010,39:549-554.
[9]Proctor RD,Rofe CJ,Bryant TJ,et al.Autoimmune pancreatitis:an illustrated guide to diagnosis[J].Clin Radiol,2013,68:422-432.
[10]Xu XB,Wu YS,Wang WL,et al.Autoimmune pancreatitis associated with a pancreatic Pseudocyst treated by distalpancreatectomy with splenectomy:case report[J].World J Surg Oncol,2014,27:359.
[11]Takita M,Itoh T,Matsumoto S,et al.Autoimmune chronic pancreatitis with IgG4-related pancreatic pseudocyst in a patient undergoing total pancreatectomy followed by autologous islet transplantation:a case report[J].Pancreas,2013,42:175-177.
[12]陈雯,姚稚明,杨正汉.自身免疫性胰腺炎的临床诊断及影像学特征[J].中国医药导报,2011,8:12-14.
[13]Sun GF,Zuo CJ,Shao CW,et al.Focal autimmune pancreatitis:radiological characteristics help to distinguish from pancreatic cancer[J].World J Gastroenterol,2013,19:3634-3641.
[14]Nakazawa T,Naitoh I,Hayashi K,et al.Diagnosis of IgG4-related sclerosing cholangitis[J].World J Gastroenterol,2013,19:7661-7670.
[15]曹文彬,李真林,黄子星.CT与MRI检查对自身免疫性胰腺炎的诊断价值[J].中国普外基础与临床杂志,2014,21:764-768.
[16]Kamisawa T,Shimosegawa T,Okazaki K,et al.Standard steroid treatment for autoimmune pancreatitis[J].Gut,2009,58:1504-1507.
(收稿2015-04-20)(收稿2015-04-09)
MRI features and follow-up analysis of autoimmune pancreatitis
ZHANG Binbin1,4,JIN Erhu1,CHEN Guangyong2,ZHANG Jie1,ZHANG Shutian3,ZHENG Xin4,YANG Zhenghan1,MA Daqing1.1 Department of Radiology,2 Department of Pathology,3 Department of Gastroenterology,Beijing Friendship Hospital,Capital Medical University,Beijing 100050,China;4 Department of Radiology,Beijing Traditional Chinese Medicine Hospital,Capital Medical University

