3.0T MRDWI预测鼻咽癌放化疗敏感性的研究
于红梅翟昭华顾 明马代远刘 念
论著
3.0T MRDWI预测鼻咽癌放化疗敏感性的研究
于红梅1翟昭华2顾明1马代远3刘念2
目的探讨 3.0 T MR扩散加权成像(DWI)在评估鼻咽癌(NPC)放化疗(CRT)疗效中的价值,预测NPC对CRT的敏感性。方法收集32例经病理证实的NPC病人,行常规MRI及DWI检查,测量CRT前与CRT 5周时NPC及转移性淋巴结最大者的体积和ADC值。以CRT后1个月病理活检和MRI检查作为疗效评价标准将NPC分为低敏感与高敏感组,比较CRT 5周时NPC低敏感组与高敏感组ADC值、治疗前后ADC值变化率(ΔADC)及体积消退率(ΔV)的差异;分析影响NPC CRT敏感性的相关因素。结果CRT 5周时NPC ADC值、ΔADC及ΔV在高、低敏感组之间差异均有统计学意义(P<0.05),ΔADC为鉴别低敏感与高敏感组最佳指标,其截断值为98.125%,敏感度为95.5%,特异度为90%。非线性Logistic回归分析影响NPC CRT敏感性的相关因素(性别、年龄、治疗方式、T分期及ΔADC),结果显示ΔADC是影响NPC CRT敏感程度的独立预后因素,其相对风险度为1.155。结论DWI对于评价NPC CRT疗效有重要作用。CRT 5周时NPC ADC值、ΔADC及ΔV都能有效预测NPC CRT敏感性,ΔADC是预测NPC CRT敏感性的最佳指标及独立预后因素。
鼻咽癌;扩散加权成像;表观扩散系数;放化疗;敏感性
【Abstract】ObjebtiveTo investigate the value of diffusion-weighted 3.0 T MR imaging(DW-MRI)for evaluating therapeutic effect of chemoradiotherapy(CRT)and predicting sensitivity of CRT in nasopharyngeal carcinoma(NPC).
MethodsThirty-two cases with NPC confirmed by pathological biopsy underwent conventional MRI and DWI.We measured the apparent diffusion coefficient(ADC)values before and 5 weeks after CRT.At the same time,the volume of NPC primary tumors and metastatic lymph nodes were measured.Thirty-two cases were grouped into hypersensitivity and hyposensitivity groups based on pathologicaly and MRI findings after a month of therapy.The ADC values,change rate of ADC values(ΔADC),and volume of faded rate(ΔV)during the 5 weeks were compared between the hypersensitivity and hyposensitivity groups.Logistic regression analysis was used to determine sensitive factors for in NPC chemoradiotherapy.
ResultsThe ADC,ΔADC and ΔV value of NPC were statistically difference between hypersensitivity and hyposensitivity groups(P<0.05)at 5 weeks afer CRT.The ΔADC was the best measure to discriminate the two groups(cutoff 98.125%,sensitivity,95.5%,specificity,90%).Nonlinear Logistic regression analysis including sex,age,treatment,T stage,and ΔADC showed that ΔADC was dependent variable for effecting CRT sensitivity of NPC(relative risk,1.155).ConclusionDWI has an important role in evaluating therapeutic effect of CRT in NPC.The ADC value,ΔADC,and ΔV of NPC at 5 weeks after CRT could predict the CRT sensitivity.The ΔADC is the best indicator in predicting CRT sensitivity,and is a dependent variable for effecting CRT sensitivity in NPC.
鼻咽位于头颈联合区深部,解剖结构复杂,邻近重要器官和颅内神经,鼻咽部肿瘤外科手术风险较高。目前,以放疗为主的综合治疗是鼻咽癌(nasopharyngeal carcinoma,NPC)的主要治疗方法,采用MR
1 材料与方法
1.1一般资料随机抽取成都军区总医院于2013 年3月—2014年2月期间经病理活检证实的NPC病人32例,男26例,女6例,年龄26~64岁,平均(45.4±8.3)岁。病理类型均为低分化鳞癌,有淋巴结转移者经病理活检证实。其中,T1期8例,T2期15例,T3期3例,T4期6例。治疗前1周内行MRI检查,并于CRT 5周(NPC放疗剂量达50 Gy)及CRT 后1个月复查MRI。病人自愿参加该研究,均签署知情同意书。
1.2检查方法采用美国GE公司Discovery MR 750 3.0 T超导MR设备,8通道头颈联合线圈。扫描范围自颞叶中部至胸廓入口水平。对比剂采用钆喷酸葡胺注射液(北京北陆药业股份有限公司),剂量0.2 mL/kg,经肘静脉注射。采用单次激发平面回波成像(single-shot echo planar imaging,SE-EPI)序列进行横断面DWI扫描,扫描参数:TR/TE=6 000 ms/系统默认最小值,FOV=22 cm×22 cm,矩阵128×128,层厚5 mm,层间距0.5 mm;分别在X、Y、Z轴3个方向上施加扩散敏感梯度,频率编码方向:R/L,b值选取0、800 s/mm2,NEX=2,自动开启匀场及脂肪抑制,扫描时间1 min 12 s。
1.3数据测量采用GE ADW4.4工作站 Functool软件,CRT前和CRT 5周时,在横断面增强T1WI上勾画NPC及转移性淋巴结最大者的体积,计算CRT前与CRT 5周时NPC及转移性淋巴结的体积消退率,并标记为ΔV[ΔV=(V1-V2)/V1×100%,V1:CRT前体积,V2:CRT 5周时体积]。在ADC图上选择NPC及转移性淋巴结最大层面勾画ROI,尽量包括整个病灶,避开囊变、坏死,测量ADC值,并计算CRT前与 CRT 5周时ADC值变化率,标记为 ΔADC [ΔADC=(ADC2-ADC1)/ADC1×100%,ADC1为CRT前ADC值,ADC2为CRT 5周时ADC值]。
1.4治疗方案2例病人行放疗,辅助化疗;30例
病人为同期放疗。具体方案为①化疗:根据临床分期及病人的耐受情况采取同期CRT或辅助化疗,化疗方案为FLP方案或FP方案(F:5-氟尿嘧啶,L:亚叶酸钙,P:顺铂或奈达铂)。②放疗:采用适形调强放射治疗,每次NPC原发灶放射剂量给予1.8~2.0Gy,每日照射1次,每周5次,总根治剂量70~73 Gy。同时针对颈部淋巴引流区行预防性照射,采用常规分割方式,总剂量为50 Gy。
1.5CRT疗效评价
1.5.1疗效评价根据CRT术后1个月病理活检和MRI检查进行评价。依据WHO发布的实体肿瘤疗效评价标准RECIST修订版[6]进行疗效评价:①完全缓解(complete response,CR):肿瘤完全消失;②部分缓解(partial response,PR):肿瘤最大横径与垂直直径的乘积减小超过50%;③病变进展(progressive disease,PD):肿瘤最大横径与垂直直径的乘积增大超过25%;④病变稳定 (stable disease,SD):肿瘤体积变化介于PR和PD之间。
1.5.2分组方法按照疗效评价分为高敏感和低敏感两组。符合CR评价标准并同时满足以下2个条件者纳为高敏感组:①鼻咽镜检查未见软组织肿块,黏膜光滑,或见少许炎性渗出物,病理活检未见癌细胞;②MRI上显示鼻咽部肿瘤消失,或黏膜略厚,但未见异常强化的软组织影。符合PR、PD及SD评价标准且符合以下条件之一者纳为低敏感组:①鼻咽镜检查见软组织肿块,或未见明显软组织影,病理活检见癌细胞;②MRI上显示鼻咽黏膜较厚,或呈局限性凸起,鼻咽腔见异常强化的软组织影,体积较放疗前缩小或增大。
1.6统计学处理采用SPSS13.0统计软件进行统计学分析。计量资料以均数±标准差(±s)表示。两组样本均数比较采用独立样本t检验,P<0.05为差异有统计学意义。绘制NPC低敏感及高敏感组CRT 5周时ADC值、ΔADC及ΔV的ROC曲线,选取高敏感组与低敏感组鉴别的最佳临界点,计算其敏感度、特异度、阴性预测值和阳性预测值。采用Logistic回归模型对NPC CRT敏感性相关影响因素进行多因素分析。
2 结果
2.1CRT前后NPC及颈部转移性淋巴结的ADC值及体积的变化治疗前NPC与转移性淋巴结ADC1值和ΔADC间的差异均无统计学意义(P>0.05)。ADC2值和ΔV均高于转移性淋巴结(P<0.05)(表1)。
表1 CRT前后NPC与转移性淋巴结的ADC及体积变化 ±s
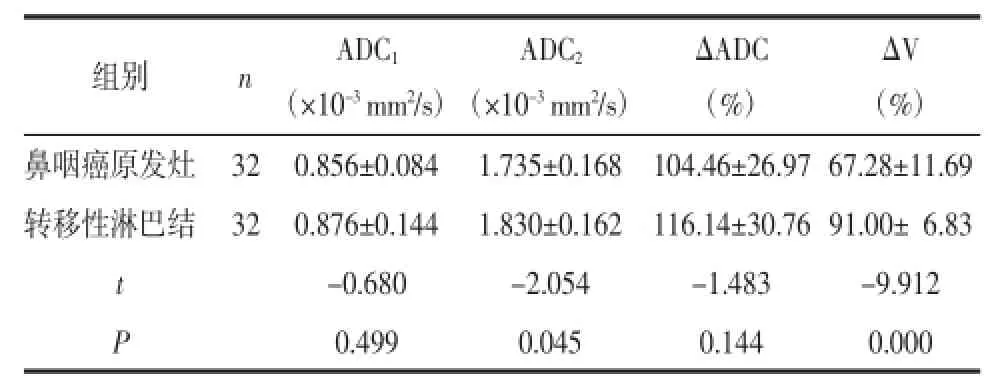
表1 CRT前后NPC与转移性淋巴结的ADC及体积变化 ±s
ΔV (%)鼻咽癌原发灶 32 0.856±0.084 1.735±0.168 104.46±26.97 67.28±11.69转移性淋巴结 32 0.876±0.144 1.830±0.162 116.14±30.76 91.00±6.83 t -0.680 -2.054 -1.483 -9.912 P 0.499 0.045 0.144 0.000组别 n ADC1(×10-3mm2/s)ADC2(×10-3mm2/s)ΔADC (%)
2.2NPC低敏感与高敏感组CRT前后ADC值及体积的比较按照NPC低敏感及高敏感组定义标准,低敏感组纳入10例(图1),高敏感组纳入22例(图2)。CRT前低敏感与高敏感组ADC1值差异无统计学意义,但高敏感组ADC2值、ΔADC及ΔV均高于低敏感组。3者在两组之间比较,其差异均具有统计学意义(P<0.05)(表2)。ADC2、ΔADC、ΔV预测NPC敏感性的ROC曲线显示ΔADC曲线下面积最大,为0.973(表3,图3)。
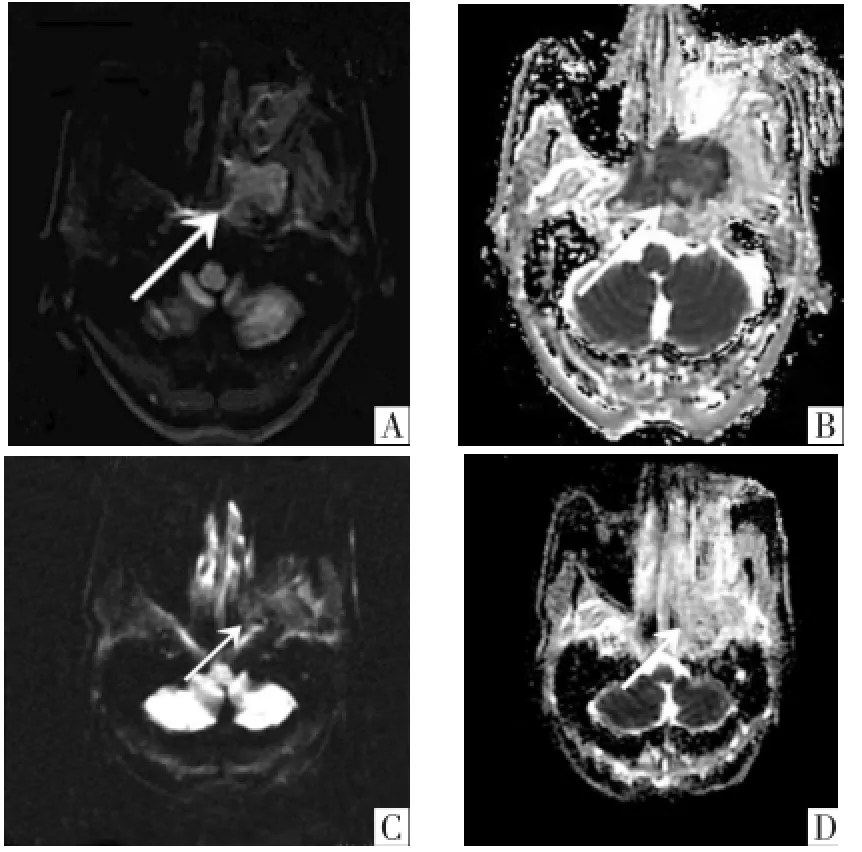
图1 NPC低敏感组病人,男,58岁。CRT前(A、B)及CRT5周时(C、D)DWI影像及ADC图,箭头所示为鼻咽癌原发灶
2.3NPC CRT敏感性相关因素分析以NPC CRT敏感程度作为因变量,对影响NPC CRT敏感性的相关临床因素 (性别、年龄、治疗方式、T分期及ΔADC)进行非线性Logistic回归分析,结果显示ΔADC是影响NPC CRT敏感程度的独立预后因素,其相对风险度(OR)值为1.155(表4)。
3 讨论
3.1DWI评价NPC CRT疗效及敏感性
3.1.1CRT前后NPC及颈部转移性淋巴结体积和ADC的变化多数动物模型及临床实验研究证实
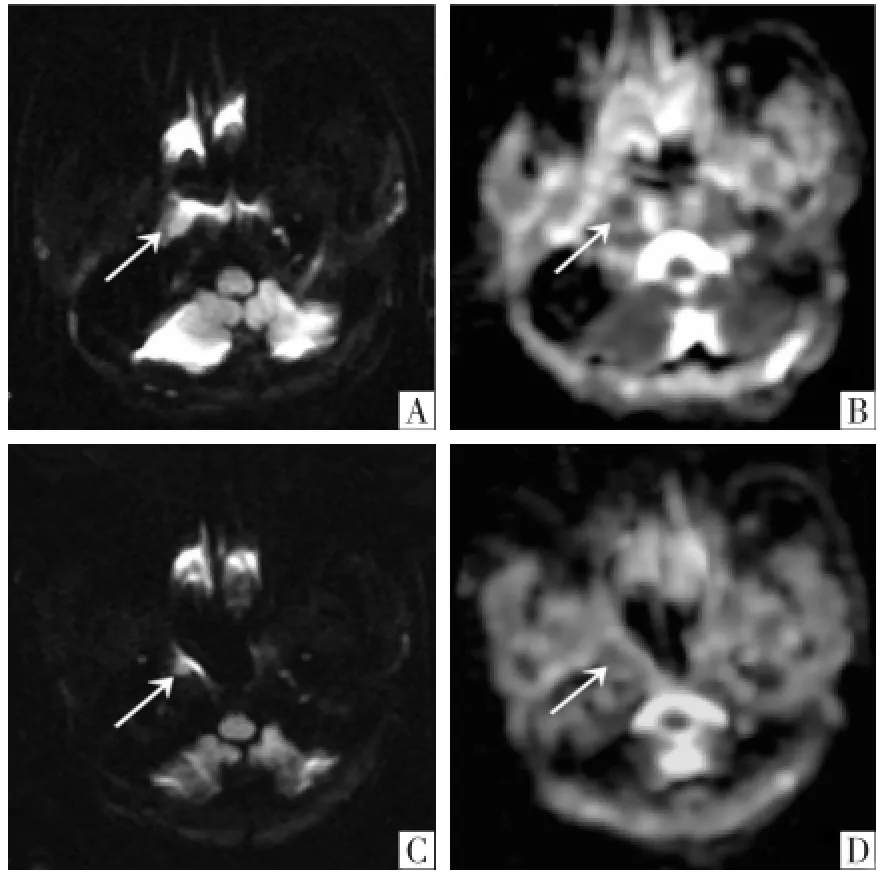
图2 NPC高敏感组病人,女,42岁。CRT前(A、B)及CRT5周时(C、D)DWI影像及ADC图,箭头所示为鼻咽癌原发灶
表2 NPC低敏感组与高敏感组的ADC1、ADC2、ΔADC及ΔV比较 ±s
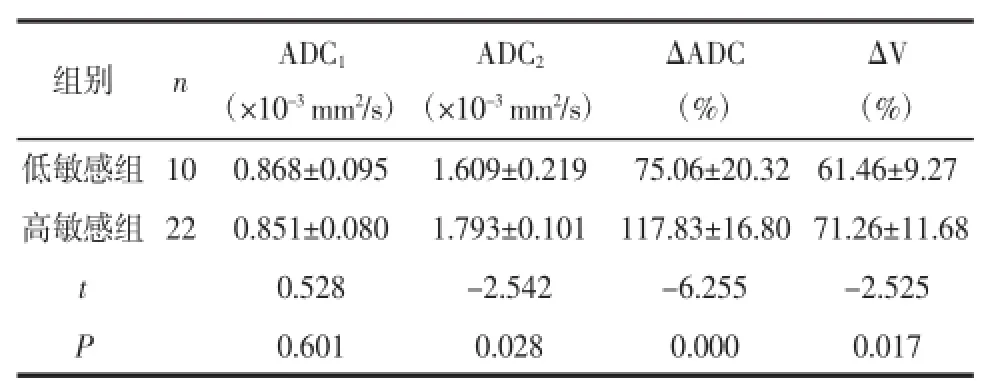
表2 NPC低敏感组与高敏感组的ADC1、ADC2、ΔADC及ΔV比较 ±s
ΔADC (%)组别 n ADC1(×10-3mm2/s)ADC2(×10-3mm2/s)ΔV (%)低敏感组 10 0.868±0.095 1.609±0.219 75.06±20.32 61.46±9.27高敏感组 22 0.851±0.080 1.793±0.101 117.83±16.80 71.26±11.68 t 0.528 -2.542 -6.255 -2.525 P 0.601 0.028 0.000 0.017
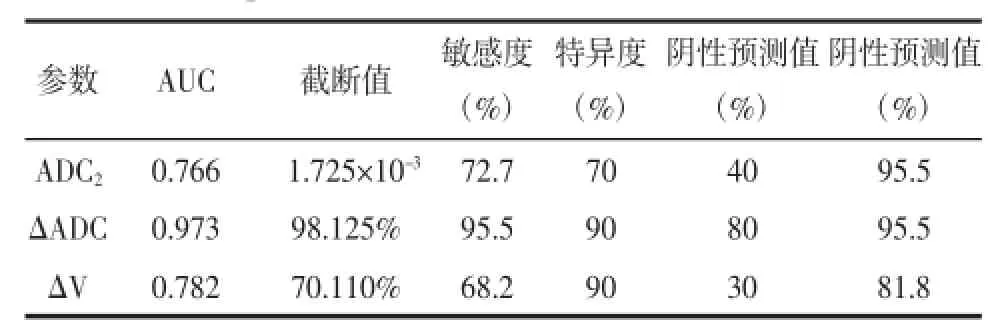
表3 ADC2、ΔADC、ΔV预测NPC敏感性的ROC分析
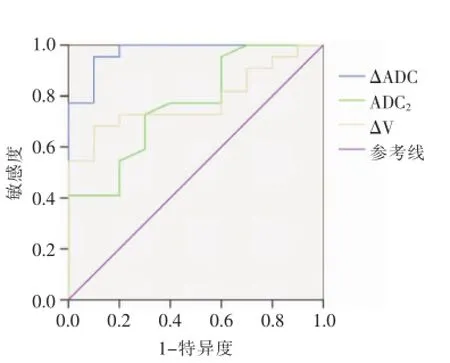
图3 ADC2值、ΔADC值及ΔV预测NPC敏感性的ROC曲线
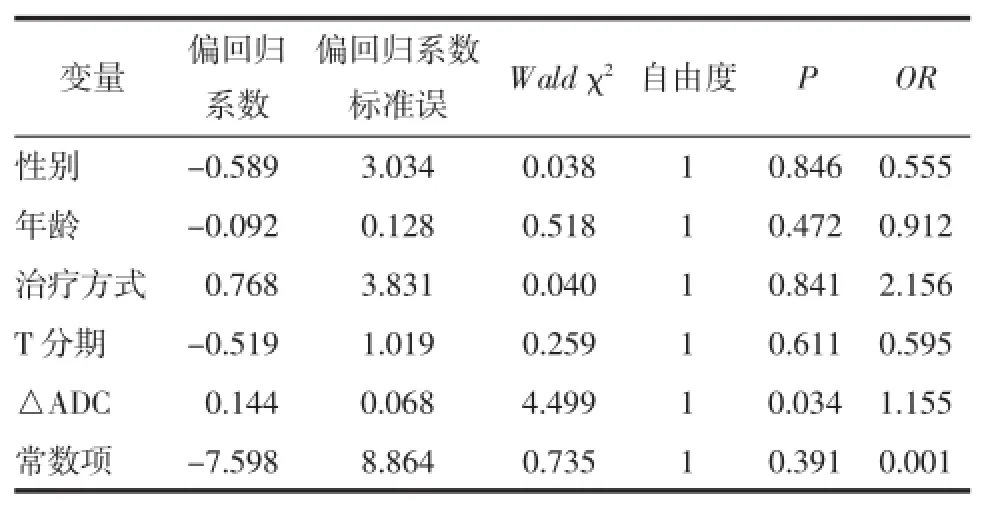
表4 NPC CRT敏感性相关因素Logistic回归分析
DWI技术评估和预测肿瘤治疗疗效有重要作用[7-10]。肿瘤细胞结构致密,细胞外间隙小,细胞膜的完整性限制肿瘤组织中水分子的扩散速度,导致信号值增高,ADC值降低[8]。放射线及化疗药物直接导致肿瘤细胞膜的破坏,活性氧类物质及细胞质游离钙增多,引起细胞损伤、凋亡,肿瘤细胞密度减低,周围间隙增宽,水分子扩散能力增强,ADC值升高[9]。ADC值能在任何体积变化之前观察肿瘤细胞的微观变化,并进行定量分析,预测肿瘤早期的治疗反应。陈等[2]采用DWI观察NPC转移性淋巴结早期的放疗反应,发现在肿瘤放疗1周后对放疗有反应的病灶ADC值升高,而无反应的病灶ADC值降低或无变化;但Pan等[4]及Hamstra等[9]对异种移植鼻咽癌小鼠行放射治疗,发现在放疗初期ADC值会一过性降低,这与血管内皮生长因子(vascular endothelial growth factor,VEGF)、纤维母细胞生长因子(fibroblast growth factor,FGF)增多,毛细血管通透性增强及细胞间质水肿导致肿瘤血管变细,肿瘤组织微循环灌注降低等因素致水分子扩散受限有关。
3.1.2NPC CRT前ADC值、CRT 5周时ADC值、ΔADC及ΔV在预测NPC CRT敏感性的比较肿瘤内在的CRT敏感程度与细胞乏氧、凋亡、增殖、血管生成、DNA或染色体损伤密切相关。Pan等[4]通过研究ADC值预测异种移植鼻咽癌小鼠放射敏感性动物模型,发现放疗后ADC值与体积变化具有相关性,ΔADC是预测NPC放射敏感性较好的指标。也有一些研究者[11-13]认为治疗前最大ADC及平均ADC、放疗2周时ΔADC、放疗6周时ADC值可反映NPC对治疗的敏感性;亦有研究[14]认为放疗剂量达50 Gy 时NPC原发灶体积消退率是评估近期疗效的可靠指标,可部分反映肿瘤放射敏感性。本研究发现CRT 5周时ADC值、ΔADC及ΔV在NPC低敏感组与高敏感组比较均有统计学意义,以ΔADC预测NPC的敏感度最高(95.5%),其最佳临界值为98.125%,特异度为90%。这与Vandecaveye等[5]的研究结论一致,他们认为头颈部鳞癌放化疗后局部控制率与放疗2周和4周ΔADC及ΔV具有相关性,ΔV在放疗2周时差异最明显,而放疗后2年的生存率与放疗4周时ΔADC的大小有关。ADC值高低与肿瘤病理类型、分级、体积、是否淋巴结转移等相关,可作为评估NPC CRT疗效的非创性参数[15]。ΔADC能较准确预测NPC的CRT敏感性,针对不同敏感度的病人采取个体化治疗方案,及时增加对低敏感病人的剂量,在不影响疗效的情况下适当减少高敏感病人的辐射剂量,可降低并发症的发生率。
3.2NPC CRT敏感性的相关因素分析NPC的CRT敏感性是由肿瘤的组织学类型、肿瘤细胞的微环境及病人全身状况等多种因素决定,不同的个体受各种内、外在因素影响,对放射线及化疗药物会产生不同的影响。本研究通过Logistic回归模型分析病人性别、年龄、治疗方式、T分期及ΔADC等因素与NPC CRT敏感性的相关性,发现ΔADC是预测NPC CRT敏感性的独立因素,与病人预后有密切关系。CRT 5周时ΔADC越大,肿瘤对CRT的敏感性越高,预后越好,这与多数研究[12,16]的结果一致。研究还认为T分期也是影响NPC预后的重要危险因素,T分期越晚,肿瘤对CRT敏感越差。也有研究认为NPC病人的性别、年龄及肿瘤的最大直径均是NPC重要的预后因素,年龄偏小的男性病人5年生存率偏低,肿瘤最大直径与病人总生存率、远处转移率及局部复发率明显相关[17]。本组研究未发现T分期、年龄、性别与NPC CRT敏感性有明显相关性,这可能与本研究样本量偏小,随访时间短,放疗5周时部分T1期病人肿瘤基本消失无法测量ADC值被剔除等因素有关。
3.3本研究不足①本研究由于受时间限制,样本量偏小,且收集病例均为低分化鳞癌,未对NPC不同病理类型的放化疗敏感性进行研究。②本组实验大部分病例都采用以放化疗为主的综合治疗,未分别针对放疗及化疗对NPC的预后进行分析。今后将加大样本量,针对NPC不同病理类型、不同时间点、放化疗分段研究ADC值预测NPC放化疗敏感性的价值。
总之,DWI在评价鼻咽癌预后方面有重要作用。放化疗5周时鼻咽癌ADC值、ΔADC及ΔV都能有效预测鼻咽癌放化疗敏感性,其中ΔADC是预测其敏感性的最佳指标及独立预后因素。
[1]King AD,Chow KK,Yu KH,et al.Head and neck squamous cell carcinoma:diagnostic performance of diffusion-weighted MR imaging for the prediction of treatment response[J].Radiology,2013,266:531-538.
[2] 陈明,邢伟,陈杰,等.扩散加权成像评价放射治疗鼻咽癌伴颈部转移性淋巴结疗效[J].中国医学影像技术,2011,27:515-519.
[3] 聂翔,李金高.鼻咽癌磁共振扩散加权成像与放疗疗效的相关性研究[J].实用癌症杂志,2011,26:627-629.
[4]Pan J,Zang L,Zhang Y,et al.Early changes in apparent diffusion coefficientspredictradiosensitivityofhumannasopharyngeal carcinoma xenografts[J].Laryngoscope,2012,122:839-843.
[5]Vandecaveye V,Dirix P,De Keyzer F,et al.Predictive value of diffusion-weighted magnetic resonance imaging during chemoradiotherapy for head and neck squamous cell carcinoma[J].Eur Radiol,2010,20:1703-1714.
[6]Eisenhauer EA,Therasse P,Bogaerts J,et al.New response evaluation criteria in solid tumours:revised RECIST guideline (version 1.1)[J].Eur J Cancer,2009,45:228-247.
[7]Thoeny HC,Ross BD.Predicting and monitoring cancer treatment response with diffusion-weighted MRI[J].J Magn Reson Imaging,2010,32:2-16.
[8]Chen J,Sheng J,Xing W,et al.Monitoring early response of lymph node metastases to radiotherapy in animal models:diffusionweighted imaging vs.morphological MR imaging[J].Acta Radiol,2011,52:989-994.
[9]Hamstra DA,Lee KC,Moffat BA,et al.Diffusion magnetic resonance imaging:an imaging treatment response biomarker to chemoradiotherapy in a mouse model of squamous cell cancer of the head and neck[J].Transl Oncol,2008,1:187-194.
[10]Wilhelm T,Stieltjes B,Schlemmer HP.Whole-body-MR-diffusion weighted imaging in oncology[J].Rofo,2013,185:950-958.
[11]King AD,Mo FK,Yu KH,et al.Squamous cell carcinoma of the head and neck:diffusion-weighted MR imaging for prediction and monitoring of treatment response[J].Eur Radiol,2010,20:2213-2220.
[12]Chen Y,Liu X,Zheng D,et al.Diffusion-weighted magnetic resonance imaging for early response assessment of chemoradiotherapy in patients with nasopharyngeal carcinoma[J].Magn Reson Imaging,2014,32:630-637.
[13]林蒙,余小多,赵燕风,等.扩散加权成像表观扩散系数预测鼻咽癌同步放化疗疗效[J].中国医学影像技术,2014,30:986-990.
[14]高力英,王小虎,赵林,等.鼻咽癌放疗原发肿瘤体积变化相关因素分析[J].中国肿瘤,2006,15:846-848.
[15]Abdel Razek AA,Kamal E.Nasopharyngeal carcinoma:correlation of apparent diffusion coefficient value with prognostic parameters[J]. Radiol Med,2013,118:534-539.
[16]Hong J,Yao Y,Zhang Y,et al.Value of magnetic resonance diffusion-weighted imaging for the prediction of radiosensitivity in nasopharyngeal carcinoma[J].Otolaryngol Head Neck Surg,2013,149:707-713.
[17]Xiao G,Cao Y,Qiu X,et al.Influence of gender and age on the survival of patients with nasopharyngeal carcinoma[J].BMC Cancer,2013,13:226.
(收稿2015-03-31)
The value of diffusion-weighted of 3.0 T MR imaging for the prediction of chemoradiotherapy sensitivity in nasopharyngeal carcinoma
YU Hongmei1,ZHAI Zhaohua2,GU Ming1,MA Daiyuan3,LIU Nian2.1 Department of Radiology,Chengdu Military General Hospital,Chengdu 610083,China;2 Department of Radiology,3 Department of Radiotherapy,The Affiliated Hospital,North Sichuan Medical College
Nasopharyngeal carcinoma;Diffusion-weighted imaging;Apparent diffusion coefficient;Chemoradiotherapy;Sensitivity Int J Med Radiol,2016,39(1):1-5
10.3874/j.issn.1674-1897.2016.01.L3321
1成都军区总医院放射科,成都 610083;2川北医学院附属医院放射科,3放疗科扩散加权成像 (diffusion-weighted imaging,DWI)技术评价鼻咽癌病人的放疗疗效及预后效果,提高病人生存率及后期生活质量,是目前临床放射肿瘤学科研究的热点[1-3]。有少数研究者认为1.5 T DWI技术能有效预测鼻咽癌放疗的敏感性,但在评估放疗疗效的最佳时间和指标方面存在分歧[4-5]。本研究探讨3.0 T DWI技术预测鼻咽癌放化疗(chemoradiotherapy,CRT)敏感性的价值,为临床针对不同敏感性个体实施不同治疗方案提供理论依据。

