2010—2015年珠海地区下呼吸道感染住院患儿肺炎链球菌耐药性分析
徐进,蒋艳平,周玉球.广东省珠海市妇幼保健院,广东珠海 59000;.广东省珠海市妇幼保健院小儿外科,广东珠海 59000;.广东省珠海市妇幼保健院检验科,广东珠海 59000
2010—2015年珠海地区下呼吸道感染住院患儿肺炎链球菌耐药性分析
徐进1,蒋艳平2,周玉球3
1.广东省珠海市妇幼保健院,广东珠海519000;2.广东省珠海市妇幼保健院小儿外科,广东珠海519000;3.广东省珠海市妇幼保健院检验科,广东珠海519000
目的 明确珠海地区下呼吸道感染住院患儿肺炎链球菌(Streptococcus pneumoniae,SP)的耐药情况,为临床治疗提供参考依据。方法 收集2010年1月—2015年1月下呼吸道感染住院患儿痰标本分离到的837株SP,采用K-B法及E-test法检测菌株对13种抗菌药的敏感性。结果837株SP对青霉素G、阿莫西林、头孢噻肟钠的不敏感率分别为21.1%、33.3%、66.7%,其中耐药率分别为7.6%、11.1%、28.6%;对红霉素、克拉霉素、克林霉素、复方新诺明、四环素的耐药率分别达96.8%、96.6%、93.0%、72.5%、83.8%;而对利福平、氯霉素、左旋氧氟沙星、万古霉素、利奈唑胺的敏感率分别为97.4%、98.4%、100%、100%、100%。当SP耐青霉素G时,对阿莫西林、头孢噻肟钠、红霉素、克拉霉素、克林霉素、复方新诺明、四环素的耐药率也明显增加;5年间,SP对青霉素G、阿莫西林、头孢噻肟钠的耐药率分别从2010年的6.9%、7.2%、19.2%增加到2015年的8.7%、13.7%、34.9%,对其它10种药物的耐药性差异无统计学意义。结论 珠海地区下呼吸道感染住院患儿SP对常用抗菌素的耐药情况较为严重,且与广州、深圳、武汉等地存在差异,应加强SP耐药性监测,保护性、合理使用抗菌素。
珠海地区;住院患儿;下呼吸道感染;肺炎链球菌;耐药性
[Abstract]Objective To investigate the antimicrobial resistance of streptococcus pneumoninae in children of lower respiratory infection in Zhuhai area,and to provide guidance for medication.Methods A total of 837 streptococcus pneumoninae strains were collected from children hospitalized of lower respiratory infection in our hospital during January 2010 to January 2015.The K-B and E-test was used to determine the resistance to 13 antibiotics.Results The no susceptibility rate of the 837 strains to penicillin-G,amoxicillin,cefotaxine-Na,was 21.1%,33.3%,66.7%,and the resistance rate of them was 7.6%,11.1%,28.6%,respectively.The resistance rate of 837 strains to erythromycin,clarithromycin,clindamycin,compound sulfamethoxazole,tetracycline,was 96.8%,96.6%,93.0%,72.5%,83.8%,respectively.The susceptibility rate to rifampicin,chloramphenicol,ofloxacin,vamowycin,linezolid,was 97.4%,98.4%,100%,100%,100%,respectively.The resistance rate of the streptococcus pneumoninae strains to amoxicillin,cefotaxine-Na,erythromycin,clarithromycin,clindamycin,compound sulfamethoxazole,tetracycline,was more higher as streptococcus pneumoninae resistant to penicillin-G.The resistance rate of the 837 strains to penicillin-G,amoxicillin,cefotaxine-Na,increased from 6.9%,7.2%,19.2%,8.7%,13.7%,34.9%,respectively during January 2010 to January 2015,but it was no different to other 10 antibiotics.Conclusion The resistant of Streptococcus pneumoninae in children hospitalized of lower respiratory infection in zhuhai are very high to commonly used antibiotics,and was different with Guangzhou,shenzhen,wuhan,etal.So we should pay more attention to it,and ongoing surveillance study on the antimiembial resistance of streptococcus pneumoninae is necessary for appropriate antimicrobial use and protect in pediatric clinical work.
[Key words]Zhuhai area;Children hospitalized;Lower respiratory infection;Streptococcus pneumoninae;Drug resistance
自1967年Hansman和Bullen首次分离到耐青霉素肺炎链球菌以来,SP对常用抗菌素耐药已成为全球问题,耐药形势相当严峻,而且还存在明显的地区、时期差异。为明确珠海地区下呼吸道感染住院患儿SP对常用抗生素的耐药情况,对2010年1月—2015年1月下呼吸道感染住院患儿痰标本培养出来的837株SP的药敏资料进行了分析,现报道如下。
1 资料与方法
1.1 一般资料
2010年1月—2015年1月在珠海市妇幼保健院住院且符合下呼吸道感染诊断标准[1]患儿812例,其中男469例,女343例,痰标本培养检出837株SP,其中2010—2015年,每年检出数分别为138、153、169、183、194株。研究经医院伦理委员会的批准,所有患者均签署知情同意书。
1.2 方法
1.2.1 痰液标本采集年长儿晨起漱口,清除口腔和鼻腔内的分泌物,深呼吸将痰液用力咳出,置于无菌培养管;婴幼儿晨起喂奶前由专人用低压吸引器连接一次性无菌吸痰管,经鼻咽部负压吸取痰标本,置消毒试管内。采集到的标本均在1h内送至细菌室进行痰涂片镜检,白细胞>25个/低倍镜视野(LP),鳞状上皮细胞<10个/ LP为合格标本[2]。
1.2.2 SP培养和鉴定 将痰标本接种于5%脱纤维羊血的哥伦比亚琼脂,置于35℃含5%~8%C02孵箱中孵育18~24 h,然后挑选周围有草绿色溶血环、边缘整齐,呈脐窝状的菌落,进行革兰染色,奥普托辛(Optochin)试验及胆汁溶菌试验进行初筛,再用法国生物梅里埃自动细菌鉴定仪ATB1200鉴定系统标准程序进行菌种鉴定。
1.2.3 药敏试验 采用E-test法检测SP对青霉素及头孢噻肟钠的最低抑菌浓度;采用纸片扩散法检测SP对红霉素、克林霉素、复方新诺明、四环素、氯霉素、左氧氟沙星、万古霉素、利奈唑胺的药物敏感性。青霉素及头孢噻肟钠E-test纸条及所有药敏纸片均购自英国OXOID公司。质控菌株为肺炎链球菌ATCC49619,来源于广东省临床检验中心。抗菌药物敏感性判定依据美国临床和实验室标准委员会(CLSI)的判定标准实施和执行。
l.3统计方法
应用SPSS 11.0统计学软件对所有数据进行统计分析,率的比较采用χ2检验或Fisher精确概率法,P<0.05为差异有统计学意义。
2 结果
2.1 SP菌株的疾病来源及检出情况
837 株SP,来源于支气管炎195株(23.3%),支气管肺炎471株(56.3%),急性感染性喉气管支气管炎82株(9.8%),毛细支气管炎41株(4.9%),支气管哮喘32株(3.8%),其它16株(1.9%)。其中2010—2015年,检出数分别为138、153、169、183、194株,分别占当年痰培养致病菌株的 17.6%(784株)、21.3%(718株)、14.8%(1142株)、9.3%(1968株)、12.4%(1564株)。
2.2 837株SP对13种抗菌药物的耐药情况
如表1所示,SP对青霉素G、阿莫西林、头孢噻肟钠呈现明显的耐药,对复方新诺明、克林霉素、克拉霉素、红霉素、四环素严重耐药,而对利福平、左旋氧氟沙星、氯霉素、万古霉素、利奈唑胺则基本无耐药。
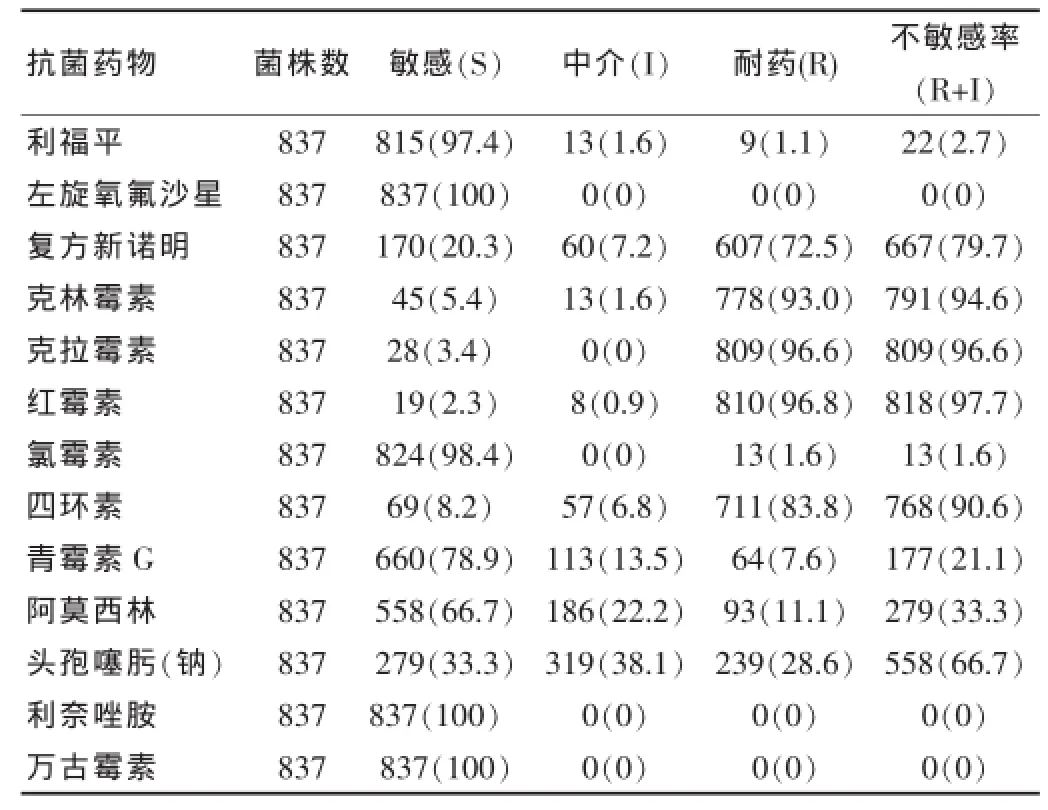
表1 837株肺炎链球菌对13种抗菌药的药敏情况及构成比[株(%)]
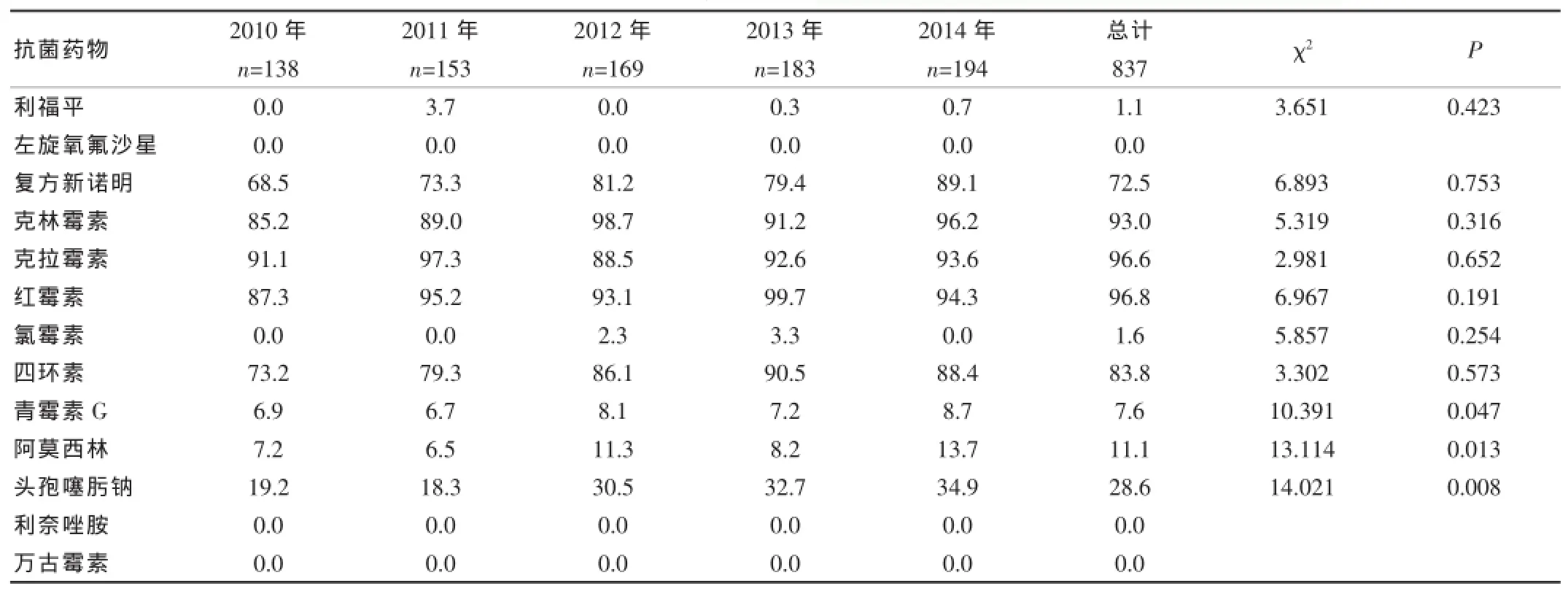
表2 2010—2015年SP对13种抗菌药物的耐药率(%)
2.3 5年间SP对抗菌药物的耐药性变化
如表2所示,SP对青霉素G、阿莫西林、头孢噻肟钠耐药呈逐渐上升(P<0.05),对复方新诺明、克林霉素、克拉霉素、红霉素、四环素的耐药变化差异无统计学意义(P>0.05),而对利福平、氯霉素、左旋氧氟沙星、万古霉素、利奈唑胺的耐药无变化。
2.4 青霉素敏感SP(PSSP)和青霉素耐药SP(PRSP)对其他抗生素的耐药性比较
PSSP与PPSP对其他抗生素耐药性比率(%),见表3。
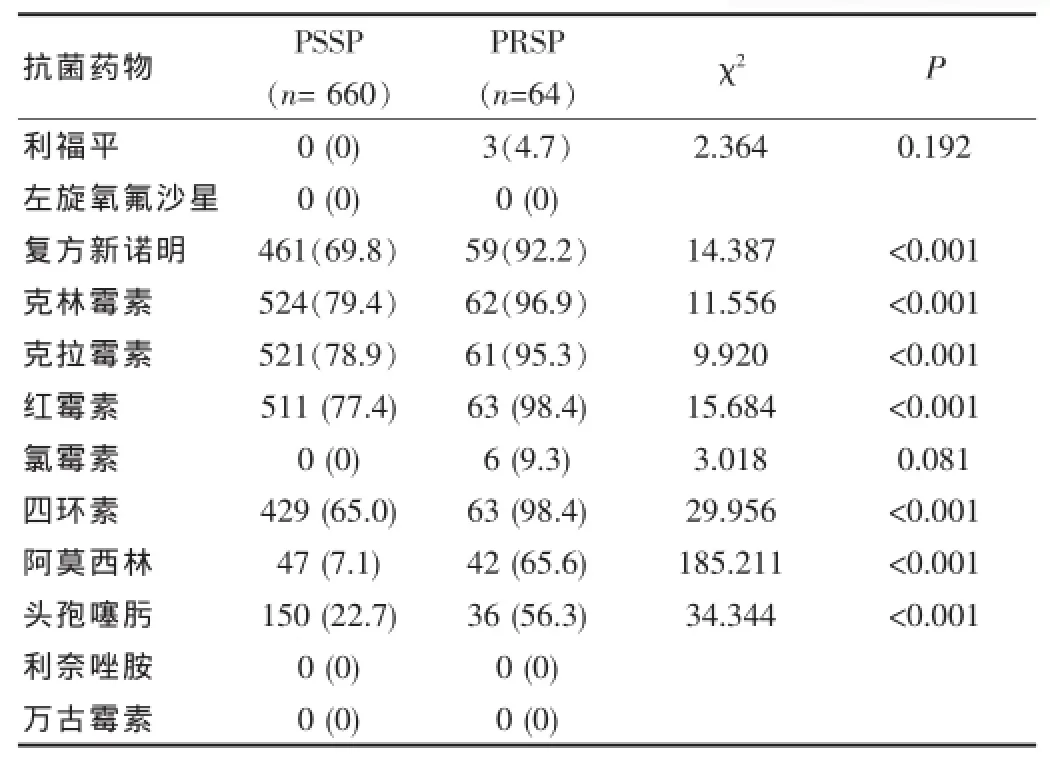
表3 PSSP和PRSP对其他抗生素耐药性的比较[株(%)]
3 讨论
SP是导致儿童社区获得性肺炎的首位病原菌,在重症肺炎中的比例约为50%,在致死性肺炎中比例可能更高[3]。目前,全球SP的耐药形势相当严峻,不同国家或地区SP菌株的耐药性差异有统计学意义[4-6],这种差异与流行的血清型密切相关[7-8]。
药敏分析结果显示SP对青霉素G的不敏感率为21.1%,其中耐药率为7.6%,高于2013年武汉向赟[9]的报道结果(5.0%),低于彭静如等[6]报道的检测结果,其中广州市儿童医院(13.1%)、深圳市儿童医院(13.3%),明显低于北京市儿童医院(47.6%)、复旦大学附属儿科医院(23.1%);SP对阿莫西林钠的中介敏感率达22.2%,耐药率达11.1%,均高于上述四家儿童医院的检测结果;对头孢噻肟钠的中介敏感率达38.1%,耐药率达28.6%,高于武汉向赟[9]报道的检测结果12.9%;与深圳陈喜悦[10]报道的检测结果(29.2%)相当。当SP对青霉素G耐药时,对阿莫西林、头孢噻肟钠、红霉素、克拉霉素、复方新诺明、克林霉素、四环素的耐药率也明显增加(P<0.05),与[6,9-10]结果相似,提示药物之间存在交叉耐药现象。5年间,SP对青霉素G、阿莫西林、头孢噻肟钠耐药呈逐渐上升趋势,对复方新诺明、克林霉素、克拉霉素、红霉素、四环素的耐药变化不明显,而对利福平、氯霉素保持高度敏感(为98%以上),左旋氧氟沙星、万古霉素、利奈唑胺的敏感率均为100%。这与[9-11]研究结果相似。考虑与磺胺类、氨基糖苷类、四环素类、喹诺酮类、氯霉素、利福平等抗菌素对儿童身体具有明显的毒副作用,在儿童的使用受到明显的限制,而安全、高效的β-内酰胺类及大环内酯类抗菌素成为目前儿科临床医生治疗儿童呼吸道感染的首选,但随着临床的广泛使用,细菌耐药也日趋严重。
研究结果还显示SP的耐药情况与本地区儿科门急诊各级医师治疗细菌性上呼吸道感染的选药情况[12]非常相似,选用β-内酰胺类抗菌素占95.23%,其中青霉素类占53.57%、加β-内酰胺酶抑制剂的青霉素类比例是29.76%、1代头孢菌素占3.57%、选2代头孢菌素占7.14%、3代头孢菌素占1.19%,选大环内酯类占4.76%,无一选用氟喹诺酮类、氨基糖苷类、磺胺类、氯霉素类、四环素类。因此,我们推测本地区SP的耐药与药物的使用频度和持续时间密切相关。
因此加强肺炎链球菌的耐药性监测及保护性、合理使用抗菌药是治疗肺炎链球菌感染的关键。
[1]胡亚美,江载芳.诸福棠实用儿科学 [M].8版.北京:人民卫生出版社,2015:1192.
[2]中华医学会儿科学分会,中华预防学会.儿童肺炎链球菌感染性疾病防治技术指南 (2009年版)[J].中华儿科杂志,2010,48(2):104-111.
[3]Kenneth M I.Community-acquired pneumonia in children[J]. New England Journal of Medicine,2012,86(7):661-667.
[4]Shajari G R,Khourshidi A,Abas M S G.Bacterial Isolation and Antibiotic Resistance of Nosocomial Pneumonia in Hospitalatzel Patients-kashan,Iran[J].Intensive Care Medicine,2015,41(5):948-949.
[5]Josef Y,Beniam G,Kurt R.Antibiotic Resistance of Pseudomonas aeruginosa in Pneumonia at a Single University Hospital Center in Germany over a 10-Year Period[J].Plos One,2015,10(10).
[6]彭静如.儿童社区获得性肺炎病原构成及肺炎链球菌耐药性分析[J].当代医学,2015(1):136-137.
[7]Suresh M X,Balasankar K.Pharmacoinformatics analysis to identify inhibitors against transposase,an ally to develop antibiotic resistance in Streptococcus pneumonia[J].Research Journal of Pharmaceutical Biological&Chemical Sciences,2015,6(3):624-630.
[8]窦会娟,谷存国,曹兴华.儿科患者感染肺炎链球菌的耐药性及血清分型研究[J].中国消毒学杂志,2015(1):76-77.
[9]向赟,王瑞耕,张振,等.致儿童下呼吸道感染肺炎链球菌分离株的临床特征及药敏分析 [J].临床儿科杂志,2013,31 (8):715-718.
[10]陈喜悦,丁家华.小儿下呼吸道感染的肺炎链球菌耐药性研究[J].海南医学,2013,24(12):1781-1783.
[11]汪玲,沈叙庄,陆权,等.四地儿童临床分离革兰阳性球菌2000-2006年耐药性监测 [J].首都医科大学学报,2008,29(5):626-631.
[12]喻文,罗红敏.成人社区获得性肺炎抗菌药物治疗的策略[J].中华危重病急救医学,2015(10):830-830.
Drug Resistance of Streptococcus Pneumoninae during January 2010 to January 2015 in Children Hospitalized of Lower Respiratory Infection in Zhuhai Area
XU jin1,JINAG Yan-ping2,ZHOU Yu-qiu3
1.Maternal and child health care hospital of Zhuhai City,Guangdong Province,Zhuhai,Guangdong Province,519000 China;2.Department of pediatric surgery,maternal and child health care hospital,Zhuhai City,Guangdong Province,Zhuhai,Guangdong Province,519000 China;3.Zhuhai City,Guangdong Province MCH Laboratory,Zhuhai,Guangdong Province,519000 China
R725.6
A
1674-0742(2016)07(a)-0011-03
10.16662/j.cnki.1674-0742.2016.19.011
徐进(1972.9-),男,广东珠海人,硕士研究生,副主任医师,研究方向:儿童呼吸道疾病。
2016-04-07)

