对经口牵引辅助内镜黏膜下剥离术中牵引线制作方法的改良
杨文博,梁玮,徐丽霞,邓万银,方超英,王丽珍,高丽影(福建省立医院 消化内镜中心,福建 福州 350001)
论著
对经口牵引辅助内镜黏膜下剥离术中牵引线制作方法的改良
杨文博,梁玮,徐丽霞,邓万银,方超英,王丽珍,高丽影
(福建省立医院 消化内镜中心,福建 福州 350001)
目的介绍在经口牵引辅助下内镜黏膜下剥离术(ESD)中对牵引线制作的改良方案。方法回顾性分析该院内镜中心40例患者中,通过使用改良牵引(实验组)和常规牵引(对照组)在治疗消化道早癌及癌前病变的临床资料的对比,比较两组性别、年龄、牵引线安装完善时间、固定病灶后止血夹脱落次数、一次性完整切除率、整块切除率、出血及穿孔等并发症的临床情况。结果实验组牵引线安装完善时间(53.30±12.85)s明显短于对照组的时间(105.00±11.68)s(t =3.42,P <0.05)。实验组固定病灶后止血夹脱落次数明显少于对照组(χ2=2.37,P <0.05)。实验组一次性完整切除率(18/20,90%),对照组一次性完整切除率(17/20,85%)。两组整块切除率均为100%。两组均无出现大出血和穿孔等并发症。结论运用创新性方法、充分的术前准备、术中操作者默契的护理配合、术后密切关注病情是达到内镜下理想治疗效果的关键。
牵引线;经口牵引辅助下;内镜黏膜下剥离术;早期胃癌;癌前病变
近几年来,随着消化内镜技术的突飞猛进,内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)用于消化道早癌的治疗也越来越广泛。ESD已经成为衡量一家医院内镜水平高低的重要标志,其具有一次性完整切除、整块切除率高、创伤小和住院时间短等优点,但是仍存在内镜操作技术要求高、出血及穿孔等并发症可能性大[1]。近期,牵引辅助下内ESD治疗消化道早癌及癌前病变取得较理想的效果,对缩短内镜操作时间、减少出血、穿孔等并发症、一次性整块切除率及完整切除率高有明显优势[2]。这其中牵引线的制作是这种手术的重要环节,但是传统的牵引线制作方法需在术中临时制作并且容易脱落,于是改良原先初始的牵引线制作方法。2014 年7月-2015年3月本院消化内镜中心对40例消化道早癌及癌前病变的患者进行牵引辅助ESD治疗,并对改良前与改良后的牵引线制作方法进行对比分析。现报道如下:
1 资料与方法
1.1 一般资料
2014年7月-2015年3月,经胃镜及病理活检提示早期胃癌(early gastric carcinoma,EGC)及癌前病变的40例患者于本院实施经口牵引辅助治疗。随机分为改良牵引(实验组)和常规牵引(对照组),各20例。其中,实验组中男13例,女7例,平均(57.75±7.34)岁;对照组中男14例,女6例,平均(59.30±8.90)岁。梁玮等[3]将贲门下、底体嵴、胃体、胃角定位为困难部位,胃窦定位为容易操作部位。本研究中,实验组,困难部位11例,容易部位9例;对照组,困难部位12例,容易部位8例。术前均行超声内镜(endoscopic ultrasonography,EUS)提示病灶局限于黏膜层或黏膜下层,无突破肌层或侵及浆膜层,胸部CT增强未见淋巴结肿大征象。所有病例均无内镜治疗禁忌证。术前充分与患者沟通后并自愿选择内镜下治疗且签署知情同意书。本研究中,实验组与对照组在性别、年龄上差异无统计学意义(P >0.05),具有可比性。见表1。
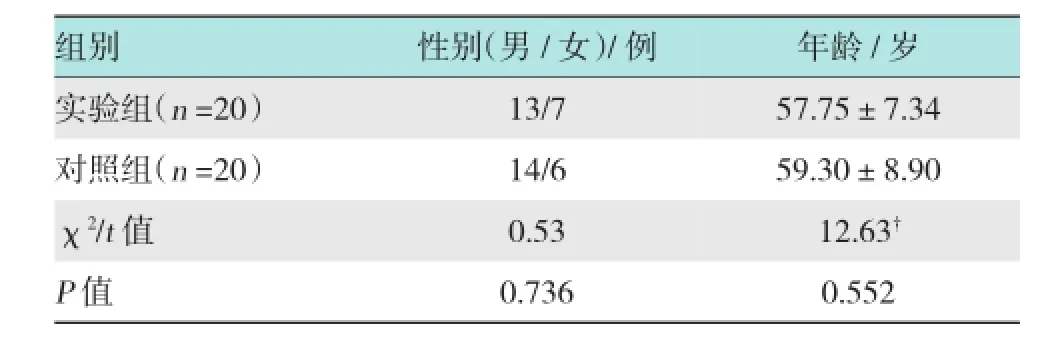
表1 两组性别与年龄比较
1.2 器械准备
采用副注水内镜(Olympus GIF-Q260J),MH-588透明帽,NM-4L-1注射针,KD-611L IT2电刀,KD-650L Dualknife刀,KD-620LR Hook电刀,FD-410LR止血钳,牙线,HX-610-090(臂长9 mm,张开最大幅度9 mm,Olympus)止血夹,HX-110LR(1 650 mm)止血夹释放器,CO2气泵,ERBE VIO 200D工作站。
1.3 实验方法
1.3.1 术前准备术前均行血常规、生化、血凝、心电图、胸片和腹部CT等检查,严格掌握ESD治疗的适应证及禁忌证。告知患者内镜治疗的原因、治疗方法、治疗过程中可能出现的并发症、手术风险及术后注意事项,并签署知情同意书。术前进行适当的心理疏导及指导,缓解紧张情绪,减轻患者忧虑和压力。术前禁食8 h,禁水4 h,服用阿司匹林者术前停用1或2 d,华法林停用3~5 d,非类固醇类停用24~48 h。建立静脉通路,术前30 min予第3代头孢类抗生素预防性抗感染、质子泵抑制剂(proton pump inhibitors,PPI)抑制胃酸分泌处理。检查器械及操作设备连接的完整性和工作状态良好性,并正确放置电极板。术前5 min口服利多卡因胶浆,气管插管及气静全麻下,均取左侧卧位,戴好医用咬口,有活动性义齿取下。
1.3.2 常规牵引线制作方法标志病灶边缘:术前使用内镜窄带成像术(narrow band imaging,NBI)、冰醋酸或靛胭脂染色明确病灶边界后,予Dualknife刀(KD-650L,Olympus)环病灶边缘5 mm进行电凝标志。黏膜下注射:于标志点外行黏膜下注射使之与黏膜下层分离(注射液为5 m l靛胭脂、1 ml肾上腺素、2 ml玻璃酸钠和100 ml生理盐水混合配置的溶液),多点注射,直至局部黏膜层抬举明显。环行切开:予Dualknife沿标志点外切开黏膜层深至黏膜下层(Endocut模式,effect 2,输出功率60 W)。牵引线的固定:退镜,止血夹释放器进入活检通道,释放器头端安装止血夹并释放止血夹,在止血夹的一侧臂上打结固定牵引线[4](一般用牙线代替),剪去牙线较短的一侧,防止阻挡视野,保留牙线较长的一侧,附在镜身外侧,由操作者或助手牵引,止血夹收回透明帽中(图1)。再次进镜,将止血夹固定在病变的黏膜层上(图2)。剥离:由助手经口牵拉牙线暴露黏膜下层的情况下,应用Dual-knife(KD-650L,Olympus)、IT-knife(KD-611L IT2,Olympus)或Hook-knife(KD-620LR,Olympus)紧贴肌层剥离(Endocut模式,effect 2,输出功率60 W)。术中使用止血钳积极预处理粗大裸露的血管,直接电凝处理微小出血血管,并辅助副注水系统冲洗创面保证视野的清晰。术后标本:标本由牙线经口牵引出,并使用大头针沿边缘约5 mm进行固定,并浸泡在10%福尔马林。

图1 止血夹收回透明帽中
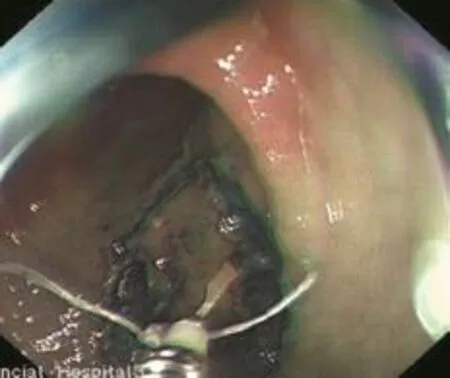
图2 将止血夹固定在病灶黏膜上
1.3.3 改良牵引线制作方法手术前先制作好系有牵引线的止血夹:选取Olympus止血夹,拆开塑料外壳取出止血夹(图3A)。将选好的牙线穿过止血夹两臂中间交叉的空隙并打结以连接止血夹与牙线。在穿线之前可以先将止血夹两臂向两边扩展,这样不仅可以增加夹子张开的角度也便于打结(图3B)。将带牙线的止血夹重新装于塑料外壳中(图3C),注意不要让牙线卡在两个外壳之间从而导致止血夹无法装入释放器。标志、黏膜下注射、环形切开同上述。止血夹固定:退镜,止血夹释放器进入活检通道,止血夹释放器头端安装术前系好牙线的止血夹,安装过程与安装普通止血夹没有区别,止血夹可完全收入释放器中(图4)。再次进镜,将止血夹释放并固定在想要牵拉的病变黏膜上(图5)。术中牵引、剥离、术后固定标本同上述。
1.3.4 术后注意事项及用药术后嘱卧床休息2~3 d,休息2周,2周以内避免剧烈活动及重体力劳动。禁食1~2 d,经管流质膳食5~6 d,经口流质5~7 d,半流质1个月。少时多餐,避免暴饮暴食。加强制酸、保护胃黏膜、止血及营养支持等治疗,必要时遵医嘱使用抗生素处理。嘱患者回病房后卧床休息,监测生命体征、神志、肠鸣音;严密观察患者有无发热、腹痛,有无呕血黑便、肠鸣音减弱或消失现象,有无皮下气肿、呼吸困难等,一旦发现异常情况立即报告医师及时处理。

图3 术前制作系有牵引线的止血夹
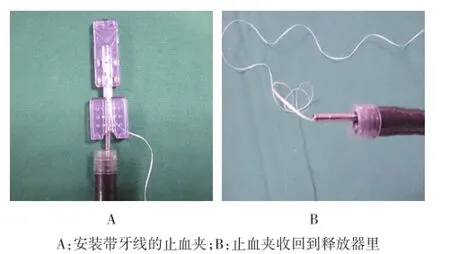
图4 止血夹可完全收入释放器中
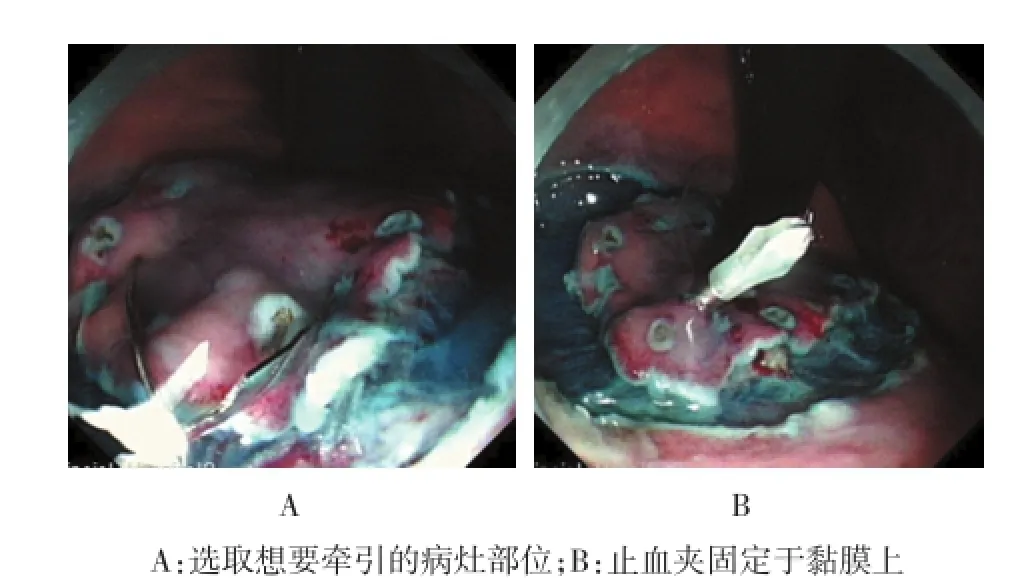
图5 止血夹释放并固定
1.4 观察指标
牵引线安装完善时间是指制作牵引线占用手术的时间:退镜开始至止血夹安装完毕后进镜时的时间。固定病灶后止血夹脱落次数是指术中止血夹从固定在病灶后开始行ESD剥离过程中脱落,统计其脱落情况,若脱落就不再固定银夹,计为脱落1次。比较两组牵引线安装完善时间、固定病灶后银夹脱落次数、一次性完整切除率、整块切除率、出血及穿孔等并发症等临床情况。
1.5 统计学方法
所有数据采用SPSS 11.5软件包进行分析。计量资料采用均数±标准差(±s)表示,连续性变量进行t检验,计数资料采用χ2检验,P<0.05具有统计学意义。
2 结果
表2显示,实验组牵引线安装完善时间(53.30± 12.85)s明显短于对照组的时间(105.00±11.68)s (P <0.05)。实验组固定病灶后止血夹脱落次数明显少于对照组(χ2=2.37,P <0.05)。实验组一次性完整切除率(18/20),对照组一次性完整切除率(17/20)。两组整块切除率均为100%。实验组出现急性术中少量出血率为20%(4/20),内镜下均止血成功,无术中大量出血及延迟性出血;对照组出现术中少量出血率为15%(3/20),1例出现急性术中大出血,予组织胶注射、大银夹内镜下止血成功,无1例出现延迟性出血。两组均无穿孔病例。实验组术后病理3例提示原位癌,6例为局限于黏膜肌层的早期管状腺癌,9例为高级别上皮内瘤变,底切缘及边切缘均干净,另2例提示黏膜下层的管状腺癌,底切缘见瘤细胞残留,予追加手术治疗;对照组术后病理5例提示原位癌,5例提示黏膜内癌,7例提示高级别上皮内瘤变,底边切缘均干净。另2例提示黏膜下癌和1例提示高级别上皮内瘤变,底切缘见瘤细胞残留,予进一步手术治疗。实验组病灶最大直径2.5~5.5 cm,平均直径为(3.80±1.10)cm。对照组最大直径3.0~5.0 cm,平均直径(3.50±0.90)cm。
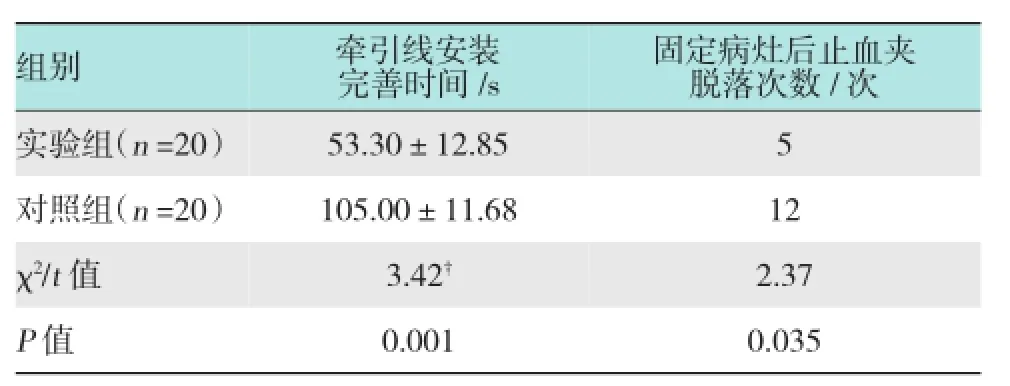
表2 两组观察指标的比较
3 讨论
ESD已作为治疗消化道早癌及癌前病变的重要干预手段。其中,黏膜下视野暴露的好坏直接影响手术剥离时间、术后并发症和一次性完整切除率等。黏膜下暴露方法较多,如内在辅助牵引下ESD[5]、重力引导下ESD[6]、外在磁控ESD[7]和滑轮技术[8]等。早期对牙线牵引技术的不成熟到改良牵引辅助技术的进步能够提高手术治疗成效、缩短操作时间。
3.1 传统的牵引线制作方法存在以下缺点
①损伤黏膜:牵引线是在止血夹张开状态下系于止血夹其中一臂,止血夹无法完全回缩到释放器里,其前端部分裸露于透明帽外,在胃镜进入咽部时裸露在玻璃帽外的止血夹可能会损伤到消化道黏膜;②将牙线系于止血夹一侧臂的情况下,在牵拉牙线时势必导致力的传导不均,系牵引线的一侧臂在拉力的作用下容易拖离牵拉点,这样,固定后的银夹容易出现脱落。从实验组银夹脱落次数较对照组的次数少(χ2=2.37,P <0.05)可以看出;③牵引线的制作必须在手术中临时完成,无形中延长了手术时间并且释放后的止血夹在收入玻璃帽内后张开的角度缩小了。
3.2 改良后的牵引线制作方法的优点
①预先制作的止血夹在经过重新包装并环氧乙烷消毒后置于器械柜中,在需要做经口牵引辅助下ESD时便能迅速装入释放器且方便释放于牵引点,减少了手术中制作牵引线的步骤;②止血夹能全部收入释放器中,避免了裸露部份划伤黏膜的危险且止血夹在被释放出时两臂张开的角度没有缩小;③由于牵引线是系于止血夹的一个中心点上,所以止血夹在牵引时受力更均匀,可以保证牵引点不会偏向一边的同时固定得更牢固;④实验组牵引线安装完善时间(53.30±12.85)s明显短于对照组的时间(105.00±11.68)s(t=3.42,P <0.05),可见改良的牵引线制作方法避免了术中临时制作牵引线的过程,方便快捷并减少占用手术的宝贵时间。
3.3 笔者总结成功实施黏膜层上止血夹置入的关键
①止血夹与黏膜接触的角度:当止血夹与黏膜角度<60°时,止血夹只能夹住部分黏膜层甚至只夹到黏膜下层,容易引起脱落。当释放器调整止血夹与黏膜角度为60~90°时,轻压置放管,收紧止血夹后轻轻提拉置放管以确定止血夹是否夹牢黏膜层;②止血夹的型号:一般选择Olympus前端弯曲角度为90°的止血夹,因为这种夹子能更深地夹入黏膜从而固定得更牢靠。
综上所述,近期牙线辅助牵引的方法在各医院得到广泛开展,也取得一定的成效。改良牵引线制作方法对牵引技术有进一步提高,是一种方便和有效的方法。目前研究病例数限制,还有待进一步对照研究进行深入探讨,牵引辅助下ESD的发展令人瞩目。
[1] 周平红, 蔡明琰, 姚礼庆. 早期胃癌的内镜黏膜下剥离术治疗[J].外科理论与实践, 2011, 16(3): 227-230.
[2] JEON W J, YOU I Y, CHAE H B. A new technique for gastric endoscopic submucosal dissection: peroral traction-assisted endoscopic submucosal dissection[J]. Gastrointestinal Endoscopy, 2009,69(1): 29-33.
[3] 梁玮, 徐丽霞, 邓万银, 等. 经口牵引辅助下内镜黏膜下剥离术治疗早期胃癌及癌前病变的临床研究(含视频)[J]. 中华消化内镜杂志, 2014, 31(12): 703-707.
[4] 蔡世伦, 钟芸诗, 周平红, 等. 牙线牵引辅助在内镜黏膜下剥离术治疗直肠肿瘤中的应用体会[J]. 中华胃肠外科杂志, 2014, 17(6): 612-613.
[5] CHEN P J, CHU H C, CHANG W K. Endoscopic submucosal dissection with internal traction for early gastric cancer (with video)[J]. Gastrointestinal Endoscopy, 2008, 67(1): 128-132.
[6] LEE B I. Debates on colorectal endoscopic submucosal dissection -traction for effective dissection: gravity is enough[J]. Clin Endosc, 2013, 46(5): 467-471.
[7] GOTODA T, ODA I, TAMAKAWA K. Prospective clinical trial of magnetic-anchor-guided endoscopic submucosal dissection for large early gastric cancer(with videos)[J]. Gastrointestinal Endoscopy, 2009, 69(1): 10-15.
[8] LI C H, CHEN P J, CHU H C. Endoscopic submucosal dissection with the p ulley method for early-stage gastric cancer(with video)[J]. Gastrointestinal Endoscopy, 2011, 73(1): 163-167.
(吴静编辑)
Im provement of traction w ire production m ethod for traction ESD assisted by oral traction
Wen-bo Yang, Wei Liang, Li-xia Xu, Wan-yin Deng, Chao-ying Fang, Li-zhen Wang, Li-ying Gao (Endoscopy Center,Fujian Provincial Hospital,Fuzhou,Fujian 350001,China)
Ob jective To introduce improved program for traction wire production in endoscopic submucosal dissection assisted by oral traction.M ethods A retrospective analysis was performed on 40 patients who received endoscopy intervention.Through the use of improved traction and normal traction,they were divided into experimental group and control group.Then analyze and compare their clinical data like gender,age,traction line installed perfect time,fixed lesions after hemostatic clip off times,one-time complete resection,enbloc resection rate,bleeding and perforation and other complications and other clinical conditions.Resu lts The improvement time was(53.30±12.85)s in experimental group,itwas significantly shorter than that in control group(105.00±11.68)s(t=3.42,P<0.05).The experimental group fixed lesions after hemostatic clamp off timeswere significantly less than that in control group(χ2=2.37,P<0.05).Conclusions Using innovativemethods,adequate preoperative preparation,the operator's tacit understanding of nursing cooperation,close attention to the disease after surgery is the key to achieve the desired results of endoscopic surgery.
traction wire;assisted by oral traction;endoscopic submucosal dissection;early gastric cancer;precancerous lesion
R656.61
A
10.3969/j.issn.1007-1989.2016.06.015
1007-1989(2016)06-0056-05
2016-01-21

