Nd:YAG激光内界膜切开治疗Valsalva视网膜病变的疗效
晁炜静,路小楠,尹 黎,左志高,汪 洋
Nd:YAG激光内界膜切开治疗Valsalva视网膜病变的疗效
晁炜静,路小楠,尹黎,左志高,汪洋
450052郑州,武警河南总队医院眼科
【摘要】目的探讨Nd:YAG激光内界膜切开治疗Valsalva视网膜病变的安全性与有效性。方法总结Valsalva视网膜病变接受治疗的10例10眼的临床资料进行回顾分析,所有患者均行Nd:YAG激光内界膜切开术,激光初始能量为3.0~4.8 mJ。观察记录患者术前术后视力,眼压及眼底情况。结果患眼视力由术前的手动(6例)或指数(4例)提高到术后第1天的0.1~0.5,最后视力稳定在0.8~1.2。随诊期间眼压稳定,未发现并发症。结论Nd:YAG激光内界膜切开治疗Valsalva视网膜病变是安全有效的方法。
【关键词】Valsalva视网膜病变;Nd:YAG激光;光学相干断层扫描;黄斑前积血
Valsalva视网膜病变是由于用力做提拉、推举重物、呕吐、哭喊、倒立等动作时,声门关闭,胸腹腔压力升高,外周静脉血压急剧上升,压力传导至眼内致视网膜表面毛细血管破裂出血产生的视网膜病变。出血多位于视网膜后极部,若累及黄斑区则严重影响患者视力,治疗上,目前主要有临床观察、Nd:YAG激光内界膜切开术和玻璃体切割术。对于小面积的积血可以采取临床观察,等待自行吸收;对于大面积的积血,若血凝块长时间存留,可对其下面的光感受器产生毒性,带来不可逆的损伤[1,2]。Nd:YAG激光内界膜切开术可在发病早期把积血引流入玻璃体腔,促进积血吸收恢复患者视力,既可以避免积血的毒性损伤,又可以避免行玻璃体切割手术的风险。我院对10例Valsalva视网膜病变患者进行了治疗,效果较好。
1对象与方法
1.1对象收集2008-09至2014-12我院收治的Valsalva视网膜病变患者资料共10例10眼,均为男性。年龄18~30岁,平均23.4岁;6例右眼,4例左眼;病程7~15 d;表现为举重、俯卧撑等训练后出现眼前黑影遮挡,视力骤降。患眼视力为手动(6例)到指数(4例),眼前节检查无异常。眼底检查可见:黄斑区前有圆形或类圆形隆起的内界膜下积血,直径5~10 PD,可见液平面,视网膜血管走形正常,1眼伴有少量下方玻璃体积血,对侧眼检查均无异常。所有患者入院前均未经过治疗,均无全身系统性疾病病史,血压、出凝血时间、肝肾功能均正常。
1.2方法入院完善检查后,行Nd:YAG激光内界膜切开术,患者端坐激光裂隙灯前,充分表面麻醉,放置三面镜,清晰看到眼底,激光爆破点选择在积血隆起的最下方边界部位稍靠上,避开黄斑区部位,初始能量选择为2.5 mJ,单脉冲,如果未见反应,上调激光能量。本组的病例中,激光成功切开内界膜最小能量为3.0 mJ,最大能量为4.8 mJ,激光内界膜切开成功后即可看到积血从激光爆破孔流入玻璃体腔,积血液平面迅速下降,被遮挡的黄斑区视网膜显露,所有患者均未见视网膜异常、未见视网膜内出血。术后随访观察:最佳矫正视力、眼压、积血吸收情况、行眼底彩照、光相干断层扫描检查黄斑区视网膜及内界膜情况。随访8~12 个月,平均10个月。
2结果
Nd:YAG激光内界膜切开术后,黄斑区积血均引流入玻璃体腔,患者视力提高,最佳矫正视力由术前的指数或手动提高到术后1 d的0.1~0.5,术后1周时,最佳矫正视力在0.5~0.8,最后随诊复查时视力稳定在0.8~1.2,完全恢复正常,各病例具体情况见表1。OCT检查:术前行OCT检查确认积血位于内界膜下,Nd:YAG激光内界膜切开后可见内界膜仍隆起,与下方视网膜结构分离,早期呈波浪状皱褶,内界膜与视网膜之间腔隙内可见大量点状高反光,视网膜结构正常。随访过程中可见,内界膜逐渐光滑,未贴敷于视网膜,内界膜下点状高反光逐渐吸收。玻璃体腔积血逐渐吸收,由红色逐渐变为黄白色,沉积在玻璃体腔下方,呈黄白色纤维蛋白样碎片和网状混浊,持续存在。随访期间无眼压升高、视网膜脱离、黄斑前膜等并发症发生。典型病例见图1~3。
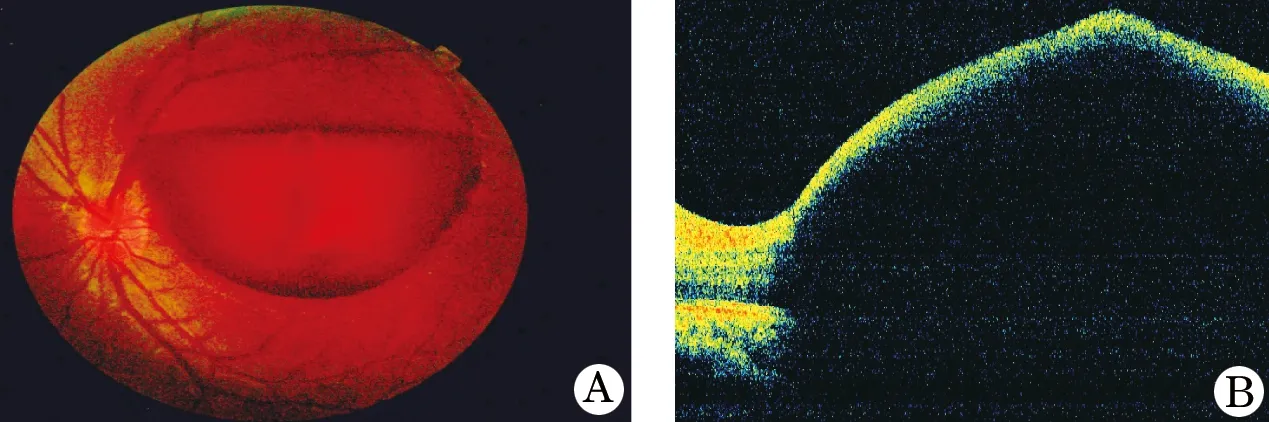
图1 Nd:YAG激光治疗Valsalva视网膜病变术前眼底彩照及OCT图

图3 Nd:YAG激光治疗Valsalva视网膜病变术后8个月眼底彩照及OCT图

病例术前视力初始激光能量(mJ)术后1d视力(矫正)术后1周视力(矫正)术后1个月视力(矫正)1手动3.00.20.50.82指数3.50.30.81.03指数3.50.40.81.04手动3.50.20.61.05手动3.50.40.51.06手动4.00.50.81.27指数4.00.10.51.28指数3.50.10.61.09手动4.80.50.61.210指数4.50.40.51.0均数3.80.30.61.0标准差0.520.140.120.12
3讨论
自从Duane[3]1972年首次提出Valsalva视网膜病变以来,此病在临床上并不罕见。Valsalva视网膜病变积血多聚集于内界膜下,也有报道并发视网膜下积血[4],形成边界清晰的圆形或椭圆形隆起的病灶,可见积血液平面。如果累及黄斑,中心视力显著下降;如果出血部位未累及黄斑区,则无明显症状或症状轻微[5]。
在采取临床观察的过程中,有报道积血可在数月内逐渐吸收[5-7],但也有报道内界膜下积血长时间存在可以诱发视网膜前膜或视网膜下机化膜形成[8]。
玻璃体切除联合内界膜剥除术可以在直视下彻底清除积血,迅速恢复视力[9,10],但是也要考虑手术的并发症,比如高眼压或白内障,还有高昂的费用。所以大多数医师没有把玻璃体切除联合内界膜剥除手术作为治疗Valsalva视网膜病变的首选治疗方案,往往在积血时间长、内界膜下积血已经凝固成血块,或行激光治疗无法顺利引流出积血后再考虑手术治疗。
Nd:YAG激光内界膜切开是通过激光的光爆破作用切开积血前内界膜,积血流入玻璃体腔,被遮挡的黄斑区显露,患者视力恢复。同时,内界膜下积存的血液扩散到玻璃体腔后也利于吸收。Nd:YAG激光治疗的时机很重要,若要把内界膜下积血顺利引流入玻璃体腔,选择发病早期的病例,积血呈液态利于引流,否则即使激光使得内界膜破裂,积血由于凝聚成血块不能流出或只能部分流出。本组患者中,最长发病时间为15 d。有报道,积血持续6周时间,仍能够激光治疗引流出积血[4]。关于激光能量,建议从低能量开始,我们应用最小爆破激光能量为3.0 mJ,最大能量为4.8 mJ,均可成功引流出内界膜下积血。激光操作由于是在后极部黄斑区附近,所以,激光爆破点位置应该选择在积血最下方,远离黄斑区,且激光爆破位置不要紧贴积血边缘,选择积血边缘稍微靠上隆起突出的部位,内界膜下的积血可以缓冲吸收激光能量,保护下方和周围的视网膜免受损伤。引流入玻璃体腔积血都会逐渐吸收,在玻璃体腔下方残留部分碎片状或丝网状混浊,不影响患者视力,可以不予以处理,在笔者随访观察期间,均未发生视网膜脱离等并发症。
同时,笔者通过OCT观察激光后内界膜及视网膜情况发现,内界膜在积血引流出后仍隆起于玻璃体腔内,且早期稍微皱褶,后逐渐光滑,未贴敷于视网膜上。积血下方的视网膜正常,患者视力不受影响。
本组观察结果显示:对于发病时间短、出血面积大的Valsalva视网膜病变,Nd:YAG激光内界膜切开术是安全有效的治疗方法。
【参考文献】
[1]Fernández M G, Navarro J C, Castao C G. Long-term evolution of Valsalva retinopathy: a case series[J].J Med Case Rep, 2012, 6(10): 346-351.
[2]Morris R, Kuhn F, Witherspoon C D,etal. Hemorrhagic macular cysts in Terson’s syndrome and its implications for macular surgery[J].Dev Ophthalmol, 1997, 29: 44-54.
[3]Duane T D. Valsalva hemorrhagic retinopathy [J]. Trans Am Ophthalmol Soc,1972,70: 298-313.
[4]Kuruvilla O, Munie M, Shah M,etal. Nd: YAG membranotomy for preretinal hemorrhage secondary to valsalva retinopathy[J]. Saudi J Ophthalmol, 2014, 28(2): 145-151.
[5]晁炜静,刘苏冰,聂晓丽,等.准分子激光原位角膜磨镶术中发生视网膜前积血一例[J]. 中华眼科杂志, 2014, 50(2): 146-147.
[6]Tara F, Sharifi M, Hoseini E. Valsalva retinopathy in pregnancy: a case report [J]. BMC Res Notes, 2015,8:67.
[7]Ai-Mujaini A S, Montana C C. Valsalva retinopathy in pregnancy: a case report [J]. J Med Case Rep, 2008, 2: 101.
[8]Gibran S K, Kenawy N, Wong D,etal. Changes in the retinal inner limiting membrane associated with Valsalva retinopathy [J]. Br J Ophthalmol, 2007, 91(5): 701-702.
[9]Park J H, Sagong M, Chang W. Valsalva retinopathy following esophagogastroduodenoscopy under propofol sedation: a case report [J]. World J Gastroenterol, 2014, 20(11): 3056-3058.
[10]Ai Rubaie K, Arevalo J F. Valsalva retinopathy associated with sexual activity [J]. Case Rep Med, 2014, 2014: 524286.
(2015-12-12收稿2016-04-10修回)
(责任编辑武建虎)
作者简介:晁炜静,博士,副主任医师。
【中国图书分类号】R774
Nd:YAG laser membranotomy for Valsalva retinopathy
CHAO Weijing, LU Xiaonan, YIN Li,ZUO Zhigao,and WANG Yang.
Department of Ophthalmology,Henan Provincial Corps Hospital,Chinese People’s Armed Police Force, Zhengzhou 450052,China
【Abstract】ObjectiveTo report ten cases of premacular hemorrhage secondary to Valsalva retinopathy treated with Nd:YAG laser membranotomy and discuss techniques as well as the literature data.MethodsTen cases (10 eyes) of premacular hemorrhage secondary to Valsalva retinopathy were treated with Nd:YAG laser membranotomy. Power settings ranged from 3.0 to 4.8 mJ. Best-corrected visual acuity and intraocular pressure were measured.ResultsVisual acuity at presentation ranged from hand motion (6 patients) to counting fingers (4 patients). Visual acuity improved to 0.1 to 0.5 after laser treatment. Final visual acuity ranged from 0.8 to 1.2. No complications were noted.ConclusionsNd:YAG laser membranotomy is a non-invasive treatment option that may be successfully used to treat premacular hemorrhage secondary to Valsalva retinopathy.
【Key words】valsalva retinopathy;Nd:YAG laser;optical coherence tomography;premacular hemorrhage

