突发性耳聋伴眩晕的临床特征探讨
马天宝+徐芝芳
【摘要】 目的 探讨突发性耳聋伴眩晕的临床特征。方法 120例突发性耳聋患者, 根据是否伴有眩晕分为眩晕组(54例)和无眩晕组(66例), 并对其临床资料进行回顾性分析, 从影像学检查、前庭功能检查、听力学检查等方面对患者的临床特征进行总结。结果 眩晕组患者中听力损失重度及以上者、听力曲线高频者所占比例明显高于无眩晕组(P<0.05);全聋、重度患者试验异常率高于其他患者(P<0.05);眩晕组患者的临床治疗总有效率明显低于无眩晕组(P<0.05)。结论 突发性耳聋伴眩晕者多存在严重听力损失, 且易合并前庭功能障碍, 积极的治疗可有助于此类患者临床症状的改善。
【关键词】 突发性耳聋;眩晕;临床特征
DOI:10.14163/j.cnki.11-5547/r.2016.18.121
突发性耳聋是一种常见耳鼻喉科急症, 多数患者除听力损失外, 可伴随眩晕、耳鸣等多种症状[1]。随着近年来我国居民生活压力的逐渐增大, 突发性耳聋伴眩晕的发生率呈逐年上升趋势, 对患者的生活工作造成严重影响[2]。本次研究为探讨突发性耳聋伴眩晕的临床特征, 为临床诊治提供可靠建议, 随机选取120例突发性耳聋患者, 并对其临床资料进行回顾性分析, 现报告如下。
1 资料与方法
1. 1 一般资料 随机选取本院2013年11月~2015年9月收治的120例突发性耳聋患者, 发病时间均≤3 d, 部分患者存在短时间眩晕表现, 排除中耳病变、前庭神经炎、药物中毒性耳源性眩晕或其他致病因素。根据是否伴有眩晕分为眩晕组(54例)和无眩晕组(66例)。眩晕组年龄11~75岁, 平均年龄(42.8±11.1)岁;男25例, 女29例;其中27例为左耳发病, 25例为右耳发病, 2例双耳发病。无眩晕年龄13~71岁, 平均年龄(43.6±11.4)岁;男29例, 女37例;其中35例为左耳发病, 27例为右耳发病, 4例为双耳发病。两组患者一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 检查方法 所有患者入院后均接受脑干电位检查、声阻抗检查及纯音测听, 眩晕组患者同时行自发性眼震检查。并对患者实施内听道X线摄片和Hallpike冷热水试验。
1. 3 治疗方法 患者入院后, 给予其血管扩张类、激素类药物, 对其内耳微循环进行改善, 并给予适量神经营养类药物。取注射用单唾液酸四己糖神经节苷脂钠、前列地尔注射液、银杏叶提取物注射液溶于生理盐水中静脉滴注, 1次/d。取巴曲酶溶于生理盐水中静脉滴注, 每2天1次。治疗前3 d, 给予患者地塞米松注射液10 mg静脉滴注, 之后调整剂量至5 mg。同时, 可视患者情况给予其七叶皂苷钠片、甲磺酸倍他司汀片、甲钴胺片等口服药物。
1. 4 观察指标及疗效判定标准 ①采用中华医学会《突发性耳聋诊治指南》对患者的治疗效果进行评估:显效:患者经治疗其受损频率听阈达到健耳水平或恢复治疗发病前水平;有效:治疗结束后, 患者受损频率听力水平提高≥30 dBHL;无效:治疗结束后, 患者受损频率听力水平改善<15 dBHL。总有效率=(显效+有效)/总例数×100%。②听力损失情况。参考世界卫生组织(WHO)听力损失分级标准对患者就诊时听力损失情况进行评估:全聋或极重度(>91 dB)、重度(71~90 dB)、中重度(56~70 dB)、中度(41~55 dB)、轻度(26~40 dB);听力曲线包括高频型、低频型、平坦型和其他型。
1. 5 统计学方法 采用SPSS18.0统计学软件对数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
2. 1 眩晕组患者听力损失全聋8例, 重度26例, 中重度及以下20例;听力曲线包括18例高频型, 15例其他型。无眩晕组患者全聋7例, 重度13例, 中重度及以下46例;听力曲线包括9例高频型, 11例其他型。眩晕组患者中听力损失重度及以上者、听力曲线高频所占比例明显高于无眩晕组(P<0.05)。
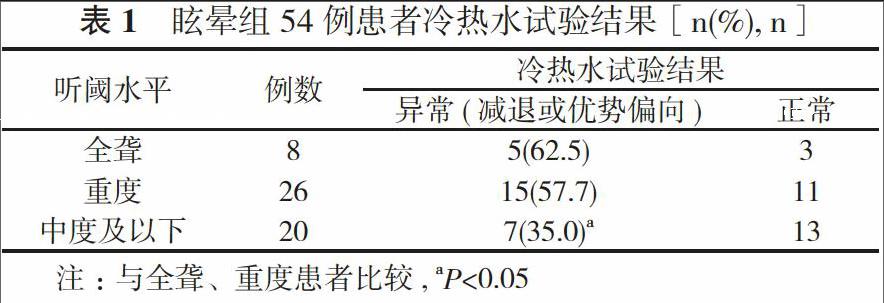
2. 2 冷热水试验 眩晕组患者均行前庭功能检查, 仅发现1例自发性眼震。冷热水试验显示, 全聋、重度患者试验异常率明显高于其他患者(P<0.05)。见表1。
2. 3 临床疗效 眩晕组患者21例无效, 21例有效, 12例显效, 总有效率为61.11%(33/54);无眩晕组13例无效, 24例有效, 29例显效, 总有效率为80.30%(53/66)。眩晕组患者的临床治疗总有效率明显低于无眩晕组(P<0.05)。
3 讨论
目前临床对于突发性耳聋的致病机制尚未完全明确, 患者多表现为迷路内炎性损害[3]。眩晕是一种常见的突发性耳聋伴随症状, 郑金秀等[4]研究指出, 突发性耳聋伴眩晕者多表现出更加严重的听力损失。在本次研究中, 眩晕组患者就诊时其听力损失程度较无眩晕组患者均表现为更加严重趋势(P<0.05), 同临床报道中的结论基本一致[5], 表明合并眩晕者可能存在更加严重的内耳缺血。由于蜗底具有更高的耗氧量和代谢率, 因此其听毛细胞极易受损, 在初诊时多表现为以高频型、其他型为主的听力曲线特征。近年来, 多数临床研究均指出, 突发性耳聋合并眩晕多为前庭功能障碍所致。在本次研究中, 重度及全聋患者普遍存在前庭功能障碍, 提示合并眩晕者多存在前庭及耳蜗受累, 而听力损失严重程度可能同患者的前庭功能受累程度存在一定相关性。在本次研究中, 无眩晕组患者的治疗效果明显优于眩晕组(P<0.05), 其具体原因有待于在今后研究中进一步深入探讨。
综上所述, 突发性耳聋合并眩晕者多存在严重听力损失, 且易合并前庭功能障碍, 对于此类患者积极的治疗可有助于患者临床症状的改善。
参考文献
[1] 柴小花, 许艳芳, 魏永莲. 突发性耳聋伴眩晕误诊原因分析. 基层医学论坛, 2012, 16(16):2174-2175.
[2] 郭洁, 范崇盛, 刘亚南. 鼓室注射治疗难治性不伴眩晕的突发性耳聋. 中国现代药物应用, 2015, 9(17):150-151.
[3] 牛晓蓉, 张青, 韩鹏, 等. 不伴眩晕的突发性感音神经性耳聋患者隐匿的前庭机能障碍研究. 四川大学学报(医学版), 2015, 46(3):426-430.
[4] 郑金秀, 陈国春, 庄金梅, 等. 36例突发性耳聋伴眩晕临床分析. 福建医药杂志, 2001, 23(5):111-112.
[5] 刘颖, 曹代荣, 方哲明, 等. 伴眩晕突发性耳聋患者内耳外淋巴液增强MRI特征. 中华放射学杂志, 2014, 48(12):996-999.
[收稿日期:2016-01-07]

