TIPS和PTVE治疗肝硬化食管胃底静脉曲张破裂出血的临床效果比较
羊丹,张国梁,王凤梅,边芬,贾科峰
TIPS和PTVE治疗肝硬化食管胃底静脉曲张破裂出血的临床效果比较
羊丹1,张国梁2,王凤梅3,边芬1,贾科峰4
目的探讨经颈静脉肝内门体分流术(TIPS)和经皮经肝胃冠状静脉栓塞术(PTVE)对肝硬化食管胃底静脉曲张破裂出血的疗效。方法回顾性分析因肝硬化食管胃底静脉曲张破裂出血就诊并实施介入治疗的61例患者资料,其中PTVE组42例,TIPS组19例。比较2组治疗成功率、再出血率、曲张静脉缓解情况、肝性脑病发生率、生存率及肝功能变化等。结果2组手术均成功,TIPS组术后门静脉压力明显下降,PTVE组的再出血率为78.6%,高于TIPS组的63.2%,PTVE组术后食管胃底静脉曲张缓解的有效率为50.0%,明显低于TIPS组的89.5%(均P<0.05);PTVE组和TIPS组肝性脑病发生率分别为14.3%和26.3%,2年累积生存率分别为95.2%和89.5%,差异均无统计学意义;PTVE组术后各时期肝功变化与术前差异无统计学意义;TIPS组术后1、3个月肝功能较术前及PTVE术后同一时期下降,术后6、12个月肝功能变化与术前及PTVE术后同一时期相比差异无统计学意义。结论TIPS治疗肝硬化食管胃底静脉曲张破裂出血手术安全,再出血率低,食管胃底静脉曲张好转快,术后中远期对肝功能影响较小,是一种理想的介入治疗方法。
门体分流术,经颈静脉肝内;食管和胃底静脉曲张;出血;肝硬化;肝性脑病;经皮经肝胃冠状静脉栓塞术;再出血率;肝功能
食管胃底静脉曲张是肝硬化门脉高压症的一种主要临床表现,也是上消化道出血的常见病因[1]。12%以上的肝硬化患者均有食管静脉曲张的表现,约50%的胃肠道出血由曲张静脉破裂引起[2]。肝硬化食管胃底静脉曲张破裂出血的患者可能出现贫血、白细胞减少、肝功能异常、血清白蛋白减少、血清球蛋白增加、转氨酶轻度升高及凝血酶原时间延长等表现[3]。对该病的治疗多采用保守治疗和介入治疗,其中经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic shunt,TIPS)和经皮经肝胃冠状静脉栓塞术(percutaneous transhepatic variceal embolization,PTVE)是比较常见的介入治疗方法,对改善患者的出血、生化指标及生存率等具有一定的作用。目前TIPS已成为治疗肝硬化食管胃底静脉曲张破裂出血的一种重要临床方法[4],在国内外被广泛应用。TIPS和PTVE在肝硬化食管胃底静脉曲张破裂出血的疗效方面存在一定差异,而且不同的学者得到的结果也不尽相同[5-6]。本研究将更细化地比较2种方法治疗肝硬化食管胃底静脉曲张破裂出血的效果,报告如下。
1 资料与方法
1.1一般资料收集2011年1月—2014年11月因肝硬化食管胃底静脉曲张破裂出血就诊于天津市第三中心医院和天津市第一中心医院并行介入治疗的患者,按如下标准筛选,入选标准:(1)经临床表现、影像学检查(B超、CT等)及实验室检查或肝组织活检等方法确诊为肝硬化。(2)3个月内至少发生过1次上消化道出血,或有急性、反复上消化道出血病史。(3)经胃镜、增强CT、门静脉造影等检查技术证实存在食管胃底静脉曲张。(4)食管胃底静脉曲张破裂出血经常规保守治疗(药物、内镜治疗等)疗效不佳。(5)术前肝功能良好,肝功能Child-Pugh评分A级或B级。(6)患者及家属知情并同意进行术前检查与术后各项复查并签署手术知情同意书。(7)因出血首次行TIPS或PTVE治疗者。(8)TIPS及PTVE手术操作成功者。排除标准:(1)年龄小于18周岁。(2)排除Budd-Chiari综合征、α-1抗胰蛋白酶缺乏、肝豆状核变性等其他肝病。(3)合并严重的高血压、冠心病等心血管疾病。(4)合并其他部位的恶性肿瘤。(5)术前即有不能纠正的肝性脑病。(6)黄疸明显、血清总胆红素>正常上限值的3倍,严重凝血功能障碍者。(7)严重肝功能异常、并发肝肾综合征或全身多器官衰竭者。(8)合并严重门静脉海绵样变性及门静脉大范围栓塞者。(9)PTVE及TIPS操作失败者。(10)术前行脾切除+门奇静脉断流术者。最终纳入61例患者,其中男40例,女21例,年龄28~79岁,平均(56.8±11.7)岁。根据患者接受治疗方法的不同将其分为2组:PTVE治疗组42例,TIPS治疗组19例。本研究经两院伦理委员会批准通过。
1.2治疗方法(1)PTVE组。具体步骤:常规消毒铺巾,心电监护。超声导引下经皮穿刺至门静脉分支后,先后置入超滑导丝、导管鞘、4 FCobra管于脾静脉近脾门处造影,观察胃短静脉、胃冠状静脉、脾胃底静脉迂曲扩张情况及与食管胃底曲张静脉的关系。随后注入适量无水乙醇固化血管,再以导管分别超选至上述曲张静脉注入高温高压处理之后的明胶海绵条及放置弹簧钢圈进行栓塞,直至血流中断[7]。栓塞后再次于脾静脉造影,显示上述曲张静脉消失,遂退出导管并用明胶海绵条或者弹簧钢圈封堵穿刺道,见图1。手术后进行抗感染治疗,并嘱患者调整饮食结构,同时观察患者各项指标的变化。(2)TIPS组。具体步骤:常规消毒铺巾,心电监护。经右侧股动脉穿刺插管,4F导鞘、超滑导丝、4FRH导管于肠系膜上动脉或脾动脉行间接门脉造影,见门脉显影,观察门脉主干及分支血管情况。又于右颈总静脉穿刺、插管,送入RUPS-100穿刺管针,置于肝静脉。RUPS-100穿刺针经肝静脉按预定方案穿刺门脉分支,成功后超滑超硬导丝、导管进入门脉,并测量门静脉压力,送入球囊导管扩张分流道,送入4F导管后于脾静脉造影,并用钢丝圈进行曲张静脉栓塞。后于分流道分别置入内径8 mm或10 mm的金属裸支架及Fluency覆膜支架各1枚(模拟TIPS专用支架——Viatorr支架),或者8 mm或10 mm内径金属裸支架2枚,再次行门脉造影,见分流道通畅。术后再次测定门静脉压力,术后注意患者的右腿制动、平卧24 h,注意颈静脉、股动脉穿刺伤口及右足背动脉搏动情况,见图2。嘱患者注意调整饮食,并给予止血、抗炎、利尿、保肝、降氨、抗凝等治疗。
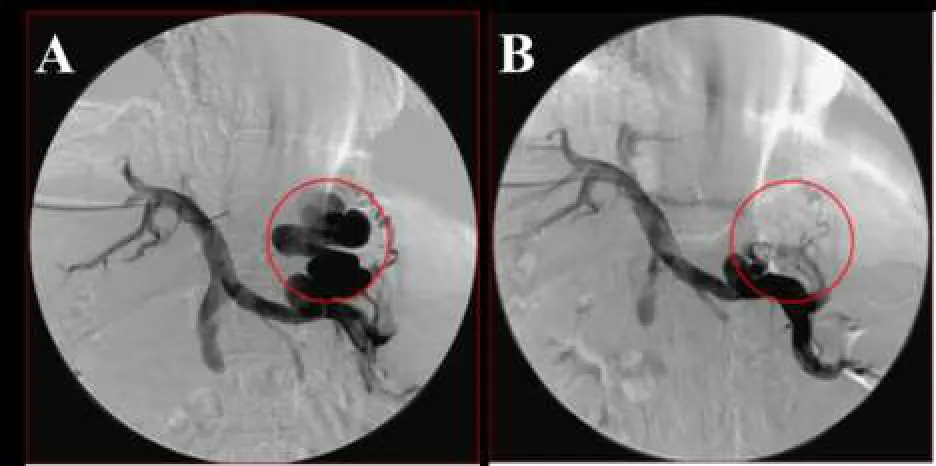
A:术中经皮穿刺至门静脉分支后,胃短静脉迂曲扩张;B:栓塞曲张静脉后,曲张的胃短静脉消失Fig. 1 The radiography results before and after PTVE图1 PTVE术前、后造影对比
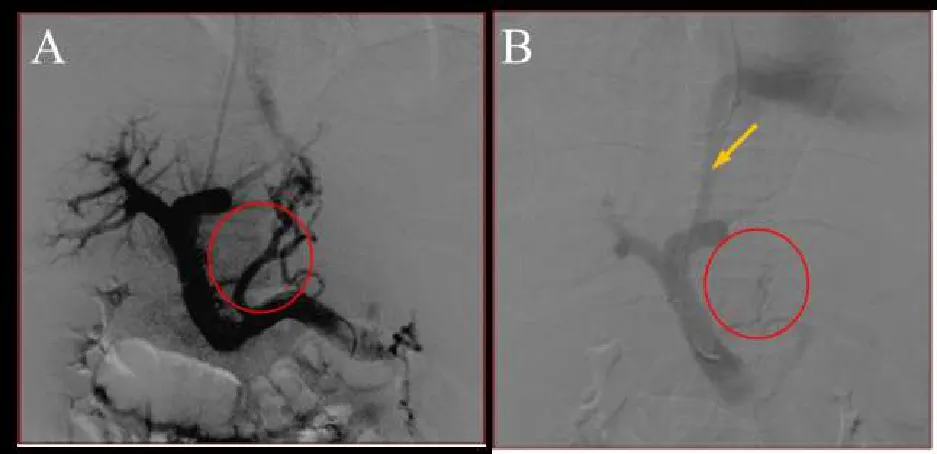
A:术中穿刺门静脉后,胃短静脉迂曲扩张;B:术中用弹簧圈栓塞曲张静脉后,曲张静脉消失,箭头为肝内支架位置,可见支架通畅,门静脉血液经支架流入下腔静脉Fig. 2 The portal vein radiography results before and after TIPS图2 TIPS术前、后门脉造影对比
1.3观察指标通过术后随访12~18个月,观察患者的治疗成功率、再出血率、肝性脑病发生率、生存率、门静脉压力及术后肝功能变化情况。按照2008年肝硬化门静脉高压食管胃底静脉曲张出血的防治共识[8]评价曲张静脉缓解情况,分级标准见表1。曲张静脉好转是指由G3变为G2、G1,或由G2变为G1;有效是指曲张静脉好转和消失。

Tab. 1 The grading standard of esophageal gastric varices表1 食管胃静脉曲张程度分级标准
1.4统计学方法数据分析使用SPSS 19.0统计学软件,计量数据用均数±标准差(x ±s)表示,术前术后门静脉压力比较应用配对t检验;患者术前术后不同时期肝功能的比较采用方差分析,组间术后时点与术前比较采用LSD-t检验。计数数据组间比较用χ2检验,再出血率、生存率、肝性脑病发生率比较采用Kaplan-Meier分析,组间比较采用Log-rank χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 2组患者术前临床资料比较2组患者术前在年龄、性别、肝硬化病因、肝功能Child-Pugh分级、静脉曲张程度分级、实验室化验检查等临床特征方面差异均无统计学意义,具有可比性,见表2。
2.2 2组临床效果比较2组均操作成功,均未发生腹腔出血。2组急诊止血率均为100%。TIPS组术前门静脉压力为(30.67±6.22)mmHg(1 mmHg= 0.133 kPa),术后降为(17.93±5.08)mmHg,差异有统计学意义(t=8.397,P<0.01)。
2.3 2组患者的再出血发生率比较2组患者术中及术后2周内均未发生食管胃底静脉曲张破裂再出血。在随访期内PTVE组再出血者比例高于TIPS组(P<0.05),见表3。
2.4 2组食管胃底静脉曲张程度的变化情况比较2组患者术后食管胃底静脉曲张程度均较术前明显改善。TIPS组术后曲张静脉消失率、总体有效率均显著优于PTVE组(均P<0.05),见表4。
2.5 2组患者的肝性脑病发生率随访期内PTVE组出现肝性脑病6例,TIPS组出现5例,均为Ⅰ、Ⅱ期,经限制蛋白摄入、降血氨、酸化肠道以及补充支链氨基酸等内科常规治疗后均恢复,2组肝性脑病发生率分别为14.3%和26.3%,差异无统计学意义(χ2=2.252,P=0.133)。
2.6 2组患者的肝功能变化情况见表5。PTVE组患者术前和术后各时期的肝功能化验指标差异无
统计学意义。TIPS组患者术后1、3个月的血清总胆红素(TBIL)、血清直接胆红素(DBIL)、碱性磷酸酶(ALP)较术前明显升高,凝血酶原活动度(PTA)较术前降低(P<0.05)。2组相比,TIPS组术后1、3个月的TBIL、DBIL、ALP水平较PTVE组明显升高,而PTA较PTVE组明显降低(P<0.05)。术后6、12个月2组各项肝功能化验指标差异无统计学意义。
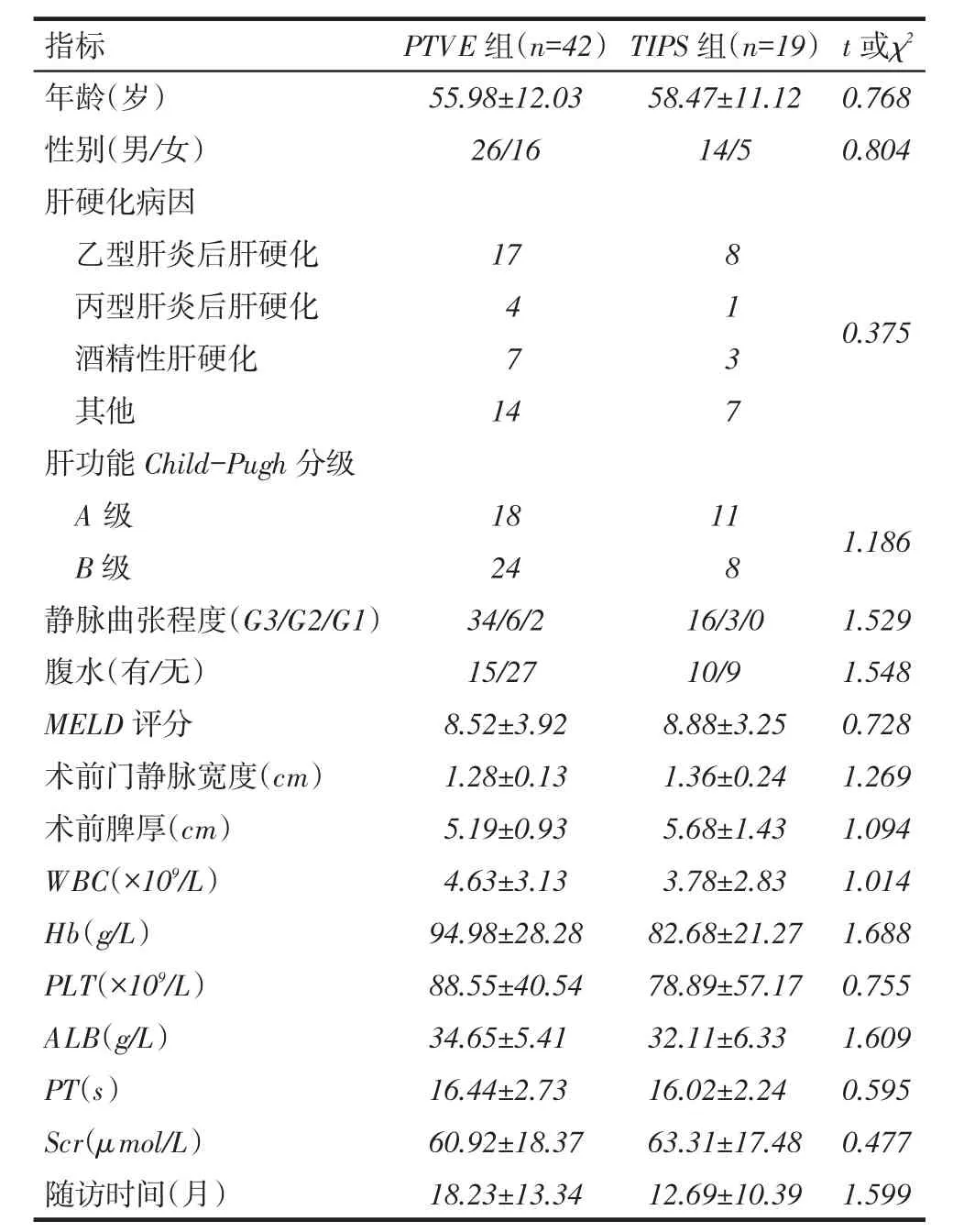
Tab. 2 The clinical data of two groups of patients表2 2组患者临床资料比较

Tab. 3 Comparison of rebleeding in two groups表3 2组再出血情况比较 (例)
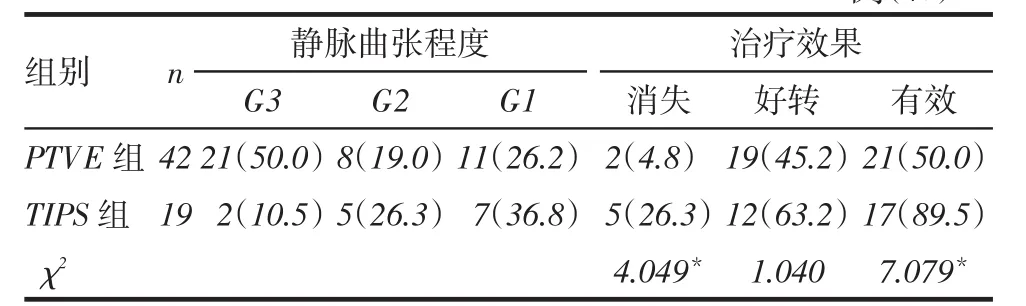
Tab. 4 Changes of esophageal gastric varices aftertreatment in two groups表4 治疗后2组患者食管胃静脉曲张程度情况例(%)
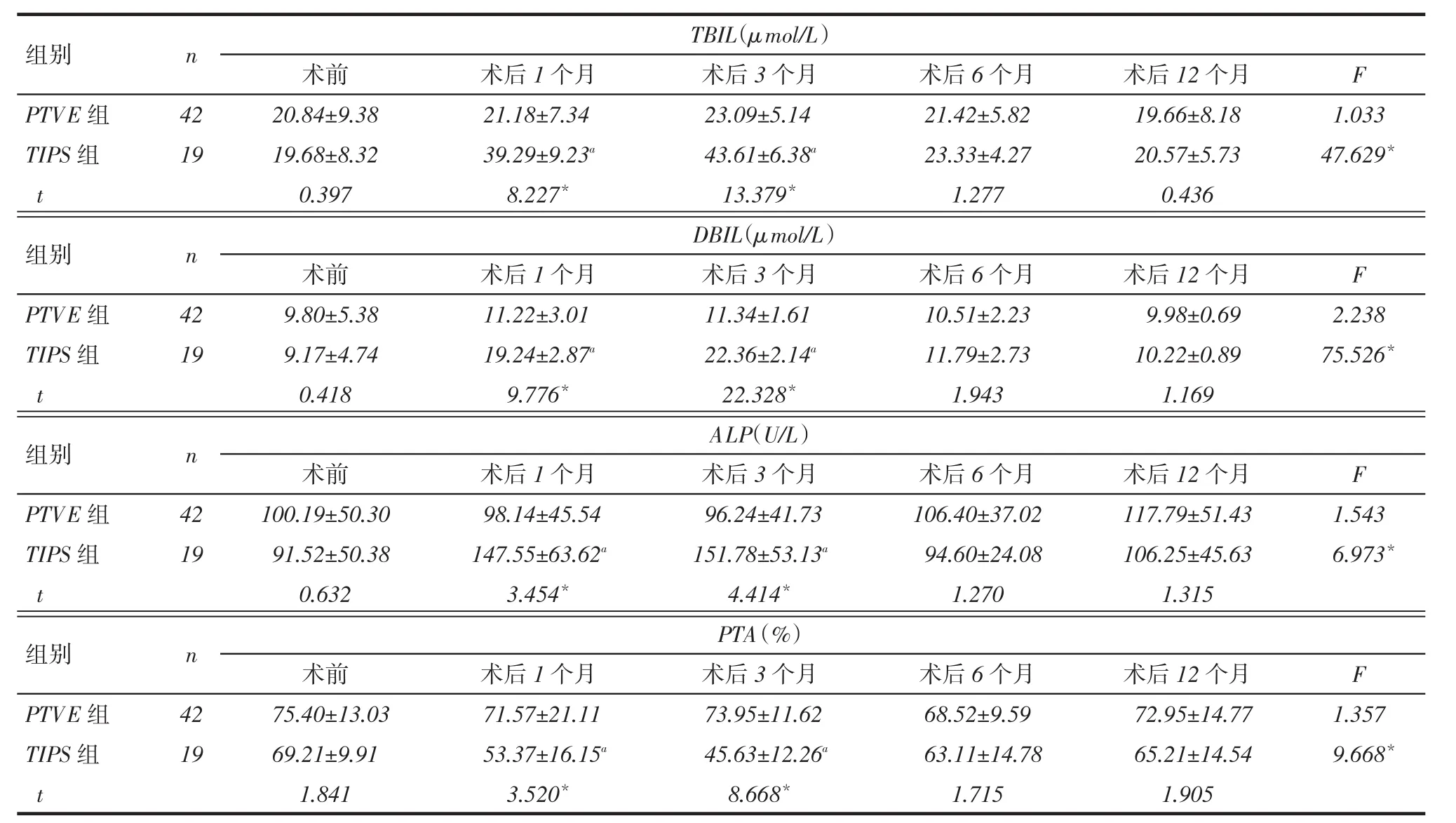
Tab. 5 Changes of blood indexes in two groups表5 2组患者的血液指标变化情况 (x±s)
2.7 2组患者术后生存率及死亡原因分析随访期内PTVE组和TIPS组各死亡2例,其2年累积生存率分别为95.2%和89.5%,差异无统计学意义(Logrank χ2=0.468,P=0.494)。PTVE组2例死亡患者均死于曲张静脉破裂再出血;TIPS组1例死于曲张静脉破裂再出血,1例死于脓毒血症。
3 讨论
PTVE是通过超选插管将血管栓塞材料注入胃冠状静脉主干及分支、胃短及胃后静脉等交通支,将门静脉与奇静脉之间的交通支进行栓塞,以达到断流的目的,从而阻止食管及胃底出血,并降低再出血风险[9]。TIPS是指由颈静脉处穿刺插管至肝静脉,在肝实质内放置人工支架,建立门静脉与肝静脉之间的通道,并栓塞曲张静脉,从而降低门静脉压力,减轻食管胃底静脉曲张程度,其本质是分流术[10]。因为TIPS对止血分压起到重要的作用,并且对防止肝硬化食管胃底静脉曲张破裂出血的复发具有明显的效果,因此已被广泛应用于临床工作。
本研究中TIPS组患者术后的门静脉压力低于术前,与其他研究相似[11]。对于食管胃底静脉曲张改善情况的分析,本研究结果显示TIPS组术后随访期内食管胃底静脉曲张好转率为63.2%,消失率为26.3%,有效率为89.5%,明显优于PTVE组,提示TIPS可以有效降低门静脉压力,缓解由门静脉高压引起的食管胃底静脉曲张,降低术后再出血风险[12]。大量研究也证明采用TIPS对治疗肝硬化食管胃底静脉曲张破裂出血有更好的效果[13-14]。
有不少学者认为TIPS虽然是微创术式,但由于其在肝实质内建立了门静脉和肝静脉之间的分流道,对肝脏造成机械性损伤,而且使门脉血流向肝脏灌注减少,导致肝细胞缺血缺氧坏死,对肝脏功能会造成不良影响,表现为以肝酶水平异常为主要特征的肝功能异常[15-16]。本研究显示TIPS术后短期内(3个月)患者TBIL、DBIL、ALP和PTA与术前以及PTVE术后同一时期相比均有差异,患者的肝功能受到一定程度的损害,表现为TBIL、DBIL、ALP均有不同程度的增高,而PTA有不同程度的降低;术后6、12个月的肝功能指标变化与术前及PTVE术后同一时期相比差异均无统计学意义。PTVE组患者术后肝功能指标与术前无明显差异。原因可能为:(1)术中进行肝脏穿刺、球囊扩张及植入支架等操作对肝脏组织造成机械性损伤,TIPS术后中远期,随着肝脏组织对手术操作所带来损伤的适应和修复,以及肝细胞代偿作用的逐渐增强,患者的肝功能逐渐恢复至术前水平。(2)由于术中建立人工分流道,门静脉压力降低,使部分门静脉血液直接通过支架进入肝静脉而绕过肝脏,使门脉向肝脏供血进一步减少,而此时肝动脉血供尚未建立足够的代偿,导致肝脏血流灌注减少,肝细胞缺血缺氧,营养摄取不足,在原有肝病的基础之上肝功能进一步受到损害,从而出现短期内的肝功能受损表现。(3)“肝动脉的代偿缓冲效应”[17]。肝脏由门静脉和肝动脉双重供血,TIPS术后门静脉血流量减少,对肝动脉产生负反馈,机体通过“肝动脉的缓冲效应”使肝动脉灌注量代偿性增加,从而维持肝脏血液灌注的稳定[18]。(4)TIPS术后门静脉血液直接汇入肝静脉和下腔静脉,心输出量增加,外周体循环阻力降低[19],这一改变提高了机体有效循环量和肝血流量,使肝功能得以恢复。
PTVE直接作用于出血的血管,可立即达到止血的目的。选用栓塞剂可多样化,发生异位栓塞的风险低[20]。因此,该方法在止血方面具有很好的效果,是使用比较广泛的方法。与TIPS术比较,虽然具有相同的止血效果,但是PTVE对曲张血管栓塞不彻底,栓塞效果不持久,可导致术后再发出血率高。本研究在实施TIPS的同时对迂曲扩张的胃冠状静脉及胃短静脉进行栓塞,对门脉高压引起的食管胃底静脉曲张起到了限制性分流加断流的双重作用。研究表明这种做法可以明显降低术后曲张静脉再出血的发生[21]。本研究发现PTVE术后再出血率为78.6%,高于TIPS术的63.2%,同样证明了TIPS在预防曲张静脉再出血方面的优势。
TIPS术后肝性脑病是影响TIPS手术远期预后的原因之一,近年来随着TIPS操作技术的不断成熟以及覆膜支架的应用,TIPS术后肝性脑病的发生率有所降低。Garcia-Pagan等[22]报道,对于Child-Pugh评分C级或B级的肝硬化静脉曲张急性出血的患者,早期使用自彭式四氯乙烯覆膜支架(e-PTFE),可以显著减少再出血率及病死率,且没有增加肝性脑病的发生率。最近韩国宏研究团队中Yang等[23]进行的一项荟萃分析比较了PTFE覆膜支架与裸支架对门脉高压相关并发症的疗效,结果发现应用覆膜支架后分流道通畅率明显提高,同时发生肝性脑病的风险降低,患者术后的生存质量也得以提高。本研究结果显示,PTVE组术后肝性脑病发生率为14.3%,与TIPS组的26.3%比较无明显差异,可能的原因是本研究观察随访时间较短、TIPS组的病例数较小所致。研究表明术前肝功能储备越差,术后肝性脑病的发生率越高[24]。Casadaban等[25]报道MELD评分和年龄与TIPS术后肝性脑病发展有关。本研究入选的患者均为肝功能Child-Pugh A级和B级,且术前MELD评分提示患者自身肝功能储备较好,患者术后饮食控制较为严格,这些可能与TIPS术后肝性脑病发生率相对较低有关。因此,选择适合的病例、在TIPS操作中使用适当的方法及术后对患者进行的管理对于预防TIPS术后肝性脑病必不可少。
Rajan等[26]报道术前高胆红素水平是TIPS术后病死率的独立预测因素。可见,患者术前的一般状况与预后有一定的相关性。本研究示TIPS组术后生存率高于PTVE组,说明对于肝功能较好的患者,TIPS术在提高患者生存率、改善生活质量方面具有优势。
[1]Grozinger G,Wiesinger B,Schmehl J,et al. Portosystemic pressure reduction achieved with TIPPS and impact of portosystemic collaterals for the prediction of the portosystemic-pressure gradient in cirrhotic patients[J]. Eur J Radiol,2013,82(12):2258-2264. doi:10.1016/j.ejrad.2013.08.017.
[2]Corbett C,Murphy N,Olliff S,et al. A case-control studyof transjugular intrahepatic portosystemic stent shunts for patients admitted to intensive care followingvaricealbleeding[J].Eur JGastroenterol Hepatol,2013,25(3):344-351.doi:10.1097/MEG.0b013e32835aa414.
[3]Vasatova M,Pudil R,Safka V,et al. Elevated cardiac markers are associated with higher mortality in patients after transjugular intrahepatic portosystemic shunt insertion[J]. Ann Clin Biochem,2013,50(Pt 2):122-126. doi:10.1258/acb.2012.012097.
[4]The Chinese medical association digestion of neurology,digest the intervention group. Consensus on transjugular intrahepatic porto systemic shunt for treatment of cirrhotic portal hypertension[J]. Chin J Digestion,2014,34(1):3-6.[中华医学会消化病学分会消化介入学组.经颈静脉肝内门体静脉分流术治疗肝硬化门静脉高压共识意见[J].中华消化杂志,2014,34(1):3-6]. doi:10.3760/cma.j.issn.0254-1432.2014.01.003.
[5]Li SH,Gai W,Jin XF,et al. Effect of TH Glue Embolization combined with TIPS in the treatment of portal hypertension combined with gastroesophageal varices bleeding[J]. Chin JGastroenterol Hepatol,2011,20(2):145-148.[李曙晖,盖伟,靳西凤,等. TH胶栓塞联合门体静脉小分流治疗肝硬化门脉高压食管胃底静脉曲张出血[J].胃肠病学和肝病学杂志,2011,20(2):145-148]. doi:10.3969/j. issn.1006-5709.2011.02.014.
[6]Wang GC,Hu JH,Feng H,et al. Comparison on the recent curative effects of modified percutaneous transhepatic variceal emobolization and transjugular intrahepatic portosystemic shunt in the treatment of esophageal and gastric variceal bleeding[J]. Chin JDigest Med Imageol (Electronic Edition),2012,2(6):364-370.[王广川,胡锦华,冯华,等.改良经皮经肝食管胃曲张静脉栓塞术与经颈静脉肝内门体支架分流术治疗食管胃底静脉曲张破裂出血近期疗效比较[J].中华消化病与影像杂志(电子版),2012,2(6):364-370]. doi:10.3877/ cma.j.issn.2095-2015.2012.06.003.
[7]Kan ZC,Jing X,Yu CL,et al. Observation on the therpeutic effect of percutaneous transhepatic variceal embolization for treating cirrhosis with gastric fundus variceal bleeding[J]. Acta Academiae Medicinae CPAF,2010,19(5):402-404.[阚志超,经翔,于长鹿,等.经皮经肝胃底静脉栓塞治疗肝硬化合并胃底静脉曲张出血[J].武警医学院学报,2010,19(5):402-404].
[8]Chinese Society Of Gastroenterology,Chinese Society of Hepatology and Chinese Society of Endoscopy,C hinese Medical Association.Consensus on prevention and treatment for gastroesophageal varices and variceal hemorrhage in liver cirrhosis[J]. Chin JHepatol,2008,16(8):564-570.[中华医学会消化病学分会,Chinese Society Of Hepatology,中华医学会内镜学分会.肝硬化门静脉高压食管胃底静脉曲张出血的防治共识[J].中华肝脏病杂志,2008,16(8):564-570]. doi:10.3321/j.issn:1007-3418.2008.08.002.
[9]Yang JH,Wu BY,Li JB,et al. Emergency PTVE cirrhosis complicated with esophageal gastric varices rupture hemorrhage[J]. Journal of Clinical Hepatology,2013(6):548-549.[杨卷红,吴博云,李金保,等.急诊PTVE治疗肝硬化并发食管胃底静脉曲张破裂出血[J].实用肝脏病杂志,2013(6):548-549]. doi:10.3969/j.issn.1672-5069.2013.06.025.
[10]Wang X,Li J,Liu XT,et al. Feasibility of emergency transjugular intrahepatic portosystemic shunt operation for acute esophageal variceal bleeding in liver cirrhosis[J]. Chinese Hepatology,2014 (12):901-903.[王霞,李敬,刘晓婷,等.肝硬化食管胃底静脉曲张破裂出血的急诊TIPS术可行性[J].肝脏,2014(12):901-903]. doi:10.3969/j.issn.1008-1704.2014.12.001.
[11]Siramolpiwat S. Transjugular intrahepatic portosystemic shunts and portal hypertension-related complications[J]. World JGastroenterol,2014,20(45):16996-17010. doi:10.3748/wjg.v20.i45.16996.
[12]Xu XB,Chu JG,Huang H,et al. A comparison of efficacies between transjugular intrahepatic portosystemic shunt versus portoazygos devascularization in the treatment of portal hypertension with variceal bleeding[J]. Natl Med JChina,2012,92(36):2542-2545.[徐新保,褚建国,黄鹤,等.经颈内静脉肝内门体分流术与断流术治疗门脉高压食管胃底静脉破裂出血的效果比较[J].中华医学杂志,2012,92(36):2542-2545]. doi:10.3760/cma.j.issn.0376-2491.2012.36.007.
[13]Wu JY,Zhang DQ,Zhang HY,et al. Efficacy and safety of transjugular intrahepatic portosystemic shunt versus endoscopic therapy for prevention of variceal rebleeding in patients with cirrhosis:a metaanalysis[J]. JClin Hepatol,2014(12):1272-1278.[吴吉圆,张冬琴,张海月,等.经颈静脉肝内门体分流术与内镜治疗预防肝硬化食管胃底静脉曲张再出血的Meta分析[J].临床肝胆病杂志,2014 (12):1272-1278]. doi:10.3969/j.issn.1001-5256.2014.12.010.
[14]Han GH,Qi XS,Fan DM. Transjugular intrahepatic portosystemic shunt for patients with cirrhosis and acute variceal bleeding:rescue or first-line therapy?[J]. J Clin Hepatol,2011,27(3):239-240,247.[韩国宏,祁兴顺,樊代明. TIPS治疗肝硬化门脉高压急性静脉曲张出血:救命治疗还是一线治疗?[J].临床肝胆病杂志,2011,27(3):239-240,247].
[15]Casadaban LC,Parvinian A,Couture PM,et al. Characterization of liver function parameter alterations after transjugular intrahepatic portosystemic shunt creation and association with early mortality[J]. AJR Am J Roentgenol,2014,203(6):1363-1370. doi:10.2214/ AJR.13.12232.
[16]Saugel B,Phillip V,Gaa J,et al. Advanced hemodynamic monitoring before and after transjugular intrahepatic portosystemic shunt:implications for selection of patients-- a prospective study[J]. Radiology,2012,262(1):343-352. doi:10.1148/radiol.11110043.
[17]Lautt WW. Mechanism and role of intrinsic regulation of hepatic arterial blood flow:hepatic arterial buffer response[J]. Am J Physiol,1985,249(5 Pt 1):G549-G556.
[18]Wu JJ,Li YC,Sun Y,et al. Changes and clinical value of hepatic perfusion parameters after TIPS[J]. JClin Med Imaging,2015,26(3):217-219.[吴晶晶,李迎春,孙勇,等. TIPS术后肝脏灌注指标的变化及临床意义[J].中国临床医学影像杂志,2015,26(3):217-219].
[19]Qi X,Han G,He C,et al. Transjugular intrahepatic portosystemic shunt may be superior to conservative therapy for variceal rebleeding in cirrhotic patients with non-tumoral portal vein thrombosis:ahypothesis [J]. Med Sci Monit,2012,18(8):Y37-Y41.
[20]Zhang CQ,Liu FL,Xu HW,et al. A comparative study of percutaneous transhepatic variceal embolization with cyanoacrylate and ethanol,gelfoam or metal coils[J]. Chin J Dig,2007,27(10):649-653.[张春清,刘福利,许洪伟,等.不同栓塞剂经皮经肝经导管栓塞治疗食管静脉曲张的疗效比较[J].中华消化杂志,2007,27(10):649-653]. doi:10.3760/j.issn:0254-1432.2007.10.001.
[21]Bi GR,Zhang Y,Chen XS. The clinical efficacy of transjugular intrahepatic portosystemic shunt combined with gastric coronary vein embolization for portal hypertension complicated by upper gastrointestinal bleeding[J]. J Intervent Radiol,2013,22(3):239-243.[毕光荣,张勇,陈旭昇.经颈静脉肝内门体分流术联合胃冠状静脉栓塞术治疗门脉高压上消化道出血的临床疗效[J].介入放射学杂志,2013,22(3):239-243]. doi:10.3969/j.issn.1008-794X.2013.03.016.
[22]Garcia-Pagan JC,Caca K,Bureau C,et al. Early use of TIPS in patients with cirrhosis and variceal bleeding[J]. N Engl J Med,2010,362(25):2370-2379. doi:10.1056/NEJMoa0910102.
[23]YangZ,HanG,WuQ,etal.Patencyandclinicaloutcomes oftransjugular intrahepatic portosystemic shunt with polytetrafluoroethylene-covered stents versus bare stents:ameta-analysis[J]. JGastroenterol Hepatol,2010,25(11):1718-1725. doi:10.1111/j.1440-1746.2010.06400.x.
[24]Huang Z,Song J,Li X,et al. Via jugular intrahepatic door bypass the curative effect of treatment of liver cirrhosis patients with portal hypertension and its influence on hemodynamics[J]. Chinese Journal of Gerontology,2014,34(4):888-889.[黄智,宋杰,李兴,等.经颈静脉肝内门体分流术治疗肝硬化门静脉高压患者的疗效及对血流动力学的影响[J].中国老年学杂志,2014,34(4):888-889]. doi:10.3969/j.issn.1005-9202.2014.04.011.
[25]Casadaban LC,Parvinian A,Minocha J,et al. Clearing the confusion over hepatic encephalopathy after tips creation:incidence,prognostic factors,and clinical outcomes[J]. Dig Dis Sci,2015,60 (4):1059-1066. doi:10.1007/s10620-014-3391-0.
[26]Rajan DK,Haskal ZJ,Clark TW. Serum bilirubin and early mortality after transjugular intrahepatic portosystemic shunts:results of a multivariate analysis[J].JVasc Interv Radiol,2002,13(2Pt1):155-161.
(2016-03-09收稿2016-04-06修回)
(本文编辑闫娟)
Comparison of the efficacy transjugular intrahepatic portosystemic shunt and percutaneous transhepatic variceal embolization for cirrhosis with esophageal gastric varices bleeding
YANG Dan1,ZHANG Guoliang2,WANG Fengmei3,BIAN Fen1,JIA Kefeng4
1 Department of Gastroenterology,2 Department of Gastroenterology,the First Central Clinical College,Tianjin Medical University,Tianjin 300192,China;3 Department of Gastroenterology and Hepatology,4 Department of Radiology,the Third Central Hospital Corresponding Author E-mail:zgl_022@sina.com;wangfengmeitj@126.com
Objective To explore the clinical effect of transjugular intrahepatic portosystemic shunt(TIPS)and percutaneous transhepatic variceal embolization(PTVE)on the treatment of cirrhosis with esophageal gastric varices bleeding. Methods The data of 61 patients of liver cirrhosis combined with esophageal gastric varices bleeding who underwent the interventional treatment were included in the retrospective analysis. Patients were divided into two groups,PTVE treatment group(n=42),and TIPS treatment group(n=19). The success rate of clinical treatment,the rebleeding rate,the alleviation of varicose veins,the incidence of hepatic encephalopathy,survival rate and liver function parameters were compared between two groups. Results Two groups of surgery were successful. The portal vein pressure decreased obviously in TIPS group. The rebleeding rate was higher in PTVE group(78.6%)than that in TIPS group(63.2%). The total alleviation rate of esophageal gastric varices was significantly lower in PTVE group(50.0%)than that in TIPS group(89.5%,P<0.05). The incidence rates of hepatic encephalopathy were 14.3%and 26.3%for PTVE group and TIPS group respectively. The two-year cumulative survival rates of PTVE group and TIPS group were 95.2%and 89.5%respectively,and there was no statistically significant difference between two groups. After surgery,the liver function parameters were not significantly different from those determined before the treatment in PTVE group. At 1 month and 3 months after TIPS,the liver functions were declined obviously. At 6 and 12 months after the treatment,the liver functions were not significantly different from those determined before the treatment in PTVE group. Conclusion The surgery of TIPS is safe and ideal interventional treatment for cirrhosis with esophageal gastric varices bleeding,which has the lower rebleeding rate,better esophageal gastric varices alleviation rate and longterm less influence in liver function.
portasystemic shunt,transjugular intrahepatic;esophageal and gastric varices;hemorrhage;liver cirrhosis;hepatic encephalopathy;percutaneous transhepatic variceal embolization;rebleedingrate;liver function
R575.2
A
10.11958/20160136
1天津医科大学一中心临床学院(邮编300192),2消化内科;3天津市第三中心医院消化(肝病)科,4放射科
羊丹(1989),女,硕士在读,主要从事肝脏病基础与临床研究、消化内镜相关研究
E-mail:zgl_022@sina.com;wangfengmeitj@126.com
——2014肝性脑病临床实践指南

