膈肌移动度、浅快呼吸指数及氧合指数对撤机预测价值比较
龚 菊, 张碧波
常熟市第二人民医院 重症医学科,江苏 常熟 215500
·论著·
膈肌移动度、浅快呼吸指数及氧合指数对撤机预测价值比较
龚菊,张碧波
常熟市第二人民医院 重症医学科,江苏 常熟215500
摘要:目的探讨ICU患者在自主呼吸试验(SBT)过程中,3种撤机参数在患者机械通气中撤机预测的价值。方法选择常熟市第二人民医院重症医学科2014年12月至2015年8月收治的44例行机械通气后需要撤机拔管的患者,在SBT 120 min通过后,给予拔管。患者年龄18~80岁,行机械通气时间>24 h。根据患者撤机后结果分为成功组和失败组,每组各22例。SBT前,记录患者氧合指数(PaO2/FiO2),呼吸频率(RR)、心率(HR)、平均动脉压(MAP)。SBT开始,患者取平卧位,分别于0、10、30 min记录右侧膈肌移动度(DE)、浅快呼吸指数(RSBI)。SBT 30 min时,抽取动脉血气,记录PaO2/FiO2。结果两组患者SBT间 30 min与10 min右侧DE的变化值(ΔDE30-10)、SBT 30 min时RSBI及PaO2/FiO2比较,差异均有统计学意义(P<0.05)。右侧DE30-10预测撤机失败的ROC曲线下面积为0.940,当以0.175 cm为临界值时,其预测撤机失败的灵敏度和特异度分别为95.5%和86.4%。SBT 30 min时,RSBI预测撤机的ROC曲线下面积为0.744,以44 bpm/L为临界值时,其预测撤机的灵敏度和特异度分别为81.8%和72.7%。SBT 30 min时,PaO2/FiO2预测撤机的ROC曲线下面积为0.837,以203 mmHg为临界值时,其预测撤机的灵敏度和特异度分别为86.4%和72.7%。结论右侧ΔDE30-10、SBT 30 min时RSBI及PaO2/FiO2对撤机均有一定预测价值,右侧ΔDE30-10预测价值更高。
关键词:膈肌移动度;撤机预测;自主呼吸试验;浅快呼吸指数;氧合指数
DOI∶10.16048/j.issn.2095-5561.2016.03.02
约20%~30%机械通气患者存在撤机困难或撤机延迟现象[1]。自主呼吸试验(spontaneous breathing trial,SBT)是目前预测撤机的较好方式,但即使成功通过SBT后,患者拔管失败率仍达26%~42%[2-3]。因此,选择准确性较高的预测撤机指标,至关重要。临床常用的撤机参数包括症状体征、呼吸容积、动力学参数和血气分析等。膈肌作为最主要的吸气肌,主导了通气过程中60%~80%的工作量[4-5]。研究发现,膈肌运动幅度与肺功能、最大跨膈压有很好的相关性[6-7]。本研究选择常熟市第二人民医院重症医学科2014年12月至2015年8月收治的44例行机械通气后需要撤机拔管的患者,通过观察SBT过程患者膈肌移动度(diaphragm excursion,DE)、浅快呼吸指数(rapid shallow breathing index,RSBI)及氧合指数(PaO2/FiO2)与撤机结果的关系,探讨3种参数对撤机的预测价值。现报道如下。
1资料与方法
1.1一般资料选取自2014年12月至2015年8月入住我科需机械通气患者56例,符合纳入标准者44例。根据患者撤机后结果分为成功组(n=22)与失败组(n=22)。成功组:男性15例,女性7例;平均体质量(62.14±12.40)kg,平均年龄(67.59±9.78)岁;其中,多发伤5例,慢性阻塞性肺病3例,肺炎4例,外科术后7例,急性农药中毒1例,感染性休克1例,中暑1例。失败组:男性17例,女性5例;平均体质量(60.00±7.07)kg,平均年龄(71.09±14.57)岁;其中,多发伤3例,慢性阻塞性肺病4例,肺炎13例,外科术后1例,急性农药中毒1例。撤机失败患者中,再插管2例,SBT失败20例。两组患者在性别比例、体质量、年龄、致病原因等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2纳入与排除标准纳入标准:(1)年龄18~80岁,性别不限;(2)机械通气时间≥24 h;(3)通过撤机筛查试验[8];(4)SBT可达30 min。排除标准:(1)严重呼吸中枢抑制、高位截瘫、神经肌肉病变;(2)胸廓畸形、膈疝;(3)腹腔高压;(4)严重心、肝、肾等脏器功能衰竭、血流动力学不稳定;(5)严重凝血功能障碍;(6)妊娠、肿瘤终末期;(7)SBT不能达到30 min。
1.3研究方法
1.3.1撤机结果评价方法患者SBT 120 min通过后拔管,随访48 h。患者撤机结果评价方法:(1)撤机失败[9]。①SBT失败;②拔管后48 h内需要再插管或无创通气;③拔管后48 h内死亡。(2)撤机成功需满足以下3个条件。①成功通过SBT,且拔除气管插管;②拔管后48 h内无需再插管及呼吸机辅助通气;③拔管后48 h内存活。
1.3.2超声测量方法患者取平卧位,将超声腹部探头分别在右腋中线和左腋后线测量DE[10-11],采用二维超声观察两侧膈肌位置及运动。微调探头,选取最佳膈肌显影切面,待膈肌运动平稳、图像清晰后,切换至M超模式,取样线与膈肌尽量垂直,进行数据测量。吸气时膈肌收缩向下移动,呼气时膈肌舒张向上移动,M超上膈肌上下移动最高点和最低点间的距离为DE。第1次取数据后,在皮肤表面做定位标记,取5次测定的平均值。测量过程中,观察膈肌有无反常运动或无移动。见图1。
1.3.3SBT试验撤机筛查试验通过后行SBT,采用低水平的压力支持通气方式。呼吸机设置:压力支持通气模式,支持压力设为5 cmH2O(1 cmH2O=0.098 kPa),FiO2为35%,时间120 min。当达到SBT终止标准[8]时,SBT失败,转为基础机械通气。
1.4观察指标入组后,记录患者姓名、性别、年龄、撤机当日急性生理与慢性健康评分Ⅱ(APACHE Ⅱ)[12]及通气时间。停用镇静药物,撤机筛查试验通过后,引流气道内分泌物,清除呼吸机管路积水。SBT前,记录心率(HR)、呼吸频率(RR)、平均动脉压(MAP)、氧分压(PaO2)、PaO2/FiO2、二氧化碳分压(PaCO2)。分别于SBT 0、10、30 min监测潮气量(Vt)和RR,计算RSBI=RR/Vt,取5次测定平均值。分别于SBT 0、10、30 min时,超声测量右侧膈肌移动度(0 min数据由SBT后第1个呼吸周期开始测量)。SBT 30 min时,记录PaO2/FiO2。连接心电监护仪,监测SBT过程中HR、血压、RR及血氧饱和度(SpO2)变化,并观察有无精神状态改变及矛盾运动等。

图1 吸气和呼气时取样线及M超测量(a.吸气时;b.呼气时;c.M超下测量DE)

2结果
2.1两组患者撤机前情况比较成功组患者的通气时间为(5.27±2.64)d,失败组通气时间为(6.64±2.68)d,两组比较差异无统计学意义(P>0.05)。成功组撤机当日APACHE Ⅱ为(5.00±2.16)分,失败组为(6.14±1.88)分,两组间比较,差异无统计学意义(P>0.05)。SBT前,成功组患者的RR为(16.36±3.87)次/min,HR为(80.68±10.00)次/min,MAP为(82.14±10.11)mmHg(1 mmHg=0.133 kPa),失败组患者RR为(17.32±4.30)次/min,HR为(81.23±12.85)次/min,MAP为(85.73±10.66)mmHg,两组间比较差异均无统计学意义(P>0.05)。见表1。
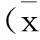

组别通气时间/dRR/次·min-1HR/次·min-1MAP/mmHgAPACHEⅡ/分成功组5.27±2.6416.36±3.8780.68±10.0082.14±10.115.00±2.16失败组6.64±2.6817.32±4.3081.23±12.8585.73±10.666.14±1.88P值>0.05>0.05>0.05>0.05>0.05
2.2两组患者DE比较SBT 0、10、30 min时,成功组右侧DE分别为(1.58±0.52)cm、(1.74±0.48)cm、(1.76±0.52)cm,失败组分别为(1.84±1.02)cm、(2.00±1.02)cm、(2.16±1.34)cm,两组间比较差异均无统计学意义(P>0.05)。SBT 10 min与0 min之间、30 min与0 min之间右侧DE的变化值(ΔDE10-0,ΔDE30-0),两组间比较差异均无统计学意义(P>0.05)。SBT 30 min与10 min之间右侧DE的变化值(ΔDE30-10),失败组高于成功组,差异有统计学意义(P<0.05)。见表2。
2.3两组患者RSBI比较在SBT 0 min时,两组RSBI比较,差异无统计学意义(P>0.05)。在SBT 10、30 min时,成功组患者RSBI均低于失败组,差异有统计学意义(P<0.05)。见表3。
2.4两组患者PaO2/FiO2比较SBT前,两组间PaO2/FiO2比较,差异无统计学意义(P>0.05);SBT 30 min时,两组间PaO2/FiO2比较,差异有统计学意义(P<0.05)。见表4。


组别右侧DE0min10min30min右侧ΔDEΔDE30-10ΔDE10-0ΔDE30-0成功组1.58±0.521.74±0.481.76±0.520.107±0.0640.245±0.2610.279±0.261失败组1.84±1.022.00±1.022.16±1.340.333±0.3170.244±0.2390.424±0.422t值-1.061-1.073-1.306-3.2740.006-1.372P值>0.05>0.05>0.05<0.05>0.05>0.05

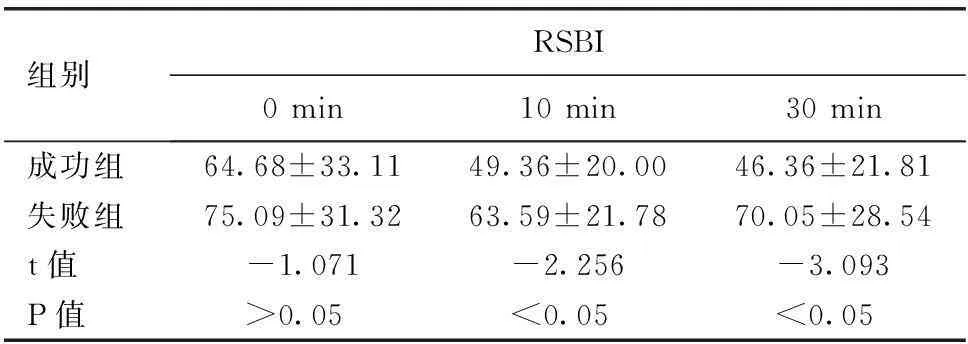
组别RSBI0min10min30min成功组64.68±33.1149.36±20.0046.36±21.81失败组75.09±31.3263.59±21.7870.05±28.54t值-1.071-2.256-3.093P值>0.05<0.05<0.05
2.5观察指标对撤机的预测价值右侧DE30-10预测撤机失败的ROC曲线下面积为0.940,当以0.175 cm为临界值时,其预测撤机失败的灵敏度和特异度分别为95.5%和86.4%。SBT 30 min时,RSBI预测撤机的ROC曲线下面积为0.744,以44 bpm/L为临界值时,其预测撤机的灵敏度和特异度分别为81.8%和72.7%。SBT 30 min时,PaO2/FiO2预测撤机的ROC曲线下面积为0.837,以203 mmHg为临界值时,其预测撤机的灵敏度和特异度分别为86.4%和72.7%。见表5。
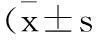
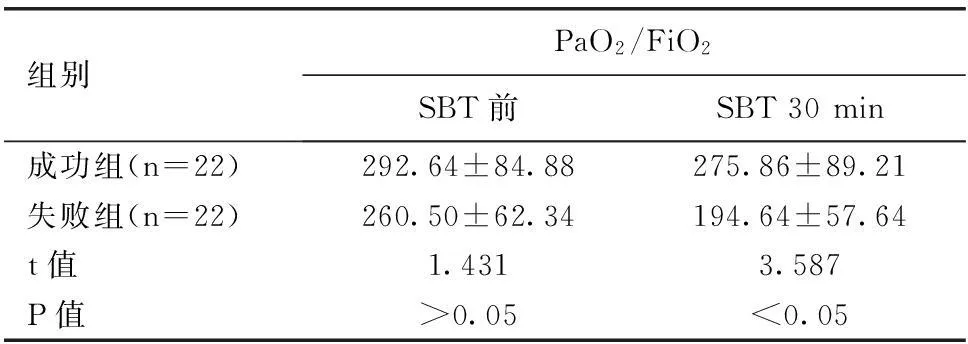
组别PaO2/FiO2SBT前SBT30min成功组(n=22)292.64±84.88275.86±89.21失败组(n=22)260.50±62.34194.64±57.64t值1.4313.587P值>0.05<0.05

表5 观察指标对撤机的预测价值
3讨论
机械通气患者撤机困难的主要原因是呼吸负荷与呼吸肌做功能力的失衡,目前研究显示,各项指标均不能有效预测撤机失败[13-14],其原因可能是指标未能反映呼吸中枢驱动、呼吸肌收缩与呼吸负荷之间的平衡关系以及不能反映这种动态过程。国外研究显示,超声检查肝/脾移动度≥1.1 cm时,指导撤机的敏感度和特异度较高[15]。Dinino等[15]发现,观察吸气末和呼气末膈肌厚度变化值占呼气末厚度的百分比可有效预测能否成功拔管。由于超声观察左侧膈肌受胃内容物,肠内、肺内气体的干扰,且脾脏窗口较肝脏小,所以右侧膈肌显影更清楚,故本研究选择右侧ΔDE30-10进行研究分析。
撤机的关键是患者呼吸肌收缩强度和持久力,单点的测量往往不能反映动态的过程,把单点之间的变化值记为ΔDE,反映了膈肌活动的动态变化,DE的变化趋势可反映膈肌是处于代偿性收缩增加或疲劳时的收缩减弱,是呼吸负荷与呼吸肌做功能力是否失衡的表现。结果显示,两组间双侧ΔDE10-0、ΔDE30-0比较,差异无统计学意义(P>0.05)。SBT开始时,两组患者膈肌活动尚未有效代偿,膈肌具有一定储备收缩代偿能力,10 min时,两组患者DE均有不同程度增加,导致两组间ΔDE10-0无差异。SBT0 min时,DE处于低值,而达30 min时,失败组部分患者因呼吸负荷增加膈肌仍处于代偿性收缩增强状态,导致ΔDE30-0较大,部分患者膈肌已疲劳导致收缩减弱,ΔDE30-0较小;而成功组10 min至30 min时,DE趋于稳定,但与0 min比较,亦有不同程度增加,导致两组ΔDE30-0无差异。本研究中,因0 min数据从SBT第1个呼吸周期开始记录,可能是导致0 min时的结果无明显差异的原因之一。在失败组,双侧10 min至30 min时,在膈肌获得一定代偿基础上,动态观察进一步变化,发现DE存在增加或减小现象。两组ΔDE30-10存在明显差异,提示ΔDE30-10较ΔDE10-0、ΔDE30-0更有预测价值。右侧ΔDE30-10预测撤机失败的ROC曲线下面积为0.940,以0.175 cm为临界值时,其预测撤机失败的灵敏度和特异度分别为95.5%和86.4%。因此,SBT过程中,超声下ΔDE30-10对患者撤机有一定的预测价值。
临床上,RSBI方法简单易行,得到广泛应用。穆玉等[16]应用RSBI指导撤机,以RSBI≤97 bpm/L为临界值,预测撤机的敏感性为89.7%,特异性为41.7%,ROC曲线下面积为0.75。SBT 10、30 min时,失败组与成功组的RSBI存在差异,随时间的增加,失败组较成功组RSBI值逐渐增加,反映了撤机时常见的呼吸浅快现象。本研究30 min时,RSBI预测撤机的ROC曲线下面积为0.744,仍较低,以44 bpm/L为临界值,预测撤机失败的灵敏度和特异度分别为81.8%和72.7%。本研究已排除SBT过程中RSBI>105 bpm/L的患者,故结果中RSBI均值较其它相关研究小,可能是导致特异性较其他研究高的原因。但结果提示RSBI无良好预测价值,这可能与本研究比较的是SBT 30 min时数据有一定关系。有研究显示,SBT 60 min时的RSBI参数与SBT 1 min和SBT 30 min时相比,对撤机成功的预测更有价值[17-18]。
PaO2/FiO2动态监测能较好地反映机体的缺氧状况,体现肺通气和换气功能,临床应用较广。慢性阻塞性肺病行有创机械通气的患者,选择PaO2/FiO2>250 mmHg作为临床撤机的指标之一,可提高撤机成功率,但PaO2/FiO2作为一项单独的指标预测是否能成功撤机,尚缺乏敏感性和特异性[19]。本研究发现,SBT前两组PaO2/FiO2比较无差异,而SBT 30 min时两组比较有差异,ROC曲线下面积为0.837,当以203 mmHg为临界值时,其预测撤机的灵敏度和特异度分别为86.4%和72.7%。因此,PaO2/FiO2对撤机亦有预测价值。但其ROC曲线下面积较ΔDE30-10小,且血气分析为有创操作,实时动态监测存在困难,采血时受体位、血管暴露情况、患者配合情况等影响,穿刺存在一定失败率。因此,选择无创、患者易配合且准确性较高的撤机指标更为重要。
本研究存在一定局限性,在实际操作中,膈肌显影与肺含气量,患者肥胖、水肿程度等有关。由于本研究样本量小,对机械通气原因未作分类,可能导致结果出现偏倚,还需要进一步扩大样本量进行研究。本研究超声仅观察SBT 30 min内的3种参数的变化,可能导致预测价值减小。
综上所述,右侧ΔDE30-10与RSBI、PaO2/FiO2对撤机均有一定预测价值,但右侧ΔDE30-10预测价值更高。常规撤机参数联合超声测量DE有望辅助临床准确判断撤机时机。
参考文献
[1]Boles JM,Bion J,Connors A,et al.Weaning from mechanical ventilation[J].Eur Respir J,2007,29(5):1033-1056.
[2]Cohen JD,Shapiro M,Grozovski E,et al.Automatic tube compensation-assisted respiratory rate to tidal volume ratio improves the prediction of weaning outcome[J].Chest,2002,122(3):980-984.
[3]Mayo P,Volpicelli G,Lerolle N,et al.Ultrasonography evaluation during the weaning process:the heart,the diaphragm,the pleura and the lung[J].Intensive Care Med,2016.[Epub ahead of print]
[4]Ratnovsky A,Elad D.Anatomical model of the human trunk for analysis of respiratory muscles mechanics[J].Respir Physiol Neurobiol,2005,148(3):245-262.
[5]Boussuges A,Gole Y,Blanc P.Diaphragmatic motion studied by m-mode ultrasonography:methods,reproducibility,and normal values[J].Chest,2009,135(2):391-400.
[6]李明秋,郭瑞君,张谱,等.M型超声观察膈肌运动与肺功能的相关性研究[J].首都医科大学学报,2014,35(2):189-191.
[7]中华医学会重症医学分会.机械通气临床应用指南(2006)[J].中国危重病急救医学,2007,19(2):65-72.
[8]刘火根,刘玲,汤睿,等.评价膈肌功能指导慢性阻塞性肺疾病患者撤机的可行性研究[J].中华内科杂志,2011,50(6):459-464.
[9]何伟,许媛.3种超声方法测量膈肌运动的比较研究[J].中华危重病急救医学,2014,26(12):914-916.
[10]蔡孝桢,陈莞春,黄文平,等.超声测量肝/脾移动度在机械通气患者撤机中的应用价值[J].中国医师杂志,2008,10(3):400-402.
[11]邱海波,管向东.重症医学考级教程[M].北京:人民军医出版社,2014:8-9.
[12]刘大为.实用重症医学[M].北京:人民卫生出版社,2010:128.
[13]Fernandez R,Raurich JM,Mut T,et al.Extubation failure:diagnostic value of occlusion pressure(P0.1) and P0.1-derived parameters[J].Intensive Care Med,2004,30(2):234-240.
[14]Jiang JR,Tsai TH,Jerng JS,et al.Ultrasonographic evaluation of liver/spleen movements and extubation outcome[J].Chest,2004,126(1):179-185.
[15]Dinino E,Gartman EJ,Sethi JM,et al.Diaphragm ultrasound as a predictor of successful extubation from mechanical ventilation[J].Thorax,2014,69(5):423-427.
[16]穆玉,刘阳,彭民,等.自主呼吸浅快指数趋势分析对拔管成功预测准确性的影响[J].中华医学杂志,2013,93(5):357-361.
[17]张泽华,王芳,孔德华,等.浅快呼吸指数指导AOPP患者撤机的临床研究[J].临床肺科杂志,2013,18(9):1577-1578.
[18]朱春香,殷传慧.氧合指数对机械通气治疗COPD患者撤机的影响[J].护理研究,2014,28(5):1861-1863.
A comparative study on predicting outcome of ventilator weaning by diaphragmatic excursion,spontaneous breathing trial and rapid shallow breathing index
GONG Ju,ZHANG Bi-bo
(Intensive Care Unit,Changshu NO.2 People′s Hospital,Changshu 215500,China)
Abstract:ObjectiveTo explore the ICU patients during spontaneous breathing trial(SBT) three kinds of weaning criteria in patients with mechanical ventilation pulled machine predicted value.MethodsTotally 44 cases of patients in ICU treated by mechanical ventilation more than 24 hours and the ages from 18 to 80 were received from December 2014 to August 2015.The patients who met the clinical weaning criteria were extubated after 120 minutes SBT.All 44 patients were divided into the success group and the failure group according to the result,with 22 cases in each group.Before SBT,partial pressure of oxygen(PaO2),respiratory rate(f),heart rate(HR) and mean artery pressure(MAP) were recorded.During SBT,patients were in supine position,DE was measured with bedside ultrasound,the right DE,rapid shallow breathing index(RSBI) were recorded or calculated at the 0,10 and 30 minutes of SBT.Oxygenation index(PaO2/FiO2) was recorded at 30 minutes of SBT.ResultsΔDE showed higher values in the failure group patients.There was significant difference of ΔDE in patients between success and failure group.The area under the ROC curves(AUC)of the right ΔDE was 0.940,using 0.175 cm as the threshold value for prospectively predicting failed weaning,the sensitivity,specificity were 95.5%,86.4%,respectively.The f/Vt in successful weaning patients were lower than that in failed weaning patients at 10 and 30 minutes of SBT.The area under the ROC curves(AUC) of the f/Vt at 30 minutes of SBT was 0.744.There was significant difference of PaO2/FiO2 in patients between success and failure group at 30 minutes of SBT(P<0.05).The area under the ROC curves(AUC) of the PaO2/FiO2 at 30 minutes of SBT was 0.837.ConclusionThree different weaning indices all could predict weaning outcome.Comparing with the rapid shallow breathing index(f/Vt) and oxygen index(PaO2/FiO2),the right side ΔDE measured with ultrasound in the process of 30 minutes SBT is a more valuable predictor.
Key words:Diaphragm excursion;Ventilator weaning;Spontaneous breathing trial;Rapid shallow breathing index;Oxygen index
通信作者:张碧波,E-mail:zbb116@sina.com
文章编号:2095-5561(2016)03-0133-05 中图分类号:R459.7
文献标志码:A
收稿日期:2016-03-13
第一作者:龚菊(1982-),女,江苏常熟人,主治医师,硕士

