乳腺浸润性导管癌超声图像特征与分子亚型的关系
任阳光,陈建中,顾 斌,岳红利
1.郑州大学第二附属医院乳腺外科,河南 郑州 450000;2.郑州大学第二附属医院病理科,河南 郑州 450000;3.郑州大学第二附属医院超声科,河南 郑州 450000
乳腺浸润性导管癌超声图像特征与分子亚型的关系
任阳光1,陈建中1,顾 斌2,岳红利3
1.郑州大学第二附属医院乳腺外科,河南 郑州 450000;2.郑州大学第二附属医院病理科,河南 郑州 450000;3.郑州大学第二附属医院超声科,河南 郑州 450000
[摘要]背景与目的:乳腺浸润性导管癌(breast invasive ductal carcinoma,IDC)属于乳腺癌中最常见的一种类型,其各分子亚型的超声图像特征具有重要的临床价值。该研究探讨了IDC超声图像特征与其分子亚型的关系。方法:该研究回顾性分析112例具有完整术前超声图像特征及术后病理结果的IDC病例资料。其中以雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人表皮生长因子受体2(human epidermal growth factor receptor-2,HER-2)及细胞核增值抗原(Ki-67)的免疫组织化学检测结果进行分子分型,即Luminal A型、Luminal B型、ERBB2阳性型和Basal-like型。结果:在112例IDC病例中,Luminal A型14例,占12.5%;Luminal B型62例,占55.4%;ERBB2阳性型21例,占18.7%;Basal-like型15例,占13.4%。4个亚型的超声图像特征在肿块长径、淋巴结数量、边界、形态和血流方面差异均有统计学意义(P<0.05);而在内部回声、微钙化、后方回声衰减及弹性成像方面差异无统计学意义(P>0.05)。在所统计的IDC病例中,Luminal A型和Luminal B型转移淋巴结数量相对少,边界多不清,形态不规则;ERBB2阳性型血供丰富,肿块较大,转移淋巴结较多;Basal-like型多边界清,形态规则,肿块大,转移淋巴结多。结论:IDC超声图像特征与其分子亚型存在一定相关性,为IDC的早期诊断、术前、术中及预后评估有重要的临床指导意义。
[关键词]乳腺浸润性导管癌;超声图像特征;分子亚型
Correspondence to: CHEN Jianzhong E-mail: 526978090@qq.com
乳腺癌是我国女性最常见的恶性肿瘤之一[1]。乳腺癌的分子生物学因素决定了其生物学行为和组织病理学改变[2-3],而乳腺癌肿块的超声图像表现与其病理组织学特性密切相关[4]。彩色超声以其无创、方便、准确性好的优势,在乳腺癌早期筛查中占有重要地位。目前相关文献[2,5]报道的多为乳腺癌的超声图像特征与其分子亚型之间的相关性。本研究回顾性分析了112例乳腺浸润性导管癌(breast invasive ductal carcinoma,IDC)患者的超声图像特征与其分子亚型之间的关系,探讨其在IDC的早期诊断、术前、术中评估和预后方面的意义。
1 资料和方法
1.1研究对象
本研究收集112例2012年9月—2015年2月期间就诊于郑州大学第二附属医院术前接受超声检查并经术后病理确诊的IDC患者。患者均为女性,年龄29~80岁,平均年龄为(54±11)岁。所有病例术前均未行化疗、放疗及内分泌治疗。
1.2仪器和方法
1.2.1超声资料检查方法
使用仪器为HI VISION Preirus超声诊断仪(日本日立建机株式会社,选用线阵高频探头L52,频率7~12 MHz)。由经验丰富的超声科医师将探头垂直置于皮肤,根据每例患者的自身情况调节仪器的频率、增益、聚焦深度时间增益补偿曲线及彩色多普勒模式切换等以达到最佳的超声成像质量。以BI-RADS分类为基础,观察并记录肿块大小、内部回声、边界、形态、后方回声、微钙化等情况,其中血流以Adler半定量法分级[6]将肿块内血流丰富程度分为4级:0级无血流;Ⅰ级少量血流,1~2 处点状血流,血管径小于1 mm;Ⅱ级中量血流,可见1条主要血管或数条小血管;Ⅲ级血流丰富,可见4条以上血管或血管交织成网状。最后扫查双侧腋窝,按照张玲等[7]对良、恶性淋巴结的判断标准,将可疑淋巴结进行标记并与术后病理资料进行对比,得出淋巴数量并记录。
1.2.2免疫组织化学方法检测
本研究所有入选标本均经石蜡包埋,处理成4 μm厚的切片,然后用LEICA BONDMAX全自动免疫组织化学及原位杂交染色机对雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人表皮生长因子受体2(human epidermal growth factor receptor-2,HER-2)及细胞核增值抗原(Ki-67)表达(或基因)情况进行检测。ER、PR、Ki-67及HER-2蛋白表达依据细胞核或细胞膜着色情况进行判定;HER-2表达情况为-或+者被判定为阴性,+++者被判定为阳性,++者被认为无法确定,再次行免疫组织化学分析或荧光原位杂交方法确定HER-2状态。
1.2.3分子分型标准
依2015版《中国抗癌协会乳腺癌诊治指南与规范》将乳腺癌的分子亚型分为4型:Luminal A型(ER、PR阳性且PR高表达,HER-2阴性,Ki-67低表达)、Luminal B型(不满足Luminal A型条件的Luminal 样肿瘤)、ERBB2阳性型(HER-2蛋白过表达或基因扩增,ER阴性和PR阴性)和Basal-like型(ER阴性,PR阴性,HER-2阴性)[8]。
1.3统计学处理
应用SPSS 19.0版软件进行统计学分析。计量资料用t检验,计数资料用R×C列联表χ2检验以及独立样本Kruskal-Wallis检验。P<0.05为差异有统计学意义。
2 结 果
2.1各分子亚型的表达情况
在112例IDC中,Luminal A型14例(12.5%),Luminal B型62例(55.4%),ERBB2阳性型21例(18.7%),Basal-like型15例(13.4%)。
2.2各分子亚型与其超声图像特征之间的关系
在各分子亚型的超声图像特征中,观察组和对照组相比,肿块最长径、淋巴结转移、边界、形态、血流方面,差异有统计学意义(P<0.05)。其中,Luminal A型和Luminal B型肿块多边界不清(57.1%、67.7%),形态不规则(64.3%、77.4%);ERBB2阳性型肿块边界欠清晰(42.9%),形态欠规则(47.6%);Basal-like型肿块多边界清(66.7%),形态规则(60.0%)。在肿块的内部回声、后方回声、微钙化及弹性成像方面,差异无统计学意义(P>0.05,表1和表2,图1~4)。
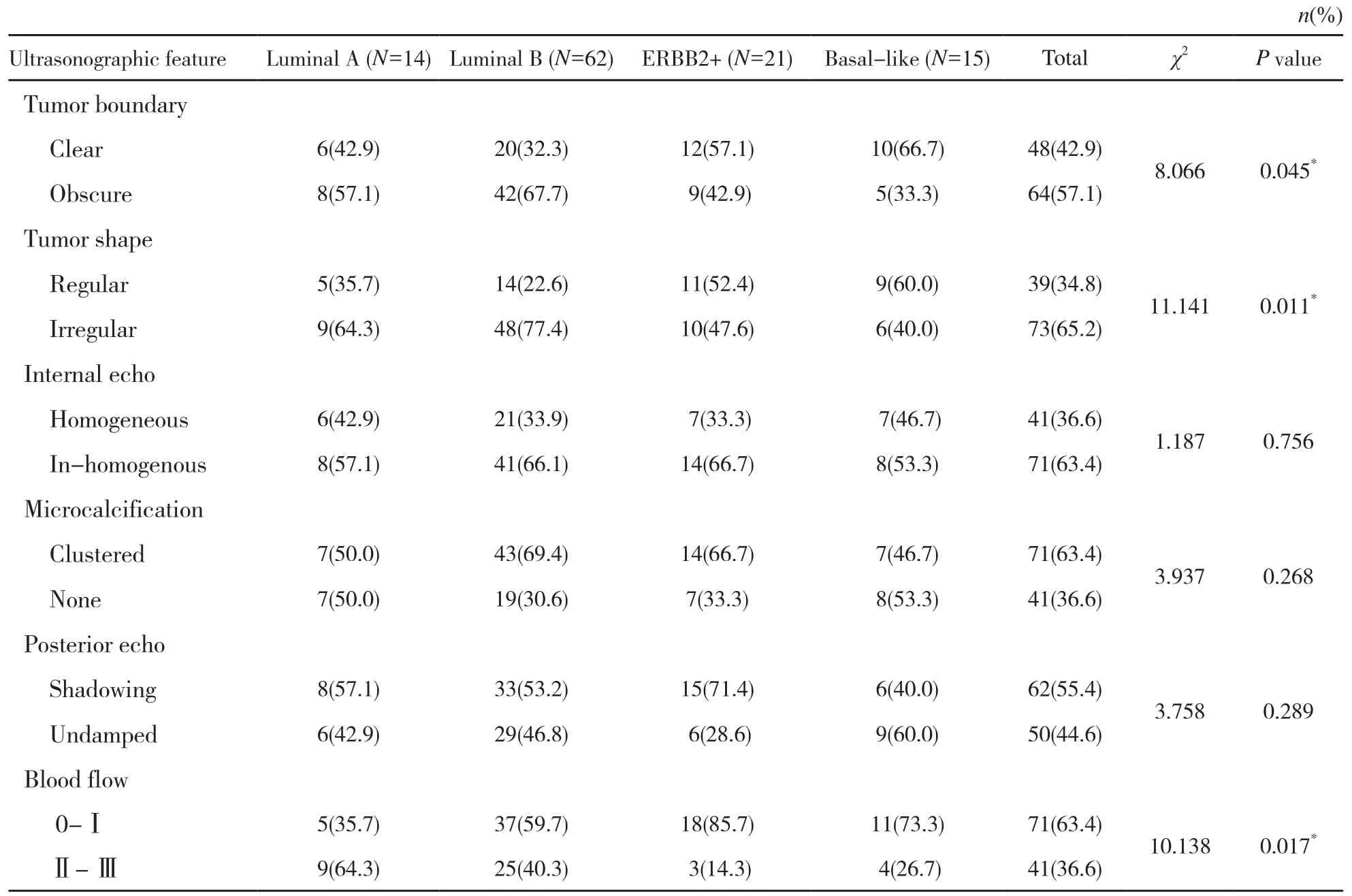
表 1 IDC超声图像特征与其分子亚型χ2检验结果Tab. 1 The results of χ2test between ultrasonographic features and molecular subtypes in patients with IDC

图 1 Luminal A型乳腺浸润性导管癌超声图像特征与其病理特点Fig. 1 The ultrasonography and pathologic features in patients with breast invasive ductal carcinoma whose molecular phenotype was Luminal A

表 2 IDC超声图像特征与其分子亚型Kruskal-Wallis检验结果Tab. 2 The results of Kruskal-Wallis test between ultrasonographic features and molecular subtypes in patients with IDC

图 2 Luminal B型乳腺浸润性导管癌超声图像特征与其病理特点Fig. 2 The ultrasonography and pathologic features in patients with breast invasive ductal carcinoma whose molecular phenotype was Luminal B

图 3 ERBB2阳性型乳腺浸润性导管癌超声图像特征与其病理特点Fig. 3 The ultrasonography and pathologic features in patients with breast invasive ductal carcinoma whose molecular phenotype was ERBB2 positive
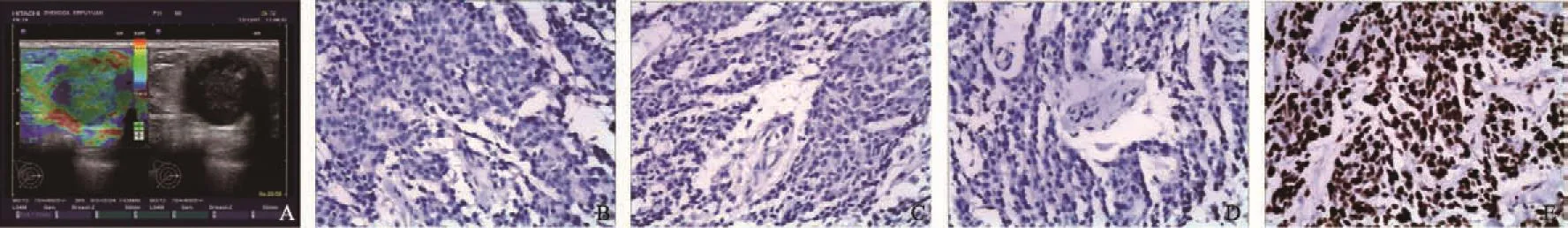
图 4 Basal-like型乳腺浸润性导管癌超声图像特征与其病理特点Fig. 4 The ultrasonography and pathologic features in patients with breast invasive ductal carcinoma whose molecular phenotype was Basal-like
3 讨 论
乳腺癌的组织病理改变是由基因及其生物学行为特性调控的。超声检查已成为乳腺癌的常规检查手段[9]。而IDC作为乳腺癌最常见的病理类型,且病变组织来源、生长方式、临床预后以及分子生物学指标等与其他病理类型乳腺癌有很大不同[10-11]。
乳腺癌的分子分型经历了Perou等[12]和Nielsen等[13]将乳腺癌分为Luminal A型、Luminal B型、HER-2阳性型、Basal-like型和正常细胞型(或未分类型)5型,国内相关文献分为Luminal型、HER-2阳性型和Basal-like型3型[5]。《中国抗癌协会乳腺癌诊治指南与规范(2015版)》将乳腺癌分为Luminal A型、Luminal B型、ERBB2阳性型和Basal-like型共4种类型[8]。
本研究中,4种分子分型在肿块长径、转移淋巴结数量及血供方面有统计学差异。肿块长径大于2 cm和转移淋巴结数量均以Basallike型所占比例最高(73.3%和80.0%),其余依次为ERBB2阳性型(61.9%和61.9%)、Luminal B型(45.2%和46.8%)、Luminal A型(21.4%和35.7%),与李庆霞等[14]在IDC的4种亚型中肿块长径方面的报道基本一致,但与腋窝淋巴结转移阳性率以Luminal B型及ERBB2阳性型较高不太一致,可能与本研究收集病例较少有关。4种亚型中,以ERBB2阳性型血流Adler分级为Ⅱ~Ⅲ者比例最高(85.7%),其余依次为Basallike型(73.3%)、Luminal B型(59.7%)和Luminal A型(35.7%),与陈卉等[15]报道的血流信号分级Ⅱ~Ⅲ级与癌细胞HER-2阳性表达呈正相关基本一致。因此ERBB2阳性型和Basal-like型的肿块长径多大于2 cm,淋巴结转移数量多,血流Adler分级为Ⅱ~Ⅲ级的多。结合ERBB2阳性型和Basal-like型的乳腺癌预后,提示超声图像特征中肿块越大,转移淋巴结数量越多及血供越丰富,预后可能越差。
该研究所搜集病例中,4种分子亚型在肿块边界和形态方面差异有统计学意义。其中,Luminal A型和Luminal B型肿块的边界不清、形态不规则比例(57.1%和67.7%、64.3%和77.4%)多于ERBB2阳性型(42.9%、47.6%)和Basal-like型(33.3%、40.0%),与相关文献报道[16-17]的ER、PR阳性率高者,边界越不清,形态越不规则,毛刺征越明显相符合;同时,与张晓晓等[5]报道的三阴性型乳腺癌多边界清晰,边缘规则相一致。这可能提示肿块边界不清和形态不规则的肿瘤内分泌治疗效果和预后可能较好。
4种亚型中,弹性成像、后方回声衰减方面,差异无统计学意义。相关文献[16]以弹性评分1~3分为良性,4~5分为恶性;而该研究所搜集病例中有65.2%的病例弹性评分为大于2分且小于4分,大于等于4分者仅为29.5%。这可能与本院的机器设置及调试有关。而后方回声衰减是因癌组织内胶原纤维含量高,对声能的吸收增多,导致后方声能减少[15]。该文以Luminal A型所占比例最高(57.1%),与Aho等[18]所报道的与后方回声不变的IDC的肿块相比,后方回声衰减的肿块更倾向于ER阳性表达相符合。
肿块内部回声由内部间质比值不同引起[19]。在本研究中,4种亚型之间差异无统计学意义,与相关文献[5]报道一致。肿块的微钙化主要为肿块内部组织的坏死、结晶,可能由于本研究所搜集病例较少且超声声像本身显示钙化不明显,所以微钙化方面差异无统计学意义,但其中以ERBB2阳性型所占比例较高(66.7%),与相关文献[15,20]报道的微钙化在ER阴性的个体中较多,且与HER-2表达呈显著正相关一致。
综上所述,在IDC的超声图像中,肿块大体表现为边界不清,形态不规则,血供丰富,内回声不均匀,有淋巴结转移,弹性评分较高。Luminal A型和Luminal B型肿块影像学表现多为边界不清,形态不规则,肿块较小,转移淋巴结数量少,血供相对不丰富。其中Luminal B型较Luminal A型转移淋巴结数量及血供多。ERBB2阳性型肿块超声多表现为血供丰富,肿块较大,淋巴结数量较多。Basal-like型肿块多表现为肿块大,淋巴结数量多,边界较清,形态较规则。由此可见,IDC的超声图像与其分子亚型之间有一定相关性。由于本研究所收集的病例相对较少且彩超检查者主观性较大,乳腺癌具体确诊及分型仍需病理检查结果来支撑,但是超声检查作为无创、实时、方便的检查方法,为乳腺癌的早期发现、治疗和预后提供了重要的参考价值。
[参 考 文 献]
[1] 郑 莹, 吴春晓, 张敏璐. 乳腺癌在中国的流行状况和疾病特征[J]. 中国癌症杂志, 2013, 23(8): 561-569.
[2] 康小玲, 张 宴, 王 毅, 等. Luminal A型,Luminal B型乳腺癌临床病理与超声特征的比较研究[J]. 广州医学院学报, 2014, 42(2): 11-14.
[3] 连臻强, 何杰华, 王 曦, 等. 乳腺癌不同分子亚型的临床特点和生存分析[J]. 中华乳腺病杂志(电子版), 2009,3(2): 139-146.
[4] 马建月, 张 丹. 乳腺癌超声征象与病理分型的相关性[J]. 中华临床医师杂志(电子版), 2013, 7(2): 758-760.
[5] 张晓晓, 周建桥, 朱 樱, 等. 乳腺癌超声征象与分子亚型相关性的研究[J]. 诊断学理论与实践, 2011, 10(2): 153-157.
[6] ADLER D D, CARSON P L, RUBIN J M, et al. Doppler ultrasound color flow imaging in study of breast cancer:preliminary findings [J]. Ultrasound Med Biol, 1990, 16(6):553-558.
[7] 张 玲, 何以敉, 林 礼, 等. 乳腺癌术后腋窝淋巴结新鲜标本的超声影像研究[J]. 中国超声医学杂志, 2013,29(5): 405-408.
[8] 中国抗癌协会乳腺癌专业委员会. 中国抗癌协会乳腺癌诊治指南与规范(2015版)[J]. 中国癌症杂志, 2015,25(9): 692-754.
[9] VON MINCKWITZ G, UNTCH M, BLOHMER J U, et al. Definition and impact of pathologic complete response on prognosis after neoadjuvant chemotherapy in various intrinsic breast cancer subtypes [J].J Clin Oncol, 2012, 30(15):1796-1804.
[10] 罗丽芳, 郑小红, 邓劲瑶, 等. 乳腺癌超声征象与病理组织学类型及组织学分级的联系[J]. 实用癌症杂志, 2014,5(5): 574-576.
[11] 林摇韵, 王小燕. 乳腺癌超声征象与分子生物学指标相关性的研究进展[J]. 医学综述, 2014, 20(5): 800-803.
[12] PEROU C M, SERLIE T, EISEN M B, et al. Molecular portraits of human breast tumors [J]. Nature, 2000,406(17): 747-753.
[13] NIELSEN T O, HSU F D, JENSEN K, et al. Immunohistochemical and clinical characterization of the Basal-like subtype of invasive breast cancer[J]. Clin Cancer Res, 2004, 10(16): 5367-5374.
[14] 李庆霞, 邢雅军, 赵 静, 等. 乳腺浸润性导管癌分子分型与临床特征的关系[J]. 肿瘤防治研究, 2013, 40(4): 341-344.
[15] 陈 卉, 刘艳萍, 钱翠娥, 等. 乳腺浸润性导管癌高频彩色多普勒超声表现与ER、PR、CerbB-2、P53表达的相关性[J]. 中国医学影像学, 2010, 18(6): 496-500.
[16] 刘军杰, 陈圆圆, 李智贤, 等. 乳腺浸润性导管癌超声BIRADS分类与雌、孕激素受体及CerbB-2表达的相关性[J]. 中国医学影像学杂志, 2014, 4(2): 244-248.
[17] 李 睿, 陈 颖. 乳腺浸润性导管癌各分子亚型X线表现及临床特征[J]. 中国医学影像技术, 2011, 27(3): 565-568.
[18] AHO M, IRSHAD A, ACKERMAN S J, et a1. Correlation of sonographic features of invasive ductal mammary carcinoma with age, tumor grade, and hormone-receptor status[J]. J Clin Ultrasound, 2013, 41(1): 10-17.
[19] 魏晓怡. 乳腺癌超声表现与其病理基础的相关性研究分析[J]. 中国实用医药, 2014, 9(12): 13-14.
[20] 肖宽祥. 乳腺浸润性导管癌的钼靶X线表现及病理分子生物学特点[J]. 河北医学, 2014, 20(2): 308-311.
Correlation of ultrasonographic features with molecular subtypes of breast invasive ductal carcinoma
REN Yangguang1, CHEN Jianzhong1,GU Bin2, YUE Hongli3(1.Department of Breast, the Second Affiliated Hospital of Zhengzhou University, Zhengzhou 450000, Henan Province, China; 2. Department of Pathology, the Second Affiliated Hospital of Zhengzhou University, Zhengzhou 450000, Henan Province, China; 3. Department of Ultrasound, the Second Affiliated Hospital of Zhengzhou University, Zhengzhou 450000,Henan Province, China)
[Key words]Breast invasive ductal carcinoma;Ultrasonographic features;Molecular subtypes
[Abstract]Background and purpose: Breast invasive ductal carcinoma (IDC) is the most common breast carcinoma, and the ultrasonographic features of its molecular subtypes has great clinical value. The purpose of this study was to discuss the correlation between ultrasonographic features of IDC and its molecular subtypes. Methods: Ultrasonographic features of 112 patients with preoperative integrated ultrasonographic information and pathologically confirmed IDC from Sep. 2012 to Feb. 2015 were retrospectively analyzed. Based on the immunohistochemistry results of ER (estrogen receptor), PR (progesterone receptor), HER-2 (human epidermal growth factor receptor-2) and Ki-67, these cases were categorized into 4 molecular subtypes: Luminal A group, Luminal B group, ERBB2 positive group and Basal-like group. Results: There were 14 cases (12.5%) in Luminal A group, 62 cases (55.4%) in Luminal B group, 21 cases (18.7%) in ERBB2 positive group and 15 cases (13.4%) in Basal-like group. The 4 molecular subtypes differed in tumor length, lymph node involvement, tumor boundary, tumor shape and internal blood flow on ultrasonography (P<0.05). There were no significant differences in tumor internal echo, posterior echo, micro-calcification and elastrography between subtypes (P>0.05).Luminal A group and Luminal B group had less lymph node involvement, more obscure boundary and irregular shape. More internal blood flow, bigger tumor size and lymph node involvement were observed in ERBB2 positive group of this study. Patients in Basal-like group were more likely to have clear tumor boundary, regular tumor shape, bigger tumor size and lymph node involvement on ultrasonogram. Conclusion: Correlation exists between ultrasonographic features and molecular subtypes of IDC. This has tremendous clinical significance in the early diagnosis of IDC, preoperative, intraoperative and prognosis evaluation of IDC patients.
DOI:10.3969/j.issn.1007-3969.2016.03.008
中图分类号:R737.9
文献标志码:A
文章编号:1007-3639(2016)03-0251-06
通信作者:陈建中 E-mail:526978090@qq.com
收稿日期:(2015-05-28 修回日期:2015-10-17)

