超声内镜引导细针穿刺活检诊断胰腺占位性病变临床意义
冯小嫦
(茂名市人民医院,广东茂名 525000)
超声内镜引导细针穿刺活检诊断胰腺占位性病变临床意义
冯小嫦
(茂名市人民医院,广东茂名 525000)
[摘要]目的:探究超声内镜引导细针穿刺活检诊断胰腺占位性病变效果。方法:采用茂名市人民医院最新引进的奥利巴斯超声内镜对5例胰腺占位性病变患者进行超声内镜引导细针穿刺活检,并据此进行诊断,将诊断结果与临床最终诊断结果对比,分析超声内镜引导细针穿刺活检诊断胰腺占位性病变的准确性。结果:病灶部位、病灶大小、病理阳性率对比无明显差异,不同性质瘤体穿刺病理阳性率对比差异显著(P<0.05)。临床诊断结果与超声内镜引导细针穿刺活检结果对比,差异不明显。结论:超声内镜引导细针穿刺活检能对胰腺占位性病变进行有效诊断,便于及时采取治疗,有临床推广价值。
[关键词]超声内镜引导细针穿刺活检;胰腺占位性病变;诊断
胰腺占位性病变包括胰腺囊肿、胰腺癌等[1],其中胰腺癌早期临床表现不明显,造成诊断困难,因此约82 %胰腺癌患者到晚期才被确诊,给治疗增加了难度,给患者身心带来极大痛苦,给其家庭造成经济压力[2]。近年来,超声内镜被广泛使用于临床诊断,具有定位准确、穿刺简单、创口小、成本低等优点[3]。我院去年引进了技术先进的奥利巴斯超声内镜并投入使用,给患者带来福音。本研究将对超声内镜引导细针穿刺活检诊断胰腺占位性病变效果作分析评价。
1对象与方法
1.1对象选取2014年2月至2015年2月我院收治的胰腺占位性病变患者54例为研究对象。所有患者均通过影像学检查提示有胰腺占位性病变。其中4例有2个胰腺占位性病灶,其余50例均有1个病灶,共58个病灶。所选对象年龄38~77岁、平均年龄(62.5±15.7)岁,其中男28例,年龄40~76岁、平均年龄(59.2±12.8)岁;女26例,年龄38~77岁、平均年龄(58.6±13.2)岁。临床表现有上腹部不适、腰部疼痛等,其中4例出现无痛黄疸。病灶平均径线长度(38.96±17.85)mm。位于胰体头部病灶22个,颈部10个,体部13个,尾部31个。
1.2器材与方法
1.2.1器材采用我院最新引进的奥利巴斯超声内镜,及相关超声发生系统、彩色超声成像器材;穿刺针采用奥利巴斯超声内镜专用穿刺针。
1.2.2方法术前让患者采取平卧体位,对其咽喉局部麻醉。使用奥利巴斯超声内镜深入消化道,用超声探头探查胃体后壁、胃底后壁、胃窦后壁、十二指肠球部与降部,检查患者胰腺,观察病灶位置、大小及其周围血管、脏器、组织情况,选择合适穿刺路径。一般来说,选取穿刺部位为胰腺病变径线最大处,穿刺路线要避开横结肠、胃部、血流回声。根据患者病灶具体情况选择15 mm或22 mm取样长度。从活检钳道将穿刺针插入,在超声引导下将穿刺针与针芯一同刺入病灶,拔出针芯将其与负压注射器相连,施加负压5 mL或10 mL进行抽吸,反复5次左右,此过程始终用超声实时监测。拔出穿刺针,获取穿刺物。对患者局部腹带加压包扎,令其继续平卧3 h,使用止血药物。将穿刺物放入细胞保存液内,震荡2~3 min,静置约10 min,出现线条状沉淀物。将其放入甲醛溶液,用石蜡包埋,进行病理学检查;细胞保存液离心后包埋沉淀物,进行细胞学检查。
1.3诊断标准经手术治疗的患者最终诊断结果以手术病理结果而定;未经手术治疗的患者最终诊断结果以临床随访1年以上所得临床诊断情况而定,即被影像学诊断为肿瘤的患者因病死亡者为恶性,未死亡且影像学随访未发现病灶出现明显肿瘤进展者为良性。
1.4统计学方法对研究结果采用SPSS 19.0统计学软件处理数据,以χ2检验组间率对比,以P<0.05表示差异显著,有统计学意义。
2结果
超声内镜引导细针穿刺活检对54例患者进行诊断,有1例因抽取标本不足量而难以诊断,发现后对其进行了再次穿刺活检,并取得足量标本。病灶部位、病灶大小的病理阳性率对比无明显差异(P>0.05)。不同性质瘤体穿刺病理阳性率对比差异显著(P<0.05)。见表1。58个病灶超声内镜引导细针穿刺活检病理诊断结果中,恶性肿瘤35个,占总病灶数60.34 %,非恶性肿瘤23个,占总病灶数39.66 %。对54例患者临床诊断结果为胰腺恶性肿瘤36个,非恶性肿瘤22个。临床诊断结果与超声内镜引导细针穿刺活检结果对比,差异不明显(P>0.05)。见表2。
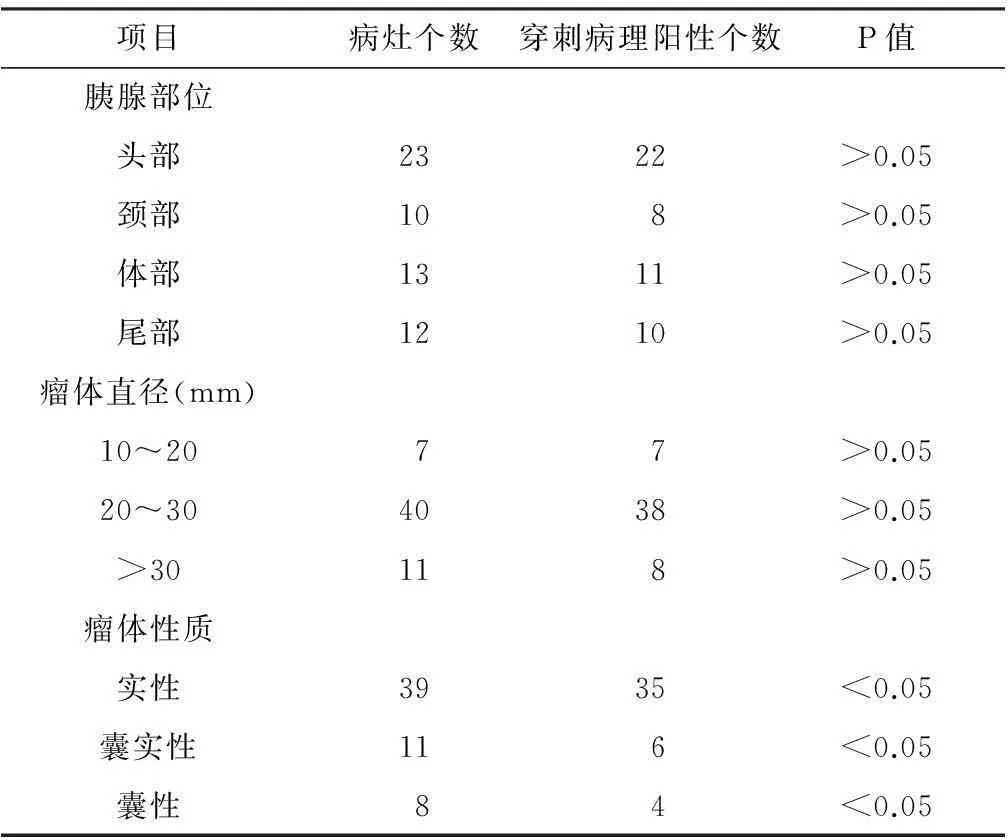
表1 病灶部位、病灶大小、瘤体性质与病理阳性率关系

表2 超声内镜引导细针穿刺活检诊断与临床诊断结果对比
3讨论
胰腺占位性病变起病隐匿,早期无明显症状,难以诊断。胰腺占位性病变可能导致胰腺恶性肿瘤,其病程短,发病迅速,病情严重,致死率极高。且因胰腺处于人体内腹膜之后,位置被遮蔽,获取组织不易,难以检测。大多数胰腺癌患者在确诊时已经处于晚期,治疗极其困难,主要通过手术切除病变组织,手术死亡率高,治愈率低,发病后5年内死亡率高于90 %,是一种预后很差的恶性肿瘤。绝大部分胰腺癌起源于导管腺癌,病因目前尚不明确,有研究表明其与饮酒、吸烟、饮食不当等生活习惯以及环境污染情况有关。临床症状主要有腹痛,一般出现在左上腹、右上腹、中腹部位,少数患者疼痛会出现在下腹、脐周甚至全腹痛,男性患者可能有睾丸痛,这种疼痛缺乏典型性,难以与其他疾病明确区分。此外,黄疸也是其主要症状,在胰腺癌晚期,黄疸出现波动概率较大,部分病人还可能并发顽固性皮肤瘙痒。胰腺与消化道关系密切,胰腺癌可导致患者恶心呕吐、食欲不振,便秘或腹泻,并因此出现身体消瘦无力症状。晚期血性、浆液性腹水。近年来,国内外胰腺癌发病率均呈上升趋势,给患者带来巨大痛苦,严重伤害其身心健康,影响患者及其家属正常生活,其治疗还将造成巨大经济压力。
经过上述研究,根据数据可知,病灶部位、病灶大小与病理阳性率无明显相关性,不同性质瘤体穿刺与病理阳性率有相关性。58个病灶超声内镜引导细针穿刺活检病理诊断结果中,恶性肿瘤35个,占总病灶数60.34 %,其中子宫平滑肌肉瘤转移1个,小细胞神经内分泌癌3个,淋巴瘤4个,导管腺癌27个。非恶性肿瘤23个,占总病灶数39.66 %,其中肉芽组织3个,不典型增生5个,良性病变15个。对54例患者的58个病灶进行随访及临床诊断,结果如下。恶性肿瘤36个,占总病灶数62.07 %,其中1个子宫平滑肌肉瘤转移,3个小细胞神经内分泌癌,4个淋巴瘤,与超声内镜引导细针穿刺活检病理诊断结果无差异,导管腺癌28个,比穿刺活检结果多1例。非恶性肿瘤22个,占总病灶数37.93%,其中肉芽组织3个,不典型增生5个,良性病变14个。在54例患者中,有1例经穿刺活检诊断为良性病变,而在之后的随访中对其进行CT检查,发现胰腺占位性病变,经临床随访证实为恶性肿瘤。此外其余患者超声内镜引导细针穿刺活检病理诊断结果均与临床诊断结果一致。
综上所述,我院使用超声内镜对胰腺占位性病变进行诊断,准确性较高,能及时、有效诊断出恶性病变,尽早为患者提供治疗,减轻患者痛苦和经济压力。超声内镜引导细针穿刺活检能有效诊断胰腺占位性病变,具有临床推广价值。
参考文献
[1]贾芳,徐有青,郭玉宁.超声内镜弹性成像鉴别诊断胰腺占位价值研究[J].人民军医,2014(8):871-872,874.
[2]王延杰,严昆.超声引导腹腔病变粗针及细针穿刺活检的比较[J].中华医学超声杂志(电子版),2013(11):31-32.
[3]胡炯,李宁,陈栋晖,王理伟,万智勇.影像引导下经皮胰腺占位性病变穿刺活检临床实践[J].肿瘤,2014(2):158-162.
(收稿日期:2015-07-15)

