HPV单一高危感染与多重感染对宫颈病变影响的临床分析
陈 雪, 张 敏, 张清秀, 宋颖辉
(沧州市中心医院妇科门诊,沧州 061000; *通讯作者,E-mail:chenxuexingji@163.com)
HPV单一高危感染与多重感染对宫颈病变影响的临床分析
陈雪*, 张敏, 张清秀, 宋颖辉
(沧州市中心医院妇科门诊,沧州061000;*通讯作者,E-mail:chenxuexingji@163.com)
摘要:目的探讨单一高危型HPV感染与多重HPV感染对致宫颈病变的影响,以及高危各亚型HPV感染对宫颈病变影响的差异。方法收集2011-01~2013-10在沧州市中心医院妇科门诊就诊的1 302例不典型鳞状上皮细胞(ASCUS)及其以上级别的妇女,进行阴道镜检查及HPV分型检测,共784例HPV感染,包括慢性宫颈炎症234例,CINⅠ级287例,CINⅡ-Ⅲ级248例,宫颈浸润癌15例。分为单一HPV感染组和高低危混合HPV感染组,多重高危型HPV感染组,比较单一高危HPV亚型与多重高危HPV亚型感染对宫颈病变影响的差异。结果HPV感染率60.21%(784/1 302),单一高危感染比例为78.32%(614/784),多重高危亚型HPV感染检出率为13.14%(103/784),高低危混合亚型HPV感染检出率为8.54%(67/784)。HPV-16检出率最高24.61%(193/784)。高危HPVl6,HPV56,HPV18这3个HPV亚型感染,在所有784例HPV感染中位列前三。单一高危HPV感染与多重HPV感染(多重高危与高低危混合感染)的宫颈病变相比较,差异有统计学意义(χ2=102.749,P<0.05)。单一高危HPV亚型感染与多重高危HPV亚型感染相比,对宫颈病变影响的差异有统计学意义(χ2=57.628,P<0.05);高低危混合HPV亚型感染与多重高危HPV亚型感染相比,对宫颈病变影响的差异有统计学意义(χ2=9.259,P<0.05);单纯高危HPV亚型感染与高低危HPV亚型混合感染相比,对宫颈病变影响的差异无统计学意义(χ2=7.993,P=0.050)。结论与单一高危HPV亚型相比,多重高危HPV亚型感染增加对宫颈病变程度的影响。
关键词:HPV;CIN;宫颈病变
CIN反映宫颈癌发生发展中的连续过程,是与宫颈浸润癌密切相关的一组癌前病变。HPV感染是宫颈癌及宫颈上皮内瘤变(CIN)的主要病因[1]。高危型HPV病毒持续感染是子宫颈癌的主要病因,并且认为HPV-DNA是预测妇女宫颈病变的风险标志物[2],在持续性HPV感染8-24个月后发生CIN,经过CIN I-CINⅡ-CINⅢ的渐进或越级发展,在8-12年后可发展为浸润性宫颈癌[3]。目前已发现200多种不同HPV亚型,据报道约40种可感染生殖道,在这其中约20种与肿瘤发生有关[4]。持续性高危型HPV感染是宫颈癌及其癌前病变发生的必要条件。Munoz等[5]发现,90%以上的宫颈癌伴有HPV感染。由于不同亚型HPV编码外壳蛋白的基因变异很大,不同HPV亚型之间基本上没有交叉保护抗体,易造成不同高危型HPV的多重感染或交叉感染。多重HPV感染是否会增加、促进宫颈病变的发生及发展一直是众多学者们关注的问题。本研究分析单一高危型HPV感染与多重HPV感染所导致的宫颈病变,以及高危各亚型HPV对宫颈病变影响,以探讨多重HPV感染对宫颈病变影响。
1对象与方法
1.1研究对象
将2011-01~2013-10在沧州市中心医院妇科门诊就诊的1 302例不典型鳞状上皮细胞及其以上级别的妇女,进行阴道镜检查及HPV检测,其中784例高危HPV阳性,年龄20-65岁,所有研究对象均除外妊娠和急性生殖道炎症。
1.2研究方法
1.2.1检测试剂与仪器5%冰醋酸溶液、5%卢戈液、电子阴道镜(华莱士-PENTASCOPE),液基细胞学专用系统,采用中国凯普生物科技有限公司系统检测设备,共检测15种高危HPV。
1.2.2HPV标本采集及处理试验检测妇女就诊前3 d禁冲洗阴道、阴道用药、性生活,行常规妇科检查,按标准方法取材,行HPV检测。
采用中国凯普生物科技有限公司系统检测设备,检测15种高危HPV包括HPV16,18,31,33,35,39,45,5l,52,53,56,58,59,66和68,6种低危型HPV-DNA:6,11,42,43,44,81(CCP8304)。采用凯普医用核酸分子快速杂交基因分型试剂盒作HPV-DNA检测及分型。
1.3组织病理学检查
以2003年WHO女性生殖器宫和乳腺肿瘤的病理学和遗传学诊断标准进行病理学检查。阴道镜检查由专业妇科医师进行检查操作,对阴道镜下有白色病变、镶嵌、腺体开口、异型血管等可疑病变部位进行定点活检,进行镜下定位活检,镜下若未发现明显病灶或图像不满意,则取宫颈转化区新鳞柱状交界区3,6,9,12点,进行宫颈多点活检或行宫颈管搔刮术。由沧州市中心医院3位妇产科学研究方向的病理学专家进行阅片,作出最后的病理诊断。
1.4统计学处理
采用SPSSl7.0统计软件,将HPV及组织病理学诊断结果进行比较分析,采用独立的多组多分类资料的χ2检验,以α=0.05为检验水准。
2结果
2.1各亚型高危HPV感染率分布
1 302例(ASCUS)及其以上级别的妇女,各型HPV感染患者共784例,在HPV感染患者中共检测出21种亚型,其中15种高危型,6种低危型。HPV总检出率为60.21%(784/1 302),各亚型HPV感染在不同宫颈病变的分布差异有统计学意义(χ2=102.749,P<0.05,见表1)。
根据检测HPV的分型结果将784例HPV阳性感染分为3组:①单一高危型HPV感染组,共614例;②多重高危型HPV感染组,共103例;③高危型与低危型HPV混合感染组,共67例。
高危HPV16,HPV56,HPV18这3个HPV亚型位列所有784例HPV感染中前三,在15个单一感染HPV亚型中占31.98%(196/614)。单一HPV16感染的宫颈病变占78.40%(69/88),其中浸润癌占5.68%(5/88);多重高危HPV16感染的宫颈病变79.61%(82/103),其中浸润癌占5.82%(6/103)。单一HPV16感染与多重高危HPV亚型感染(HPV16与其他)相比对宫颈病变的影响差异有统计学意义(P<0.05),与高低危混合HPV感染(HPV16和低危)对宫颈病变的影响相比差异无统计学意义(P>0.05)。
2.2HPV感染与宫颈病变关系
高危HPV感染784例(单一感染、多重感染和混合感染),HPV16感染共193例(24.61%),HPV16检出率最高。
2.2.1HPV单一感染与宫颈病变关系单一感染检出率(由高及低)的亚型:HPV16,HPV56,HPV18,HPV51,HPV52,HPV53,HPV35,HPV31,HPV39,HPV45,HPV66,HPV33,HPV58,HPV68单一高危HPV亚型中宫颈癌8例分别为:5例HPV16,3例HPV18。
表1各亚型高危HPV感染率分布情况例(%)
Table 1The incidence of cervical lesions in different types of HPV infectioncases(%)
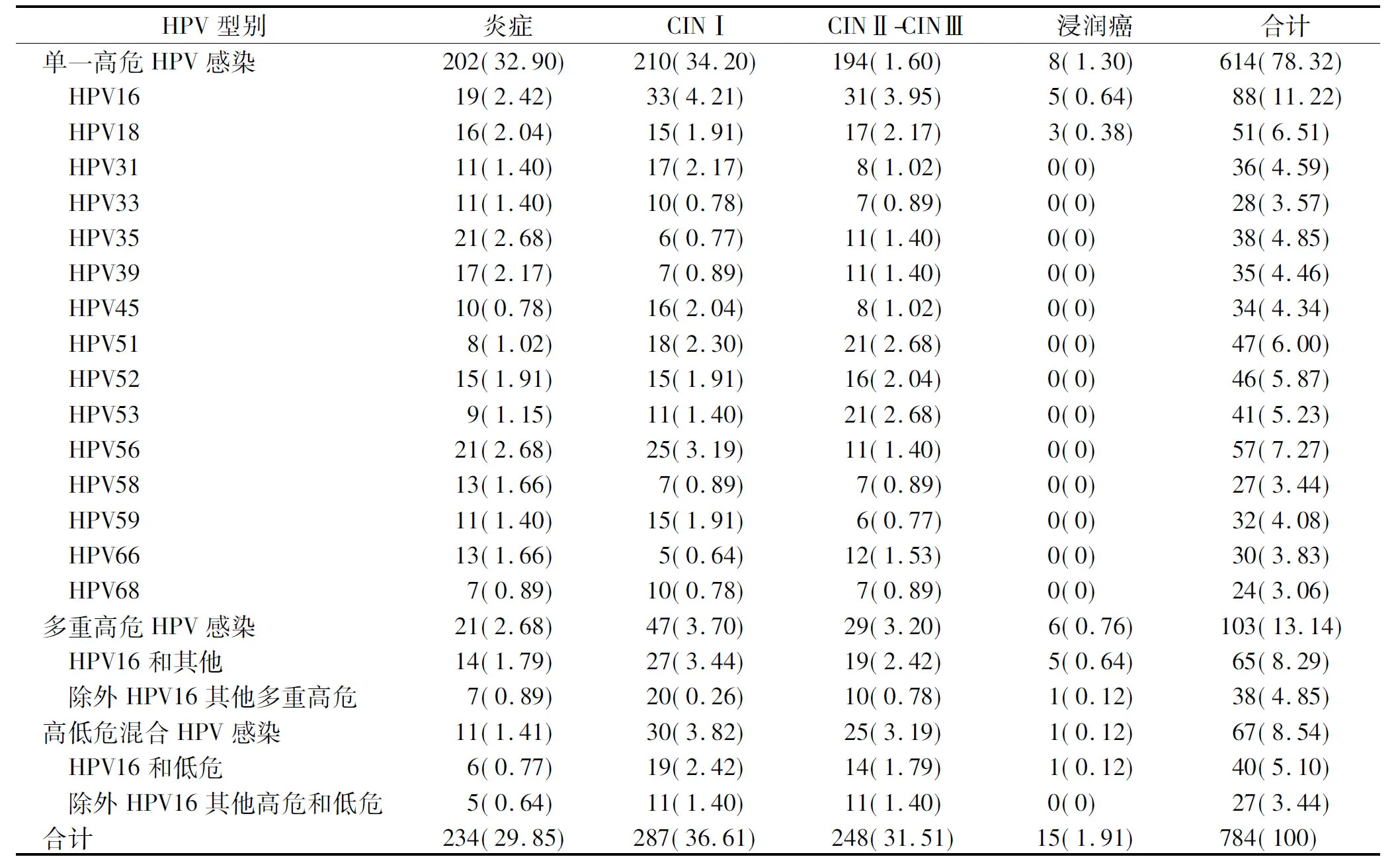
HPV型别炎症CINⅠCINⅡ-CINⅢ浸润癌合计单一高危HPV感染202(32.90)210(34.20)194(1.60) 8(1.30)614(78.32) HPV1619(2.42)33(4.21)31(3.95)5(0.64)88(11.22) HPV1816(2.04)15(1.91)17(2.17)3(0.38)51(6.51) HPV3111(1.40)17(2.17)8(1.02)0(0) 36(4.59) HPV3311(1.40)10(0.78)7(0.89)0(0) 28(3.57) HPV3521(2.68)6(0.77)11(1.40)0(0) 38(4.85) HPV3917(2.17)7(0.89)11(1.40)0(0) 35(4.46) HPV4510(0.78)16(2.04)8(1.02)0(0) 34(4.34) HPV518(1.02)18(2.30)21(2.68)0(0) 47(6.00) HPV5215(1.91)15(1.91)16(2.04)0(0) 46(5.87) HPV539(1.15)11(1.40)21(2.68)0(0) 41(5.23) HPV5621(2.68)25(3.19)11(1.40)0(0) 57(7.27) HPV5813(1.66)7(0.89)7(0.89)0(0) 27(3.44) HPV5911(1.40)15(1.91)6(0.77)0(0) 32(4.08) HPV6613(1.66)5(0.64)12(1.53)0(0) 30(3.83) HPV687(0.89)10(0.78)7(0.89)0(0) 24(3.06)多重高危HPV感染21(2.68)47(3.70)29(3.20)6(0.76)103(13.14) HPV16和其他14(1.79)27(3.44)19(2.42)5(0.64)65(8.29) 除外HPV16其他多重高危7(0.89)20(0.26)10(0.78)1(0.12)38(4.85)高低危混合HPV感染11(1.41)30(3.82)25(3.19)1(0.12)67(8.54) HPV16和低危6(0.77)19(2.42)14(1.79)1(0.12)40(5.10) 除外HPV16其他高危和低危5(0.64)11(1.40)11(1.40)0(0) 27(3.44)合计234(29.85)287(36.61) 248(31.51)15(1.91)784(100)
2.2.2HPV多重感染与宫颈病变关系多重HPV感染170例占21.68%,多重高危亚型HPV感染检出率为13.14%,高低危混合亚型HPV感染检出率为8.54%,HPV16在多重感染中占61.67%;多重高危HPV感染103例,炎症14.07%,CINⅠ45.63%,CINⅡ-Ⅲ28.16%,浸润癌5.83%;高低危混合HPV感染67例,炎症12.64%,CINⅠ44.48%,CINⅡ-Ⅲ24.27%,浸润癌0.97%。多重高危HPV感染率在炎症、CIN级别及浸润癌中差异有统计学意义(P<0.05);高低危混合HPV感染率在炎症、CIN级别及浸润癌中差异无统计学意义(P>0.05)。
多重HPV亚型中宫颈癌7例,其中6例HPV16感染;3例其余型HPV感染。
2.2.3单一高危型HPV感染与非单一高危HPV感染(多重高危HPV及高低危混合HPV)对宫颈病变的影响单一高危HPV亚型感染比较与多重高危HPV亚型感染对宫颈病变影响的差异有统计学意义(χ2=57.628,P<0.05);多重高危HPV亚型感染与高低危混合HPV亚型感染对宫颈病变影响的差异有统计学意义(χ2=9.259,P<0.05);单一高危HPV亚型感染与高低危混合HPV亚型感染对宫颈病变影响的差异无统计学意义(χ2=7.993,P=0.050,见表2)。
表2单一高危型HPV感染与多重高危HPV感染及高低危混合HPV感染对宫颈病变影响的组间比较例(%)
Table 2Incidence of cervical lesions in single high risk-HPV infection,multiple high risk-HPV infection,high and low risk-HPV infection groupscases(%)

组别n炎症CINⅠCINⅡ-Ⅲ浸润癌χ2P①单一高危HPV感染614202(32.90)210(34.20)194(31.60)8(1.30)57.628*0.000*②多重高危HPV感染10321(24.27)47(45.63)29(28.16)6(5.83)9.259△0.026△③高低危混合HPV感染6711(16.42)30(44.48)25(24.27)1(0.97)7.793☆0.050☆
“*”表示①与②相比;“△”表示②与③相比;“☆”表示①与③相比
3讨论
Sandri等[9]发现,HPV基因型与宫颈病变程度明显相关,不同的HPV亚型感染,其致病性存在差异。本研究结果显示高危HPV16,HPV56,HPV18这3个HPV亚型感染,在所有784例HPV感染中位列前三,HPV16感染率最高(12.16%,64/526),其次HPV56感染率为8.80%(57/614)。在784例HPV感染中单一高危感染比例为78.32%,多重感染比例为21.68%,在HPV阳性的不同程度宫颈病变以单一感染为主,这与唐霄等[7]研究相一致;在所有单一高危感染病例中,单一HPV16感染的宫颈病变占78.40%(69/88),其中浸润癌占5.68%(5/88);多重高危HPV16感染的宫颈病变占79.61%(82/103),其中浸润癌占5.82%(6/103)。宫颈高级别病变中以HPV16感染率最高,提示HPVl6感染与宫颈高级别病变密切相关,这与许雪等[10]研究相一致。
有学者[5]认为,HPV多重感染并不增加宫颈癌的发生,HPV感染的型别数与宫颈病变的级别无关。有的学者[6]认为,HPV的多重感染出现持续性感染的危险性更大,而HPV的持续感染是宫颈病变发生的直接原因,认为多重感染易导致宫颈病变。本研究结果与后者观点较为一致。在HPV阳性的宫颈病变中,单一高危感染在CINⅠ和CINⅡ-Ⅲ中占65.80%,宫颈浸润癌1.30%,多重高危HPV感染在CINⅠ和CINⅡ-Ⅲ中占73.79%,宫颈浸润癌5.83%,两者相比对宫颈病变影响差异有统计学意义(P<0.05);单一HPV16感染的宫颈病变占78.40%(浸润癌占5.68%),多重高危HPV16感染的宫颈病变占78.46%(浸润癌占7.69%),单一HPVl6与多重HPV亚型感染(HPV16与其他)对宫颈病变的影响相比差异有统计学意义(P<0.05),这提示多重HPV16感染与单一HPV16感染相比,多重高危感染会增加对宫颈病变的影响。这在一定程度上可说明多重高危HPV感染较单一高危HPV感染可以促进宫颈病变的发展,但具体机制尚待更多深入的研究。
Leesa等[8]研究多重HPV感染与宫颈癌的关系发现,单一HPV感染使宫颈癌的患病风险增加19.9倍,而多重HPV感染则使该风险增加31.8倍。在本研究中单一高危HPV亚型感染与多重高危HPV亚型感染对宫颈病变的影响差异有统计学意义(χ2=57.628,P<0.05);多重高危HPV亚型感染与高低危混合高危HPV亚型感染对宫颈病变的影响差异有统计学意义(χ2=9.259,P<0.05)。本研究中比较高低危混合感染与单纯高危感染对宫颈病变的影响,两者差异无明显统计学意义。可能因为低危HPV亚型多引起生殖道、肛周皮肤和阴道下部的外生殖器湿疣类病变、扁平湿疣类病变和CIN Ⅰ,很少引起高级宫颈病变。
目前多重高危HPV感染对宫颈病变的影响尚无一致性的结论,还应进行长时间、深入、大样本量以及多个地区的探讨研究。另外,对于宫颈多重高危HPV感染的转归、预后以及治疗后的随访筛查等还应做进一步的研究。
参考文献:
[1]Sigstad E,Lie AK,Luostarinen T,etal.A prospective study of the relationship between prediagnostic human papillomavirus seropositivity and HPV DNA in subsequent cervical carcinomas[J].Br J Cancer,2002,87(2):175-180.
[2]Nadarzynskit T,Waller J,Robb KA,etal.Perceived risk of cervical cancer among pre-screening age women(18-24 years):the impact of information about cervical cancer risk factors and the causal role of HPV[J].Sex Transm Infect,2012,19(4):652-675.
[3]Bello BD,Spinillo A,Alberizzi P,etal.Cervical infections by multiple human papillomavirus(HPV) genotypes:prevalence and impact on the risk of precancerous epithelial lesions[J].J Med Virol,2009,81:703-712.
[4]Bosch FX,Lorincz A,Mufloz N,etal.The causal relation between human papillomavirus and cervical cancer[J].J Clin Pathol,2002,55(4):244-265.
[5]Munoz N,Bosch FX,de Sanjose S,etal.Epidemiologic classification of human papillomavirus types associated with cervical cancer[J].N Engl J Med,2003,348(6):518-527.
[6]Ho GY,Bierman R,Beardsley L,etal.Natural history of cervicovaginal papillomavirus infection in young women[J].N Engl J Med,1998,338(7):423-428.
[7]唐霄,杨帆,何英,等,人乳头瘤病毒基因亚型分布及与宫颈病变关系分析[J].实用妇产科杂志,2013,29(4):302-305.
[8]Lee SA,Kang D,Seo SS,etal.Multiple HPV infection in cervical cancer screened by HPV DNA chip[J].Cancer Lett,2003,198(2):187-192.
[9]Sandri M T,Riggio D,Salvatici M,etal.Typing of human papillomavirus in women with cervical lesions:prevalence and distribution of different genotypes[J].J Med Virol,2009,81(2):271-277.
[10]许雪,张杰,武景波,等,宫颈上皮内瘤变与人类乳头瘤病毒不同亚型感染的关系[J].肿瘤,2011,31(4):364-368.
Influence of single and multiple high risk HPV genotype infection on cervical lesion
CHEN Xue*, ZHANG Min, ZHANG Qingxiu, SONG Yinghui
(DepartmentofGynecology,CangzhouCentralHospital,Cangzhou061000,China;*Correspondingauthor,E-mail:chenxuexingji@163.com)
Abstract:ObjectiveTo explore the effects of single and multiple high risk HPV genotype infection on cervical lesion.MethodsA total of 1 302 outpatients with atypical squamous cell were performed colposcopy and HPV genotype in Department of Gynecology in Cangzhou Central Hospital from January 2012 to October 2014. There were totally 784 cases of HPV infection, including 234 cases of chronic cervicitis,287 cases of CIN I, 248 cases of CIN Ⅱ-Ⅲ, and 15 cases of invasive cervical cancer. The HPV infection patients were divided into three groups: single high risk HPV infection, multiple high risk-HPV infection, high and low risk-HPV infection. The difference of influence on cervical lesion was compared between three groups.ResultsThe rate of HPV infection was 60.21%(784/1 302), the rate of single high risk-HPV infection was 78.32%(614/784), the rate of multiple high risk-HPV infection was 13.14%(103/784), and the rate of high and low risk-HPV infection was 8.54%(67/784). In all infection cases,HPVl6 was the highest(24.61%,193/784).The top three of HPV infection was HPV16,HPV56, and HPV18. The single high risk-HPV and multiple HPV(multiple high risk-HPV and high and low risk-HPVinfection) had significantly different effect on cervical lesion(χ2=102.749,P<0.05). There was significant difference in the incidence of cervical lesions between single high risk-HPV infection and multiple high risk-HPV infection(χ2=57.628,P<0.05), between high and low risk-HPV infection and multiple high risk-HPV infection groups(χ2=9.259,P<0.05), but not between single high risk-HPV infection and high and low risk-HPV infection groups(χ2=7.993,P=0.050).ConclusionCompared with single high risk-HPV infection, the multiple high risk-HPV infection may induce more high grade cervical lesions.Key words:human papillomavirus;cervical intraepithelial neoplasia;cervical lesions
[收稿日期:2015-11-09]
作者简介:陈雪,女,1973-11生,硕士,主治医师,E-mail:chenxuexingji@163.com.
中图分类号:R711.74
文献标志码:A
文章编号:1007-6611(2016)02-0157-04
DOI:10.13753/j.issn.1007-6611.2016.02.013

