第三脑室脑膜瘤1例并文献复习
葛信波,杨群福,王风聚,刘振波,孔世奇,张涛,梁超
第三脑室脑膜瘤1例并文献复习
葛信波,杨群福,王风聚,刘振波,孔世奇,张涛,梁超
脑膜瘤;第三脑室;治疗
脑膜瘤占全部颅内肿瘤的13.4%,仅次于胶质瘤,居第2位。脑膜瘤可以发生在任何含有蛛网膜成份的地方[1]。脑膜瘤多好发于矢状窦旁、鞍区、颅底等位置,原发性脑室脑膜瘤少见,其发生率占颅内脑膜瘤的0.5%~3%[2]。脑室内脑膜瘤多发生于侧脑室三角区,起源于脑室脉络丛组织。第三脑室脑膜瘤非常少见。现报道1例第三脑室脑膜瘤病例,并结合文献进行讨论。
1 临床资料
患者,女,23岁,因“间断头痛、头晕伴恶心呕吐3月”于2015年5月入院。患者症状进行性加重,头痛、头晕持续时间延长、症状加重,伴恶心呕吐,呕吐为喷射性,查体无明显阳性体征。头部CT提示第三脑室前部略高密度占位病变,边界清楚,病变周围散在钙化。头颅MRI提示鞍上至第三脑室区团块等T1、等T2信号,略呈分叶状(最大径3.6 cm),增强均匀强化,幕上脑室扩张变形,中线轻度左偏,脑干受压(图1~2)。入院后诊断为第三脑室占位,颅咽管瘤可能,脑膜瘤可能;梗阻性脑积水。全麻下行右额颞开颅额外侧入路第三脑室占位肿瘤全切除术,术中发现肿瘤占据第一间隙,向上充满第三脑室,将视交叉向前方推挤,肿瘤边界清楚,色黄白,质韧,血供中等;术中病理回报是脑膜瘤,肿瘤起源于第三脑室脉络丛。术后病理证实脑膜瘤(WHO II级)(图3)。术后患者状态平稳,术后出现躁狂及下丘脑损伤症状(包括中枢性高热及电解质紊乱),均恢复正常。出院复查头MRI提示脑室正常,第三脑室占位消失(图4)。
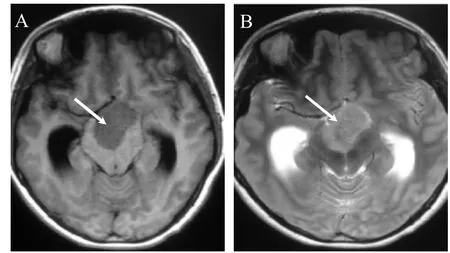
图1 患者头MRI提示第三脑室前部等T1等T2信号,呈分叶状,幕上脑室扩张,脑干受压
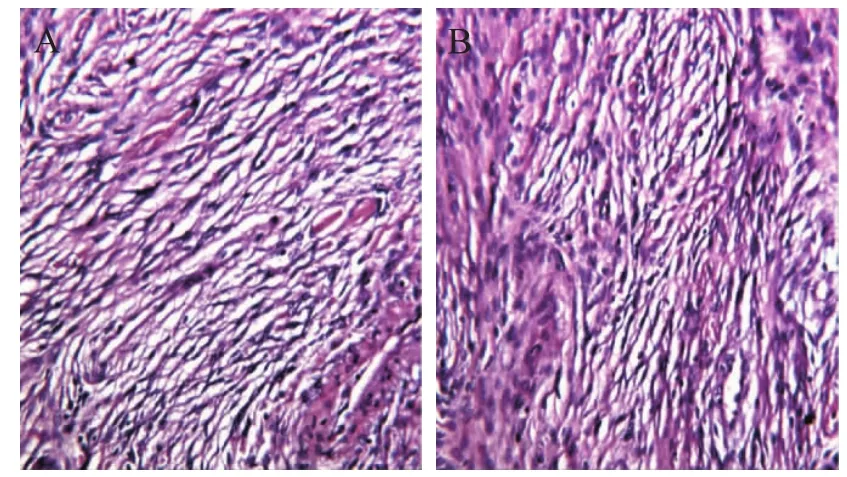
图3 患者术后病理证实纤维型脑膜瘤(WHO II级),显示梭形细胞在肿瘤基质内平行或交叉排列,基质内富含胶原纤维(HE染色,×200)
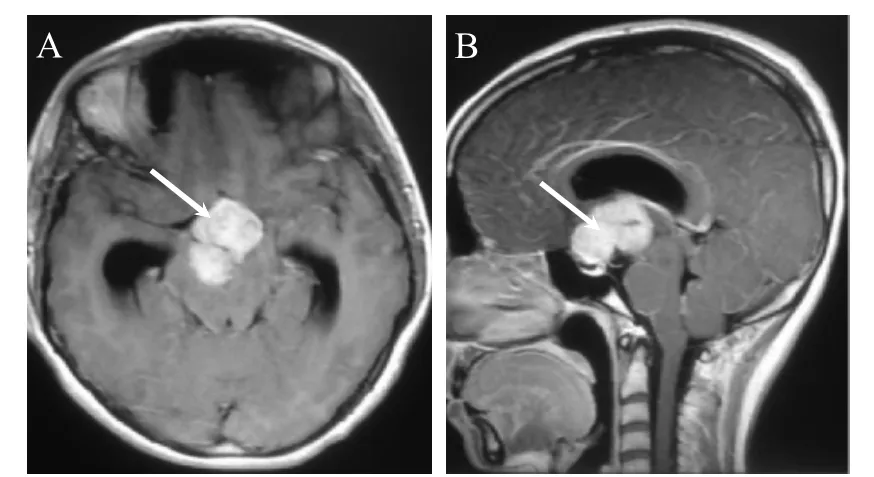
图2 患者头MRI增强提示第三脑室前部肿瘤均匀增强
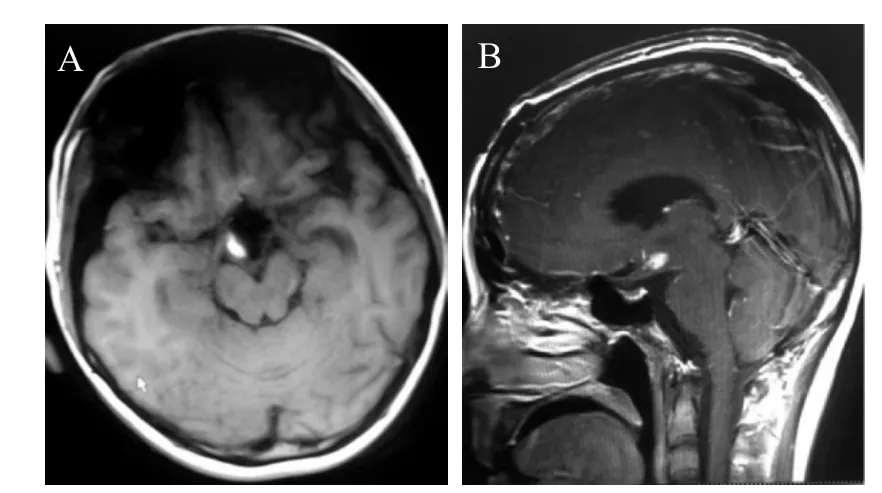
图4 患者术后头MRI提示第三脑室前部肿瘤消失,脑室恢复正常
2 讨论
原发于脑室内的脑膜瘤相对少见,起源于第三脑室的脑膜瘤更为罕见,文献多为病例报道,缺乏大规模数据的调查研究[3]。漆松涛等[2]报道了3例第三脑室脑膜瘤,周大彪等[4]报道了9例脑膜瘤,发生于第三脑室前部的脑膜瘤相对第三脑室后部起源的脑膜瘤年龄偏小,无明显的性别差异[5]。
Markwalder等[6]提出,第三脑室脑膜瘤依据其肿瘤的起源分为第三脑室前部脑膜瘤和后部脑膜瘤;前部脑膜瘤起源于中间帆脉络组织、脉络丛的蛛网膜,由于位置毗邻垂体及下丘脑,多出现内分泌功能障碍,还伴有智力发育低下或短期记忆丧失;后部脑膜瘤起源于松果体内结缔组织[7],脑膜瘤靠近松果体,多表现为松果体区占位引起的梗阻性脑积水、小脑及脑干受压症状[8]。本例患者脑膜瘤位于第三脑室前部,术中病理可见肿瘤起源于第三脑室前部的脉络膜。
第三脑室脑膜瘤的影像学检查以CT和MRI最有诊断价值,CT平扫肿瘤呈等或略高密度,偶有局灶性钙化影,不易与颅咽管瘤相鉴别;MRI表现为等或略长T1信号,略短T2或等信号,增强多表现为均匀性增强,与典型脑膜瘤不同的是没有“脑膜尾征”。
近年来,显微神经外科发展迅猛,随着术中导航技术的广泛应用,第三脑室脑膜瘤基本达到全切除,术后死亡率和病残率已明显下降,手术入路则依据肿瘤位置而定[9],手术入路较为成熟和规范,手术的目的在于在不加重神经功能障碍的前提下,尽量切除肿瘤,迅速解决对周围结构的受压,打通脑脊液循环通路,降低颅内压[10]。由于第三脑室脑膜瘤常导致梗阻性脑积水,能否妥善处理好术前及术后脑积水是直接影响患者治疗效果的重要因素之一[11]。第三脑室前部的脑膜瘤手术入路包括经额叶皮质造瘘-侧脑室入路、额颞开路额外侧入路、经纵裂-胼胝体-穹窿间入路和经室间孔-脉络裂下入路;第三脑室后部脑膜瘤的手术入路包括poppen入路、幕下-小脑上入路、半球间裂-胼胝体后部入路等[12];单纯位于第三脑室前部的脑膜瘤采用经纵裂-胼胝体-穹窿间入路较为合适。本例患者脑膜瘤起源于第三脑室前部脉络膜,占据第三脑室的前部,向前下方生长,位于视交叉下方及第一间隙,挤压视交叉偏离正常解剖。如果本例患者采用纵裂-胼胝体-穹窿间入路,第三脑室前部肿瘤可以很好的切除,但是视交叉下方和第一间隙的肿瘤切除困难。本例患者采用经右额颞开颅额外侧入路切除肿瘤,具有肿瘤暴露容易、手术路径短、术中采用分块切除肿瘤缓慢减压的同时又可以逐渐扩大空间而便于保护正常解剖结构的优点,但是第三脑室前部的肿瘤切除时难度相对较大,需要将患者头部略后仰,适当旋转,调整显微镜角度,切除过程中应当加强对垂体柄、下丘脑的保护,防止副损伤。第三脑室脑膜瘤的手术难点在于处理肿瘤与脑室内深部引流静脉结构的粘连,一旦肿瘤与深静脉粘连严重,难以完整切除,可残留一小块肿瘤,如果残留的肿瘤处于室间孔或中脑导水管,难以切除时,不必勉强切除,需要留置脑室外引流、脑室-腹腔分流来缓解脑积水症状。在第三脑室前部脑膜瘤采用经胼胝体入路时,可将透明隔打通,双侧侧脑室打通,术后如出现脑积水,行一侧脑室-腹腔分流即可。对于术前伴有严重脑积水压迫脑干者可先行脑室外引流、脑室-腹腔分流等改善颅内压增高,待颅内病情平稳后再择期手术治疗。除了上述经典脑脊液引流方式外,对于第三脑室后部的肿瘤,终板无明显受压移位时,采用内镜下第三脑室造瘘术是不错的选择。
总之,随着显微神经外科技术的发展,第三脑室脑膜瘤的全切除术不是难题,应结合患者自身情况及肿瘤位置、性质,采用相应的手术入路;患者术后多有神志障碍、中枢性高热、电解质紊乱等一过性并发症,应加强临床管理;预后较好。
[1]王忠诚.神经外科学[M].武汉:湖北科技出版社,2005:587-600.
[2]漆松涛,张喜安,彭玉平,等.三脑室脑膜瘤 [J].中华神经外科杂志, 2006,22:214-216.
[3] Messing-JüngerAM,RiemenschneiderMJ,ReifenbergerG.A 21-year-old female with a third ventricular tumor[J].Brain Pathol,2006,16: 87-88.
[4]周大彪,马振宇,张玉琪,等.第三脑室脑膜瘤(九例报告及文献回顾)[J].中华神经外科杂志,2007,23:279-281.
[5]Huang PP,Doyle WK,Abbott IR.Atypical meningioma of the third ventricle in a 6-year-old boy[J].Neurosurgery,1993,33:312-316.
[6]Markwalder TM,Seiler RW,Markwalder RV,et al.Meningioma of the anterior part of the third ventricle in a child[J].Surg Neurol,1979,12: 29-32.
[7]Podrigues EA,Lawson AH.Meningioma of the third ventricle[J].Postgrad Med J,1982,58:498-500.
[8]Konovalov AN,Spallone A,Pitzkhelauri DI.Meningioma of the pineal region:a surgical series of 10 case[J].J Neurosurg,1996,85:586-590.
[9]Han MS,Moon KS,Lee KH,et al.Cavernous hemangioma of the third ventricle:a case report and review of the literature[J].World J Surg Oncol, 2014,12:237.
[10]Lavyne MH,Patterson RH.Subchoroidal trans-velum interpositum approach to mid-third ventricular tumors[J].Neurosurgery,1983,12:86-94.
[11]马振宇,张玉琪.经胼胝体-穹隆间入路切除儿童第三脑室肿瘤[J].中华神经外科杂志,2000,16:207-209.
[12]史玉泉,刘承基.神经外科手术图解 [M].南京:江苏科学技术出版社,1996:68-99.
[13]姚兴军,王岳华,侯文仲,等.重型颅脑损伤后正常压力脑积水42例诊治体会[J].神经损伤与功能重建,2015,10:259-260.
(本文编辑:唐颖馨)
R741;R739.41
A DOI 10.16780/j.cnki.sjssgncj.2016.02.034
河北省邢台市人民医院河北邢台054001
2015-07-15
葛信波haoxinren5@126. com

