急性ST段抬高型心肌梗死患者入院早期中性粒细胞/淋巴细胞比值与院内主要不良心血管事件的相关性
贺威,范继红,靳志涛,丁力平,卢鑫,王承竹,胡桃红
急性ST段抬高型心肌梗死患者入院早期中性粒细胞/淋巴细胞比值与院内主要不良心血管事件的相关性
贺威,范继红,靳志涛,丁力平,卢鑫,王承竹,胡桃红
摘要
关键词心肌梗死;院内不良心血管事件;中性粒细胞/淋巴细胞比值
作者单位:100088北京市,中国人民解放军第二炮兵总医院 心血管内科(贺威、靳志涛、丁力平、卢鑫、王承竹、胡桃红);山西医科大学第二临床医学院 心内科(范继红)
Relationship Between the Ratio of Neutrophil/Lymphocyte and In-hospital Major Adverse Cardiac Events in Patients With Acute ST-elevation Myocardial Infarction at the Early Admission
HE Wei, FAN Ji-hong, JIN Zhi-tao, DING Li-ping, LU Xin, WANG Cheng-zhu, HU Tao-hong.
Department of Cardiology, General Hospital of the Second Artillery, Beijing (100088), China
Corresponding Author: HU Tao-hong, Email: hutaohong2010@163.com
Abstract
Objective: To explore the relationship between the ratio of neutrophil/lymphocyte (NLR) and in-hospital major adverse cardiac events (MACE) in patients with acute ST-elevation myocardial infarction (STEMI) at early admission.
Methods: A total of 420 acute STEMI patients admitted and received primary PCI in our hospital from 2010-01 to 2014-12 were retrospectively studied. The patients were divided into 2 groups: In-hospital MACE group, n=47 and Normal discharged group, n=373. Uni- and multivariate analyses were conducted to assess whether high NLR is the independent predictor for in-hospital MACE occurrence.
Results: Univariate regression analysis indicated that the occurrence rate of in-hospital MACE in high NLR patients were higher than those in low NLR patients (OR=3.19, 95% CI 1.55-2.65, P=0.012). Multivariate regression analysis showed that high NLR was the independent risk factor for in-hospital MACE occurrence in STEMI patients (OR=3.05, 95% CI 1.59-10.54, P=0.015).
Conclusion: High NLR is the independent risk factor for in-hospital MACE occurrence in STEMI patients at the early admission.
Key words Myocardial infarction; Major adverse cardiac events; Neutrophil/lymphocyte
(Chinese Circulation Journal, 2016,31:36.)
急性心肌梗死(AMI)是一类严重威胁人类生命的危重症,急性ST段抬高型心肌梗死(STEMI)是指冠状动脉1支或多支完全闭塞、供血中断导致心肌细胞缺血、坏死。既往文献报道,STEMI 5年死亡率在19%左右,但是其中32%的死亡发生在院内,影响其院内死亡的危险因素较多,包括病变部位、病变严重程度、Killip分级等一系列因素[1-3]。中性粒细胞/淋巴细胞比值(NLR)是新近被提出的白细胞分型中的重要亚型,多项研究表明NLR是一个潜在的且能够预测心血管事件的生物标志物,它和冠状动脉病变严重程度以及经皮冠状动脉介入治疗(PCI)术后慢血流相关[4,5]。除此以外,相关研究显示NLR可以预测STEMI患者院内和3年死亡率,并与心肌梗死面积相关[6-8]。但鉴于STEMI院内主要不良心血管事件(MACE)影响因素较多,关于NLR与STEMI院内MACE的相关性存在争议,本研究旨在探索NLR与STEMI患者院内MACE的相关性,为STEMI高危患者提供新的早期预测指标。
1 资料与方法
回顾分析2010-01至2014-12在解放军第二炮兵总医院心内科住院并行急诊PCI且资料完整的STEMI患者420例,其中男性270例,女性150例,平均年龄(63.13±12.14)岁。将420例患者分为发生院内MACE组(n=47,其中急性左心衰竭13例、心肌再梗死6例、恶性心律失常21例、心原性休克7例,死亡6例)和正常出院组(n=373)。入选标准均为症状出现12 h内伴2个相邻导联ST段持续性抬高或新出现的束支传导阻滞的心肌梗死患者。排除标准:伴有活动性感染、慢性炎症性疾病;肝、肾功能衰竭;恶性肿瘤;自身免疫性疾病;研究资料不完整。选取患者入院时第一次血常规检查结果,并计算NLR。
统计学方法:数据分析采用SPSS17.0处理。符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用方差分析。计数资料用百分比表示,采用χ2检验。将各变量先进行单因素Logistic回归分析,将P<0.15的变量纳入多因素Logistic回归分析,P<0.05表示差异有统计学意义。
2 结果
两组患者一般临床资料见表1:发生院内MACE组患者血红蛋白、白细胞、中性粒细胞数目、NLR等明显高于正常出院组(P<0.05),淋巴细胞数目等明显低于正常出院组(P<0.05);发生院内MACE组患者入院时心、肾功能较正常出院组差(P<0.05)。
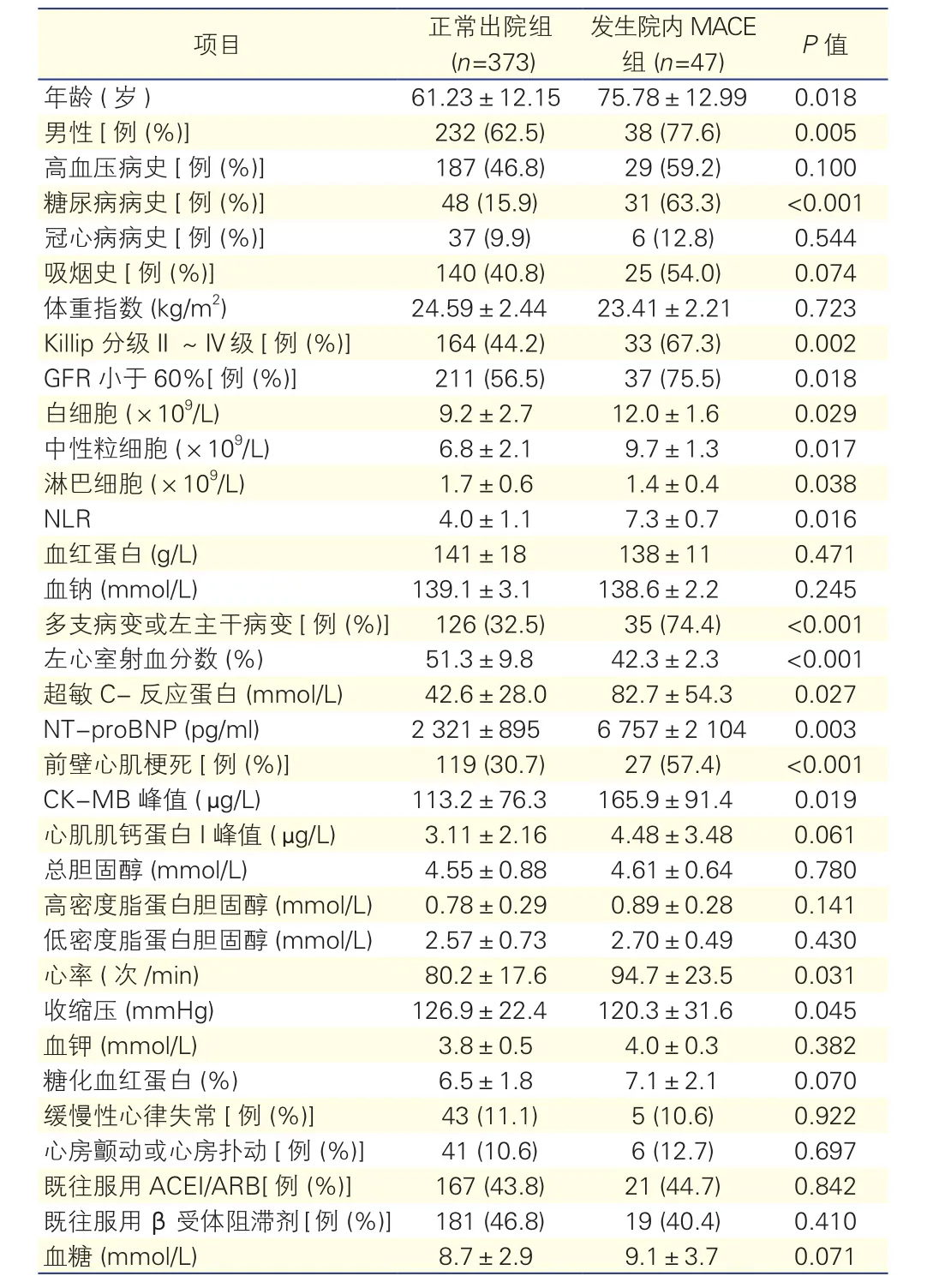
表1 两组患者临床资料比较(?±s)
Logistic回归分析(表2):单因素分析提示,高NLR患者院内MACE发生率明显高于低NLR患者(比值比=3.19,95%可信区间:1.55~6.55,P=0.012)。多因素分析提示,高NLR是STEMI患者发生院内MACE的独立危险因素(比值比=3.05,95%可信区间:1.59~10.54,P=0.015),其他的独立预测因素包括年龄偏高、糖尿病病史、Killip分级Ⅱ~Ⅳ级、GFR小于60%、多支病变或左主干病变、左心室射血分数低、CK-MB峰值和收缩压异常(P均<0.05)。
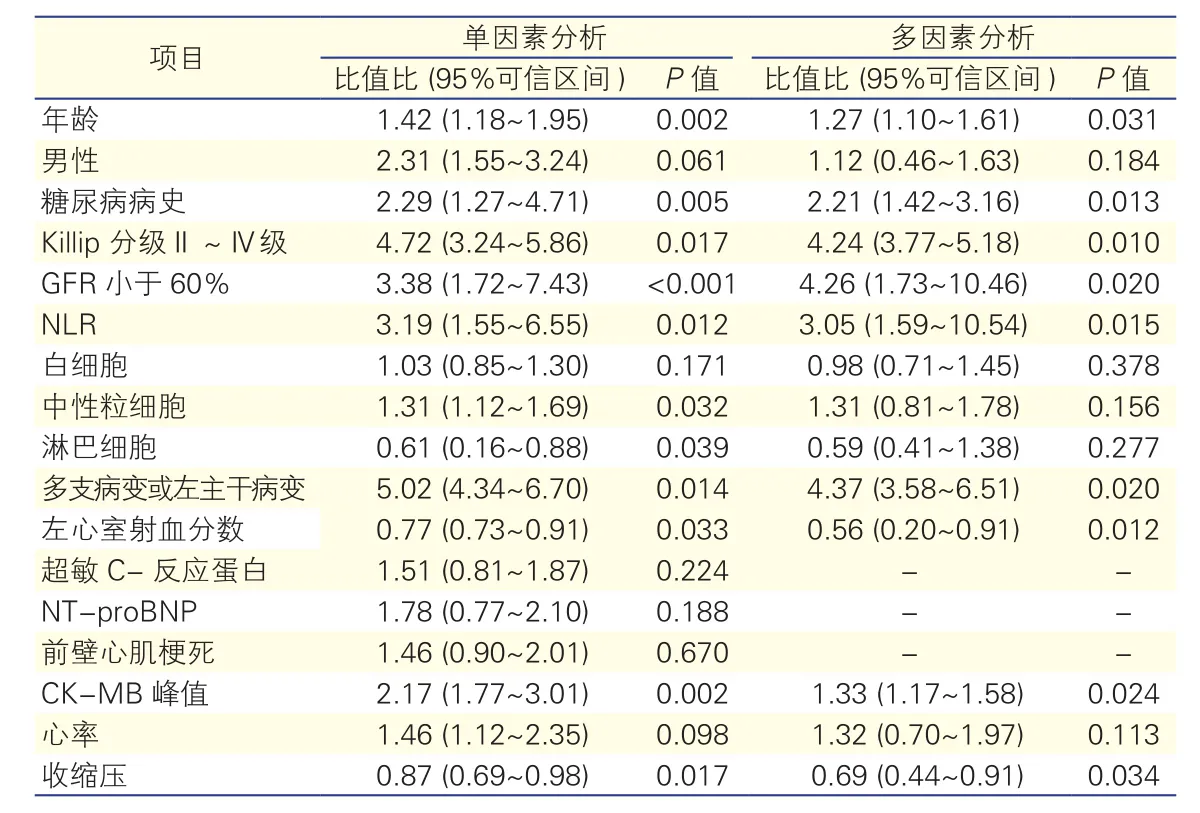
表2 影响STEMI患者院内MACE的单因素和多因素Logistic回归分析结果
3 讨论
炎症反应在动脉粥样硬化发生发展以及作为心血管危险分层是目前的研究热点[9,10]。AMI时坏死心肌和受损基质会产生损伤相关分子,激活补体、toll样受体/白细胞介素-1信号通路,触发急性炎症反应[11]。炎症反应是机体的防御系统,AMI时炎症反应识别危险信号用来修复心脏,但是过量的炎症反应会导致左心室重塑向不利的方向发展甚至导致心力衰竭。中性粒细胞激活后会释放包括髓过氧化物酶在内的一系列蛋白水解酶[12],这些酶会导致组织损伤。AMI时机体处于应激状态,血皮质醇水平增高[13],已有研究发现增高的皮质醇会诱发细胞凋亡,进而会导致淋巴细胞减少,CD4+/CD8+T淋巴细胞比值倒置[14]。Arruda-Olson等[15]和Men等[16]研究发现中性粒细胞数目与心肌梗死后心力衰竭和远期死亡率密切相关。而有研究发现淋巴细胞数量相对减少和不良的临床结局相关[17-19]。NLR反映了血液中中性粒细胞细胞的平衡点[17],Horne等[20]认为NLR是心肌梗死危险分层的最强有力的炎性预测指标,Arbel等[21]研究显示STEMI患者中其入院时NLR越高,左心室射血分数越低,且远期死亡率就越高。He等[22]发现在中国人群中NLR 能够预测STEMI远期MACE和死亡率。
本研究通过对420例STEMI患者外周血中性粒细胞、淋巴细胞、NLR等指标统计发现,NLR增高是STEMI患者院内MACE的独立预测因素,且高NLR的STEMI患者发生院内MACE的风险明显高于低NLR患者。与本研究相似,Nunez等[23]纳入了470名STEMI患者,通过分析发现处于高四分位间距的NLR与入院期间死亡率以及更差的心功能分级、左心室射血分数等MACE相关。
对于急性冠状动脉综合征患者,高水平NLR与更严重的冠状动脉病变程度以及更差的Syntax评分相关[4, 5],它独立于其他诸如糖尿病、年龄和左心室射血分数等预测指标[24],同时在稳定性心绞痛患者中,NLR也和其冠状动脉病变程度相关[25]。一项纳入21项临床研究超过34 000例患者的荟萃分析显示,对于急性冠状动脉综合征患者,不管接受PCI或冠状动脉旁路移植术,其入院NLR均可以预测其MACE[26]。这些均提示NLR在预测冠状动脉粥样硬化发生发展中扮演着重要角色。
外周血白细胞计数通常是入院患者第一项血液血检查,同时与特异性炎症因子或其他标记物不同,它又是临床最常用最经济的检查之一,在基层医院均已开展,且结果稳定,易于观察。
本研究存在的局限性:本研究不是标准的随机对照试验,存在选择偏倚。本研究为小样本、单中心分析,尚需更大样本量、多中心的试验进一步去证实NLR预测STEMI院内MACE的价值。有关NLR与院内MACE的亚组分析需要进一步探索。
参考文献
[1] 张新梅, 胡允兆, 陈样新, 等. 急性心肌梗死住院死亡危险因素分析. 广东医学杂志, 2013, 34: 260-263.
[2] 王靖, 楚建民, 郭琦, 等. 心肌梗死急性期合并恶性室性心律失常患者的院内死亡危险因素资料分析. 中国循环杂志, 2014, 29: 420-424.
[3] 孙慎杰, 吴小鹏, 宋恒良, 等. 血浆和肽素对ST 段抬高型急性心肌梗死患者住院期间发生主要不良心脏事件的评估价值. 中国循环杂志, 2015, 30: 13-17.
[4] Arbel Y, Shacham Y, Ziv-Baran T, et al. Higher neutrophil/lymphocyte ratio is related to lower ejection fraction and higher long-term allcause mortality in ST-elevation myocardial infarction patients. Can J Cardiol, 2014, 30: 1177-1182.
[5] 汪小丁, 张光宇, 朱红玲, 等. 高敏C反应蛋白和中性粒细胞及淋巴细胞比值与急性冠状动脉综合征的相关性研究. 中华老年心血管病研究, 2014, 07: 698-701.
[6] Kaya MG, Akpek M, Lam YY, et al. Prognostic value of neutrophil/ lymphocyte ratio in patients with ST-elevated myocardial infarction undergoing primary coronary intervention: a prospective, multicenterstudy. Int J Cardiol, 2013, 168: 1154-1159.
[7] Chia S, Nagurney JT, Brown DF, et al. Association of leukocyte andneutrophil counts with infarct size, left ventricular function and out-comes after percutaneous coronary intervention for ST-elevation myocardial infarction. Am J Cardiol, 2009, 103: 333-337.
[8] Tamhane UU, Aneja S, Montgomery D, et al. Association between admissionneutrophil to lymphocyte ratio and outcomes in patients with acute coronary syndrome. Am J Cardiol, 2008, 102: 653-657.
[9] Libby P, Ridker PM. Inflammation and atherothrombosis from population biology and bench research to clinical practice. J Am Coll Cardiol, 2006, 48: A33-46.
[10] Ridker PM, Danielson E, Fonseca FA, et al. Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein. N Engl J Med, 2008, 359: 2195-207.
[11] Lu F, Xiao L, Moore XL, et al. Systemic inflammatory response following acute myocardial infarction. J Geriatr Cardiol, 2015, 12: 305-312.
[12] Baldus S, Heeschen C, Meinertz T, et al. Myeloperoxidase serum levels predict risk in patients with acute coronary syndromes. Circulation, 2003, 108: 1440-1445.
[13] Nelson DH, Sandberg AA, Palmer JG, et al. Blood levels of 17-hydroxycorticosteroids following the administration of adrenal steroids and their relation to levels of circulating leukocytes. J Clin Invest, 1952, 31: 843-849.
[14] Blum A, Sclarovsky S, Rehavia E, et al. Levels of T-lymphocyte subpopulations, interleukin-1 beta, and soluble interleukin-2 receptor in acute myocardial infarction. Am Heart J, 1994, 127: 1226-1230.
[15] Arruda-Olson AM, Reeder GS, Bell MR, et al. Neutrophilia predicts death and heart failure after myocardial infarction: a community-based study. Circ Cardiovasc Qual Outcomes, 2009, 2: 656-662.
[16] Men M, Zhang L, Bi T, et al. Prognostic Value of the percentage of neutrophils on admission in patients with ST-elevated myocardial infarction undergoing primary percutaneous coronary intervention. Arch Med Res, 2015, 5: 274-279.
[17] Kalay N, Dogdu O, Koc F, et al. Hematologic parameters and angiographicprogression ofcoronaryatherosclerosis. Angiol, 2012, 63: 213-217.
[18] Blum A, Sclarovsky S, Rehavia E, et al. Levelsof T-lymphocyte subpopulations, interleukin-1 beta, andsoluble interleukin-2 receptor in acute myocardialinfarction. Am Heart J, 1994, 127: 1226-1230.
[19] Onsrud M, Thorsby E. Influence of in vivohydrocortisone on some human blood lymphocyte subpopulations. I. Effect on natural killer cell activity. Scand J Immunol, 1981, 13: 573-579.
[20] Horne BD, Anderson JL, John JM, et al. Which white blood cell subtypes predict increased cardiovascular risk? J Am Coll Cardiol, 2005, 45: 1638-1643.
[21] Arbel Y, Shacham Y, Ziv-Baran T, et al. Higher neutrophil/lymphocyte ratio is related to lower ejection fraction and higher long-term allcause mortality in ST-elevation myocardial infarction patients. Can J Cardiol, 2014, 30: 1177-1182.
[22] He J, Li J, Wang Y, et al. Neutrophil-to-lymphocyte ratio (NLR) predicts mortality and adverse-outcomes after ST-segment elevation myocardial infarction in Chinese people. Int J Clin Exp Pathol, 2014, 7: 4045-4056.
[23] Nunez J, Nunez E, Bodi V, et al. Usefulness of theneutrophil to lymphocyte ratio in predicting longterm mortality in ST segment elevation myocardial infarction. Am J Cardiol, 2008, 101: 747-752.
[24] 金露萍, 黄淑田, 尹慧娟, 等.中性粒细胞/淋巴细胞与急性冠状动脉综合征及其预后的关系.中华临床医师杂志, 2012, 6: 56-58.
[25] 王卓, 林忠伟, 王连唐, 等. 炎性细胞在冠状动脉粥样硬化性心脏病中的作用及临床意义. 国际内科学杂志, 2009, 36: 249-252.
[26] Guasti L, Dentali F, Castiglioni L, et al. Neutrophils and clinical outcomes in patients with acute coronary syndromes and/or cardiac revascularisation. Thromb Haemost, 2011, 10: 591-599.
(编辑:王宝茹)
冠心病研究
收稿日期:(2015-08-04)
中图分类号:R54
文献标识码:A
文章编号:1000-3614(2016)01-0036-04
doi:10.3969/j.issn.1000-3614.2016.01.008
作者简介:贺威 硕士研究生 主要从事冠心病研究 Email:14916765@qq.com 通讯作者:胡桃红 Email:hutaohong2010@163.com
目的:探讨急性ST段抬高型心肌梗死(STEMI)患者入院早期中性粒细胞/淋巴细胞比值(NLR)与院内主要不良心血管事件(MACE)的相关性。
方法:回顾分析2010-01至2014-12我院接受急诊经皮冠状动脉介入治疗(PCI)的STEMI患者420例,分为发生院内MACE组(n=47)和正常出院组(n=273)。应用单因素及多因素Logistic回归分析评价NLR是否可以作为STEMI患者发生院内MACE的独立危险因素。
结果:单因素Logistic回归分析提示:高NLR患者院内MACE发生率明显高于低NLR患者(比值比=3.19,95%可信区间:1.55~2.65,P=0.012)。多因素Logistic回归分析提示:高NLR是STEMI患者发生院内MACE的独立危险因素(比值比=3.05,95%可信区间:1.59~10.54,P=0.015)。
结论:入院早期高NLR与STEMI患者发生院内MACE相关,是STEMI患者发生院内MACE的独立危险因素。

