血尿酸水平与2型糖尿病患者微血管病变发生的关系
商书霞,宋光耀,张俊霞,刘海深,郭妍,郭洪涛
(1冀中能源峰峰集团有限公司总医院,河北邯郸 056200;2河北省人民医院)
血尿酸水平与2型糖尿病患者微血管病变发生的关系
商书霞1,宋光耀2,张俊霞1,刘海深1,郭妍1,郭洪涛1
(1冀中能源峰峰集团有限公司总医院,河北邯郸 056200;2河北省人民医院)
摘要:目的探讨血尿酸水平与2型糖尿病(T2DM)患者微血管病变发生的关系。方法 选取431例T2DM患者,血尿酸中位水平323 μmol/L,根据血尿酸四分位数将受试者分为四组,Q1组108例,血尿酸≤252 μmol/L;Q2组108例,血尿酸253~323 μmol/L;Q3组107例,血尿酸324~430 μmol/L;Q4组108例,血尿酸≥431 μmol/L。比较四组糖尿病视网膜病变(DR)、糖尿病肾病(DN)发病率,血尿酸与微血管病变发生的关系采用Logistic回归分析。结果Q1、Q2、Q3、Q4组DN的发病率分别为14.8%、14.8%、21.6%、36.1%;DR的发病率分别为18.5%、27.8%、38.4%、45.4%。与Q1组相比,Q3组、Q4组DN、DR发病率均显著升高(P均<0.05)。在调整病程、BMI、血压、空腹血糖、糖化血红蛋白、总胆固醇、甘油三酯、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇、血肌酐、血尿素氮、谷氨酰转肽酶、载脂蛋白A1、载脂蛋白B后,Q3、Q4组DN发病率的OR和95%CI分别为2.45(1.04~5.79)、2.70(1.12~6.53),DR发病率的OR和95%CI分别为2.81(1.33~5.94)、3.73(1.59~8.72),P均<0.05。结论 随着血尿酸水平升高,T2DM患者微血管病变的发生率增加;血尿酸水平与T2DM患者微血管病变的发生有关。
关键词:2型糖尿病;血尿酸;微血管病变
尿酸为体内嘌呤分解代谢终产物,主要由黄嘌呤和次黄嘌呤在黄嘌呤氧化酶催化下生成[1]。饮食习惯、生活方式的改变均可引起嘌呤合成量、食入量和尿酸排出量间平衡紊乱,引起血尿酸升高,导致代谢障碍性疾病的发生。糖尿病是一组由遗传和环境因素共同作用所致的代谢性疾病,长期高血糖会导致眼、肾、神经和心血管等多脏器的损害、功能不全或衰竭。Lee等[2]对749例2型糖尿病(T2DM)患者进行为期3年的前瞻性研究发现,T2DM患者糖尿病视网膜病变(DR)、糖尿病肾病(DN)发病率及严重程度均随着血尿酸浓度升高而增加。2013年9月~2014年7月,我们检测了431例T2DM患者血尿酸水平,探讨血尿酸水平与T2DM患者微血管病变发生的关系。
1资料与方法
1.1临床资料T2DM患者431例,男238例、女193例,年龄41~83(63.48±11.26)岁;病程1~25(10.52±7.67)年。均符合WHO(1999年)制定的糖尿病诊断标准。微血管病变中DN 104例(24%),均符合DN诊断标准:有糖尿病病史,已合并DR,有肾功能损害的客观证据,尿微量白蛋白排泄率≥30 mg/24 h为微量蛋白尿期,≥300 mg/24 h为显性蛋白尿期,和(或)肾小球排泄率<80%,和(或)血肌酐≥133 μmol/L,排除其他疾病引起的肾功能受损。DR 140例(32%),均符合DR诊断标准:主要依据眼底检查,部分患者同时行眼底血管荧光造影检查。研究对象均排除1型糖尿病、糖尿病急性并发症、感染性疾病、严重肝肾疾病。
1.2研究方法收集研究对象的一般资料,包括身高、体质量、体质量指数(BMI)、年龄、病程、血压、降血糖药物及他汀类药物应用情况。被测患者均禁食8~10 h,次日清晨空腹采集肘静脉血,分别测定空腹血糖(FPG)、餐后2小时血糖(2 h PG)、糖化血红蛋白(HbA1c)、总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、血尿酸(SUA)、血肌酐(Cr)、血尿素氮(BUN)、谷丙转氨酶(ALT)、谷草转氨酶(AST)、谷氨酰转肽酶(γ-GT)、载脂蛋白A1(ApoA1)、载脂蛋白B(ApoB)。主要仪器分别为Hitachi7600型全自动生化分析仪(日本日立公司)、CENTRA CL3-R低温离心机(Thermo公司)、全自动酶标仪(芬兰雷勃公司)。所有研究对象血尿酸中位水平为323 μmol/L,根据血尿酸四分位数将受试者分为四组,Q1组108例,血尿酸≤252 μmol/L;Q2组108例,血尿酸253~323 μmol/L;Q3组107例,血尿酸324~430 μmol/L;Q4组108例,血尿酸≥431 μmol/L。四组降血糖药物及他汀类药物应用情况比较有可比性。
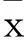
2结果
2.1四组一般资料及生化指标比较见表1。
2.2四组DN、DR的发病率比较Q1、Q2、Q3、Q4组DN的发病率分别为14.8%、14.8%、21.6%、36.1%;DR的发病率分别为18.5%、27.8%、38.4%、45.4%。Q1组与Q2组间DN发生率差异无统计学意义(P=1.000);与Q1组相比,Q3组、Q4组DN发病率显著升高(P均<0.05);Q1组与Q2组间DR发生率差异无统计学意义(P=0.107);与Q1组相比,Q3组、Q4组DR发病率显著升高(P均<0.01)。
2.3血尿酸与微血管病变发生的关系与Q1组相比,Q3、Q4组DN发生率明显升高,OR和95%CI分别为2.04(1.03~4.04)、3.35(2.05~7.01),P<0.05;在调整病程、BMI、血压后,与Q1组相比,Q4组OR和95%CI为3.00(1.49~6.05),P<0.01;进一步调整FPG、HbA1c、TC、TG、LDL-C、HDL-C、CR、BUN、γ-GT、ApoA1和ApoB后,Q3、Q4组OR和95%CI分别为2.45(1.04~5.79)、2.70(1.12~6.53),P<0.05。与Q1组相比,Q3、Q4组DR发生率明显升高,OR和95%CI分别为2.73(1.47~5.09)、3.65(1.97~6.77),P<0.01;在调整病程、BMI、血压后,与Q1组相比,Q3、Q4组OR和95%CI分别为2.52(1.33~4.79)、3.45(1.77~6.71),P均<0.01;进一步调整FPG、HbA1c、TC、TG、LDL-C、HDL-C、CR、BUN、γ-GT、ApoA1和ApoB后,OR和95%CI分别为2.81(1.33~5.94)、3.73(1.59~8.72),P<0.01。
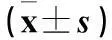
表1 四组间一般资料及生化指标比较

组别nLDL-C(mmol/L)HDL-C(mmol/L)sCr(μmol/L)BUN(mmol/L)γ-GT(IU/L)ApoA1(g/L)ApoB(g/L)Q1组1081.60±0.811.17±0.4083.79±30.175.09±1.8530.39±24.311.12±0.340.94±0.22Q2组1081.73±0.93#1.19±0.3987.48±28.905.89±1.7632.88±28.781.01±0.20#0.98±0.24Q3组1071.88±1.05#1.14±0.3591.13±29.226.18±2.2138.23±37.700.95±0.18#1.03±0.20#Q41082.11±2.03#1.05±0.33#96.20±52.79#6.79±3.25#40.76±39.97#0.93±0.17#1.02±0.20#
注:与Q1组比较,*P<0.05。 3讨论
尿酸为体内嘌呤分解代谢终产物,血尿酸生成增多,和(或)尿酸排出减少,可引起高尿酸血症,高尿酸血症常伴发T2DM、肥胖、高脂血症等代谢障碍性疾病的发生发展。Krishnan等[3]对1 923例患有痛风的男性退伍军人进行了80个月随访,发现当血尿酸≤416.5 μmol/L时,糖尿病患病率为9%,416.5 μmol/L<血尿酸≤535.5 μmol/L为23%,>535.5 μmol/L为27%。血尿酸升高可促进精氨酸酶的活性,致内皮型一氧化氮合酶底物不足,导致一氧化氮(NO)合成减少,增加活性氧簇(ROS)的产生[4]。另外,尿酸与多种炎症因子存在显著相关性,如中性粒细胞、C-反应蛋白、IL-6、IL-18、肿瘤坏死因子-α。而ROS、氧化应激及多种炎性因子在糖尿病血管病变中起着重要作用。
当前,无论发达国家还是发展中国家,DN均是慢性肾功能不全终末期肾病形成的主要原因[5],亦是糖尿病患者致死的重要原因。在对高尿酸血症大鼠的研究中发现,通过降低尿酸水平可逆转血清NO水平下降;同时可溶性尿酸还可抑制体外培养的内皮细胞NO产生,导致内皮细胞功能异常,血管舒张功能减弱,引起血管病变,进一步加重肾脏功能的损伤。Lee等[2]对749例T2DM患者进行为期3年的前瞻性研究发现,T2DM患者DR及DN发病率及严重程度均随血尿酸浓度升高而增加。Chuengsamarn 等[6]研究结果显示,DN、DR患病率与高血尿酸水平密切相关。本研究结果显示,随着血尿酸水平升高,DN发病率明显增加;在调整FPG、HbA1c、TC、TG、LDL-C、HDL-C、CR、BUN、γ-GT、ApoA1和ApoB后,Q3、Q4组OR和95%CI分别为2.45(1.04~5.79)、2.70(1.12~6.53),P均<0.05;在DR中,与Q1组相比,Q3、Q4组发生率明显升高;在调整FPG、HbA1c、TC、TG、LDL-C、HDL-C、CR、BUN、γ-GT、ApoA1和ApoB后,OR和95%CI分别为2.81(1.33~5.94)、3.73(1.59~8.72),P均<0.01,与国内外研究结果一致。
DN发病机制可能与蛋白激酶C(PKC)调节和血管平滑肌细胞(VSMC)有关。 PKC调节:血糖升高可增加二脂酰甘油(DAG)增殖生成,通过DAG-PKC 通路可激活PKC,产生更多的ROS,刺激细胞凋亡,造成血管内皮细胞的损伤[7],同时增加血管通透性,造成微循环障碍。 VSMC增殖:尿酸可诱导有活性的促分裂原活化蛋白激酶激活,进而导致核转录因子-κB和活化蛋白-1活化,环氧合酶-2 (COX-2)的表达上调。COX-2产物血栓素A2的增多可介导血小板生长因子和单核细胞趋化蛋白-1的激活,进而诱导VSMC增殖和巨噬细胞的浸润,引起管壁增厚、管腔狭窄[8]。DR发病可能与血管内皮细胞生长因子(VEGF)和色素上皮衍生因子相关[9]。Haurigot 等[10]研究发现,VEGF能明显上调结缔组织生长因子(CTGF)表达,而CTGF可促使新生血管形成,并参与增殖性视网膜病变的发生发展。Smith等[11]研究显示,随着PEDF水平的下降,其保护血管作用减弱,导致视网膜新生血管发生。
Poudel 等[12]对2 585例高血压患者进行为期6年的前瞻性研究,结果显示6年中共有709例患者(27.4%) 死亡,所有死亡的高血压患者中,合并高尿酸血症者明显增加,提示当血尿酸水平升高时,高血压病死率增加。Rafieian-Kopaei 等[13]研究发现,T2DM患者血压与血尿酸水平存在显著相关性。本研究结果显示,与Q1组相比,Q4组血压明显升高,提示收SBP和DBP均随尿酸水平的上升而升高,与国外研究结果一致。血尿酸升高导致高血压机制可能与肾素—血管紧张素—醛固酮系统有关。最近有研究[14]显示,血尿酸水平与BMI和血清甘油三酯呈正相关。本研究发现,血尿酸自低到高四组中,TC、TG、LDL-C 水平及 BMI 明显升高,而HDL-C明显降低(P<0.01),血尿酸升高可促进LDL-C氧化和脂质的过氧化引起脂代谢异常。本研究结果还显示,与Q1组相比,Q3、Q4组HbA1c水平明显升高,其发病机制可能与血液中HbA1c和糖基化终末产物升高导致动脉粥样硬化有关。
综上可见,随着血尿酸水平升高,糖尿病微血管病变发生率逐渐上升,所以,临床应加强对患者的宣传教育,包括健康饮食、限制烟酒、坚持运动和控制体质量等一系列措施,严重者同时应用降低血尿酸药物。
参考文献:
[1] Huang J, Wang S, Zhu M, et al. Effects of genistein, apigenin, quercetin, rutin and astilbin on serum uric acid levels and xanthine oxidase activities in normal and hyperuricemic mice[J]. Food Chem Toxicol, 2011,49(9):1943-1947.
[2] Lee JJ, Yang IH, KuO HK, et al. Serum uric acid concentration is associated with worsening in severity of diabetic retinopathy among type 2 diabetic patients in Taiwan-A 3-year prospective study[J]. Diabetes Res Clin Pract, 2014,106(2):366-372.
[3] Krishnan E, Akhras KS, Sharma H, et al. Relative and attributable diabetes risk associated with hyperuricemia in us veterans with gout[J]. QJM, 2013,106(8):721-729.
[4] Zharikov S, Krotova K, Hu H. Uric acid decreases no production and increases arginase activity in cultured pulmonary artery endothelial cells[J]. Am J Physiol Cell Physiol, 2008,295(5):1183-1190.
[5] Arora MK, Singh UK. Molecular mechanisms in the pathogenesis of diabetic nephropathy: An update [J]. Vascul Pharmacol, 2013,58(4):259-271.
[6] Chuengsamarn S, Rattanamongkolgul S, Jirawatnotai S, et al. Association between serum uric acid level and microalbuminuria to chronic vascular complications in Thai patients with type 2 diabetes[J]. J Diabetes Complications, 2014,28(2):124-129.
[7] Sonta T, Inoguchi T, Tsubouchi H, et al. Evaluation of oxidative stressin diabetic animals by in vivo electron sp in resonance measurementrole of protein kinase C[J]. Diabetes Res Clin Pract, 2004,66(Suppl 1):S109-S113.
[8] Kanel1is J, Watanabe S, Li JH, et al. Uric acid stimulates monocyte chemoattractant protein-1 production in vascular smooth muscle cells via mitogen-activated protein kinase and cyclooxygenase-2[J]. Hypertension, 2003,41(6):1287-1293.
[9] Gong CY, Yu ZY, Lu B. Ethanol extract of Dendrobium chrysotoxum Lindl ameliorates diabetic retinopathy and its mechanism[J]. Vascul Pharmacol, 2014,62(3):134-142.
[10] Haurigot V, Villacampa P,Ribera A, et al. Long-term retinal pedf overexpression prevents neovascularization in a murine adult model of retinopathy[J]. PLoS One, 2012,7(7):e4151.
[11] Smith CP, Steinle JJ. Changes in growth factor expression in normal aging of the rat retina[J]. Exp Eye Res, 2007,85(6):817-824.
[12] Poudel B, Yadav BK, Kumar A, et al. Serum uric acid level in newly diagnosed essential hypertension in a Nepalese population: Ahospital based cross sectional study[J]. Asian Pac J Trop Biomed, 2014,4(1):59-64.
[13] Rafieian-Kopaei M, Behradmanesh S, Kheiri S, et al. Association of Serum Uric Acid With Level of Blood Pressure in Type 2 Diabetic Patients[J]. Iran J Kidney Dis, 2014,8(2):152-154.
[14] Marotta T, Liccardo M, Schettini F, et al. Association of Hyperuricemia With Conventional Cardiovascular Risk Factors in Elderly Patients[J]. J Clin Hypertens, 2015,17(1):27-32.
(收稿日期:2015-05-11)
中图分类号:R587.1
文献标志码:B
文章编号:1002-266X(2016)01-0069-03
doi:10.3969/j.issn.1002-266X.2016.01.026
通信作者:宋光耀

