DC—CIK细胞免疫治疗配合化疗与单纯化疗治疗卵巢癌的疗效比较
王焱 刘岩 刘璞嘉
【摘要】 目的 比较树突状细胞-细胞因子诱导的杀伤细胞(DC-CIK)免疫治疗配合化疗与单纯化疗一线治疗卵巢癌的疗效、不良反应及生存质量。方法 54例经病理或细胞学证实的晚期卵巢癌患者, 随机分为治疗组和对照组, 每组27例。治疗组采用紫杉醇+卡铂联合化疗, 并于化疗间歇期配合DC-CIK细胞免疫治疗;对照组仅进行紫杉醇+卡铂单纯化疗。观察并比较两组的疗效、不良反应及患者的生存质量。结果 治疗组和对照组的有效率分别为55.6%、51.9%, 临床获益率分别为92.6%、85.2%, 两组比较差异无统计学意义(P>0.05)。治疗组白细胞下降、口腔黏膜炎的发生率均明显低于对照组, 差异有统计学意义(P<0.05)。治疗组的Karnofsky评分和生活质量(QOL)评分较对照组有显著提高, 差异有统计学意义(P<0.05)。结论 DC-CIK细胞免疫治疗配合化疗与单纯化疗一线治疗晚期卵巢癌比较, 疗效相当, 但明显减轻化疗的不良反应, 显著提高晚期肿瘤患者的生存质量。
【关键词】 树突状细胞-细胞因子诱导的杀伤细胞;卵巢癌;生存质量;联合化疗;临床疗效
随着经济的发展, 社会的进步, 人们生活水平的逐步提高, 人类在享受高效的同时, 其健康也受到了威胁。不良生活习惯和饮食习惯、生存环境的日趋恶化以及人口老龄化, 均成为导致恶性肿瘤高发的重要因素, 而人体免疫环境的破坏则成为肿瘤形成更重要的原因[1]。在肿瘤的综合治疗中, 无论手术、化疗、放疗均可造成患者免疫力低下, 易导致肿瘤的复发及转移, 甚至引发第二肿瘤, 为了提升患者免疫力, 给予患者过继具有抗肿瘤效应的免疫细胞。由此, 肿瘤免疫治疗成为恶性肿瘤继手术、化疗、放疗之后第四种治疗手段。本科2013年1月~2015年1月应用DC-CIK细胞免疫治疗配合化疗治疗27例晚期卵巢癌患者, 效果明显, 现将结果报告如下。
1 资料与方法
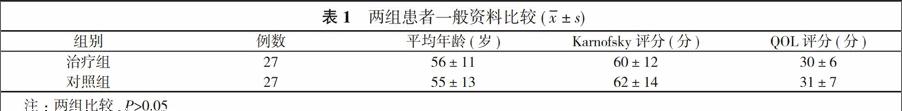
1. 1 一般资料 选取本科2013年1月~2015年1月收治的54例晚期卵巢癌的住院患者, 均经病理或细胞学证实, 化疗前均签署知情同意书。患者Karnofsky评分≥40分, QOL评分>20分, 预计生存期两组患者均>3个月, 心、肝、肾功能正常。将患者随机分为治疗组和对照组, 各27例。两组患者一般资料比较差异无统计学意义(P>0.05)。具有可比性。见表1。
1. 2 治疗方法 两组患者均为一线化疗, 化疗前完成胸、腹部CT、心电图及实验室检查。对照组:紫杉醇治疗前6、12 h给予患者分别口服地塞米松20 mg, 给药前30 min, 静脉注射地塞米松5 mg, 西米替丁300 mg;肌内注射苯海拉明25 mg。紫杉醇175 mg/m2, 卡铂, AUC 5~7.5 mg/(ml·min)静脉液注, 第1天, 21 d为1个周期。治疗组:治疗前4~6 d予患者采集自体免疫细胞, 送中心实验室培养, 扩增(约培养周期为12~14 d), 化疗方案完全同对照组。第8或9天将扩增后的DC-CIK免疫细胞予患者分2 d输注, 每次输注前30 min肌内注射苯海拉明15 mg。每2周期重复进行1次DC-CIK细胞免疫治疗。化疗结束后, 每月进行1次DC-CIK细胞免疫维持治疗, 并密切随访。两组患者均进行2~8周期的化疗。
1. 3 评价标准 按照世界卫生组织(WHO)标准评价疗效及不良反应。按照肿瘤患者QOL评分标准评价生存质量。临床疗效参照1978年抗肿瘤疗效通用标准分为完全缓解、部分缓解、稳定、进展。有效率=(完全缓解+部分缓解)/总例数×100%。临床获益率=(完全缓解+部分缓解+稳定)/总例数×100%。
1. 4 随访 化疗后随访3~18个月, 随访至2015年8月1日, 中位随访时间为6.7个月, 2例患者死亡, 终止随访。
1. 5 统计学方法 采用SPSS13.0统计学软件对数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验;等级资料采用秩和检验。P<0.05表示差异具有统计学意义。
2 结果
2. 1 治疗组完全缓解10例、部分缓解5例、稳定10例、进展2例, 有效率为55.6%, 临床获益率为92.6%;对照组完全缓解4例、部分缓解10例、稳定9例、进展2例, 有效率和临床获益率分别为51.9%、85.2%,
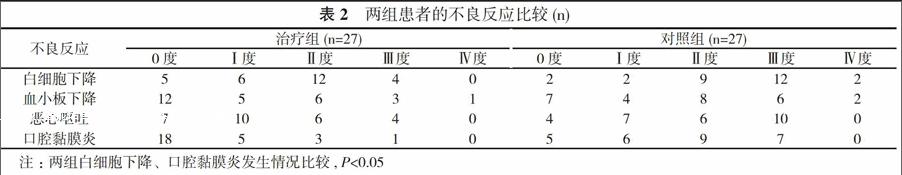
2. 2 两组不良反应比较 治疗组和对照组化疗后的主要不良反应为骨髓抑制和胃肠道反应。治疗组白细胞下降、口腔黏膜炎的发生率均明显低于对照组(P<0.05), 而其他不良反应两组比较差异无统计学意义(P>0.05)。见表2。治疗前后患者的血、尿常规、肝、肾功均无明显变化。
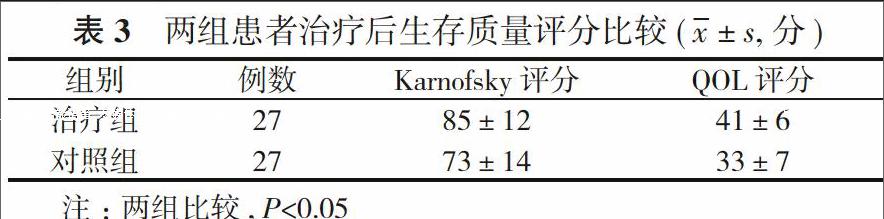
2. 3 两组生存质量比较 治疗组和对照组治疗后生活质量Karnofsky评分及QOL评分均明显改善, 但治疗组改善更明显(P<0.05)。见表3。
3 讨论
DC细胞是抗原提呈细胞, 能够刺激初始型T细胞, 使T细胞增殖活化、识别和杀伤肿瘤细胞, 同时激发免疫记忆保护。CIK细胞是细胞因子诱导的杀伤细胞, 是自体外周血单个核细胞, 经过多种细胞因子共同诱导培养产生的一类CD3+CD56+共同表达的高细胞毒性细胞(杀伤细胞), 兼有T淋巴细胞强大的肿瘤杀伤活性和自然杀伤细胞(NK)的非主要组织相容性复合物(MHC)限制性杀瘤的特点, 即NK样T淋巴细胞, 杀伤活性可达84.7%[2]。CIK细胞不仅能直接杀伤癌细胞, 还能增强机体免疫系统, 最大可能地恢复细胞正常的生长调节, 为彻底进行癌症治疗提供了新的途径。
综上所述, DC-CIK免疫细胞作为肿瘤综合治疗中最活跃、最有前途的治疗, 应用于卵巢癌的治疗中, 与单纯化疗相比, 两组疗效相当, 但前者明显减轻化疗的不良反应, 显著提高晚期肿瘤患者的生存质量。建议临床推广, 并有待于大样本的临床试验进一步证实其效果。
参考文献
[1] Li W, Cui H, Meng FQ, et al. New T cell epitopes identified from an anti-idiotypic antibody mimicking ovarian cancer associated Antigen. Immunotherapy, 2008, 57(2):143-154.
[2] 邓琦, 白雪, 肖霞, 等. CIK逆转K562/ADR细胞多药耐药作用及其机制探讨. 中华血液学杂志, 2011, 32(1):52-56.
[收稿日期:2015-10-10]

