液体平衡量对感染性休克患者临床预后的影响
王东+金培英+陆关珍

[摘要] 目的 探讨感染性休克患者的液体平衡量对其临床预后的影响。 方法 选择2013年1月~2015年1月我院收治的感染性休克患者87例,收集临床资料并连续观察7 d内累计液体平衡量及28 d预后,分为死亡组21例和存活组66例。 结果 两组7 d内负平衡率差异有统计学意义(P<0.05)。两组每日累计液体平衡量比较,差异均有统计学意义(P<0.05),死亡组液体负平衡时间明显少于对照组(P<0.05)。1~7 d每日累计液体平衡量与生存时间呈负相关(P<0.05)。第6、7天液体平衡量、SOFA、PCT、NT-proBNP 是预后独立危险因素(P<0.05),7 d内液体负平衡是预后保护因素(P<0.05)。 结论 感染性休克患者预后与液体负平衡、SOFA、PCT 、NT-proBNP密切相关,第6、7天液体平衡量与预后呈负相关。
[关键词] 感染性休克;液体复苏:液体平衡;预后
[中图分类号] R453 [文献标识码] A [文章编号] 1673-9701(2015)26-0023-04
The effect of the amount of fluid balance on clinical outcomes in patients with septic shock
WANG Dong JIN Peiying LU Guanzhen
Department of Emergency,Huzhou Central Hospital in Zhejiang Province, Huzhou 313000,China
[Abstract] Objective To evaluate effect on clinical outcomes of the amount of fluid balance in patients with septic shock. Methods From January 2013 to January 2015,chosen 87 cases of patients with septic shock in our hospital,collected the clinical data and continuous observated the cumulative fluid balance amount within 7 d and 28 d prognosis,divided into 21 cases of death group and 66 cases of survival group. Results In 7 d,the negative balance in the rate between the two groups were statistically significant(P<0.05). Two daily cumulative fluid balance,the differences were statistically significant(P<0.05), the time of negative fluid balance in death group were significantly than the control group(P<0.05). 1~7 d daily cumulative fluid balance and survival time were negatively correlated(P<0.05). The first volume of fluid balance 6 d,7 d first fluid balance,SOFA,PCT,NT-proBNP were the independent prognostic risk factors(P<0.05),7 d prognosis negative fluid balance within the protective factors(P<0.05). Conclusion The prognosis of patients with septic shock and negative fluid balance, SOFA,PCT,NT-proBNP may be closely related, the amount of the first 6,7 d fluid balance may be negatively correlated with prognosis.
[Key words] Fluid resuscitation; Septic shock:Fluid balance; Prognosis
感染性休克是指感染及其引起全身反应并出现持续组织低灌注,死亡率居高不下。既往研究认为诊断后6 h内进行积极液体复苏、稳定循环功能、重建氧平衡的早期目标导向治疗(EGDT)可有效降低感染性休克病死率[1]。但近期越来越多研究认为开放输液策略并不能改善患者预后,病死率与限制输液策略无统计学意义,并可能增加器官损害,而液体负平衡被认为较正平衡更有利于预后[2-5],由于各项研究观察时间不同对预后的影响作用仍有待进一步观察。由于液体治疗策略对感染性休克的重要意义,本研究针拟对感染性休克患者诊断后7 d内液体平衡情况进行分析,并探讨液体平衡量的变化与患者预后的关系,为临床改善液体治疗策略提供参考。
1 对象与方法
1.1 研究对象
以2013年1月~2015年1月我院收治的感染性休克患者为研究对象,共87例,男41例,女46例,年龄28~67岁。均符合2012国际严重脓毒症及脓毒性休克诊疗指南诊断标准[6]:有可疑或确诊感染及其引起全身反应;合并脓毒症导致的器官功能障碍或组织低灌注或平均动脉压<70 mmHg,或收缩压下降超过40 mmHg,除外其他导致低血压原因;经充分液体复苏仍持续存在组织低灌注[(低血压、乳酸高于正常上限、尿量<0.5 mL/(kg·h)超过2 h]。排除入院72 h内死亡、大面积肺栓塞、急性心肌梗死、心源性休克、肾功能不全、妊娠期、恶性肿瘤。
1.2 研究方法
收集入选研究对象临床资料,包括年龄、性别、基础疾病、感染部位、中心静脉压(CVP)、机械通气时间、序贯器官衰竭评分(SOFA)[7]、急性生理学与慢性健康状况评分Ⅱ(APACHE Ⅱ)[8]、氧合指数、中心静脉血样饱和度(SCVO2)、乳酸(Lac)、白细胞计数(WBC)、降钙素原(PCT)、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、B型脑利钠肽前体(NT-proBNP)。并连续记录治疗7 d累计液体平衡量,累计液体平衡量=液体总入量-液体总出量,液体总入量包括静脉入量、胃肠道入量,液体总出量包括尿量、引流量、大便量、不显性失水,正平衡为入量大于出量,负平衡为出量大于入量。持续观察患者预后,依据28 d预后分为死亡组21例和存活组66例。
1.3 统计学方法
数据采用SPSS19.0软件进行统计学分析,计量资料正态分布采用(x±s)表示,采用独立样本t检验,非正态分布采用M(Q25,Q75)表示,采用非参数检验,计数资料采用百分比表示,采用χ2检验,采用Speraman等级相关分析进行7 d内每日累计液体平衡量与28 d生存时间的关系,采用COX回归模型进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组临床资料比较
根据预后,死亡组21例和存活组66例,28 d死亡率为24.14%。死亡组高血压占比、糖尿病占比、机械通气时间、SOFA、APACHE Ⅱ、PCT、PT、APTT、NT-proBNP均明显高于存活组(P<0.05),死亡组氧合指数低于存活组(P<0.05),余临床资料比较差异无统计学意义(P>0.05)(表1)。
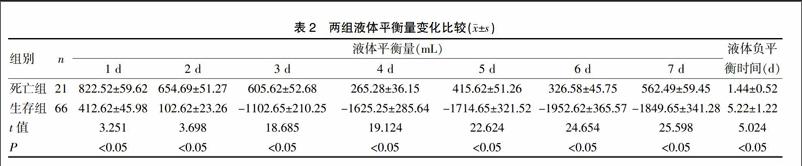
2.2 两组液体平衡量变化比较
死亡组7 d内液体正平衡19例(90.48%),负平衡2例(9.52%),存活组7 d内液体正平衡7例(10.61%),负平衡59例(89.39%),两组7 d内负平衡率差异有统计学意义(χ2=10.293,P<0.05)。两组每日累计液体平衡量比较,差异均有统计学意义(P<0.05),死亡组液体负平衡时间明显少于对照组(P<0.05)(表2)。
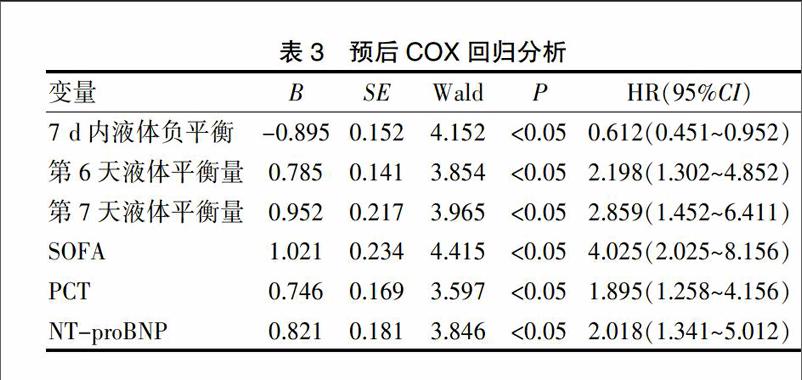
2.3 液体平衡量变化与预后的关系
1~7 d每日累计液体平衡量(按自然数大小排序)与生存时间经Speraman等级相关分析(r=-0.072、-0.101、-0.211、-0.246、-0.274、-0.295、-0.298),其中1~7 d每日累计液体平衡量与生存时间呈负相关(P<0.05)。将临床资料、每日累计液体平衡量、7 d液体平衡情况,带入COX回归分析,其中第6天液体平衡量、第7天液体平衡量、SOFA、PCT 、NT-proBNP 是预后独立危险因素(P<0.05),7 d内液体负平衡是预后保护因素(P<0.05)(表3)。
3讨论
早期液体复苏是感染性休克的重要治疗策略,及时有效恢复患者组织灌注,而液体管理策略则存在较大争议。2001年Rivers等[1]提出的EGDT策略被广泛接受并应用于ICU临床治疗,随着临床研究逐步深入,对不同时间段内液体平衡对预后影响的观点也在发生变化。Cordemants等[9]6 h内及时开放性输液策略足量液体复苏使液体平衡达到正平衡,后期则以限制性输液策略保持液体负平衡更有利于改善患者预后保护器官功能。Boyd等[10]和Sadaka等[11]认为4 d内正平衡量越多预后越差,急性肺损伤发生率高。国内多项研究也有相似结果。邢柏等[12]研究结果略有不同,6 h液体正平衡量越大死亡风险越高,3 d累计液体平衡量与死亡风险无明显关系。本研究则将7 d内每日累计液体平衡量作为重要观察指标,对7 d内液体平衡量的变化及其与预后的关系进行分析,结果显示,死亡组7 d内正平衡率明显高于存活组,且两组每日累计液体平衡量均存在明显差异,存活组第2天累计液体平衡量以明显降低,第3天呈现大幅度的负平衡量,相较死亡组仍有较大正平衡量存在显著差异,且存活组负平衡量呈逐渐增加趋势,说明后期维持液体负平衡更有利于改善预后,结果与以往研究结果相似。
感染性休克充分液体复苏改善组织灌注,然而大量液体可导致液体超负荷,增加心脏前负荷,中心静脉压升高,早期利于升压,但持续中心静脉压升高与感染性休克患者死亡率有关[13-14];过量液体加重毛细血管静水压,液体渗出导致组织间隙水肿,增加腹腔、胸腔、颅腔等压力使病情恶化,3 d内液体衡量与血管外肺水指数差值和腹内压差值呈正相关[15-16]。感染性休克不良预后或死亡相关因素众多,需要综合进行考虑。死亡组和存活组基线资料显示,两组初始中心静脉压无明显差异,但死亡组NT-proBNP明显高于存活组,NT-proBNP是评价心功能敏感标志物,提示死亡组存在明显心功能较差,正平衡不利,可能增加心脏损害而导致预后不良[17]。同时SOFA、APACHE Ⅱ、氧合指数、PCT、PT、APTT等多项病情指标均提示死亡组病情更严重,提示初始病情对预后有重要的影响。而液体治疗方案则应在初始评估阶段进行针对性调整,由于机体对水、电解质等代谢能力低下,应实时观察患者输入量和输出量平衡状态,评估合理液体负荷范围,采用限制性输液策略减少正平衡量增加负平衡[18]。本研究显示,1~7 d每日累计液体平衡量与生存时间呈负相关,本研究采用自然数大小排列,即负平衡量越大排列越小,提示液体治疗后期负平衡量越大预后可能越好,正平衡量越大预后可能越差。本研究提示第6、7天液体平衡量与SOFA、PCT、NT-proBNP 均是预后独立危险因素,7 d内液体负平衡是保护因素。有研究认为,在7 d内至少连续2个负平衡可明显降低死亡率[19]。本研究认为第6天和(或)第7天液体平衡量越少越有利预后,则应至少保持第6、7天为负平衡。
感染性休克患者液体治疗需综合考虑患者基础疾病,感染程度及动态血流动力学,根据病情变化在不同阶段选择不同的输液策略。早期及时足量补充不少于30%晶体液冲击改善灌注,但对心功能较差患者关注中心静脉压,大于12 mmHg则应尽量减少正平衡量;后期待患者循环改善感染控制器官功能平稳,本研究认为至少在第3天,逐步增加负平衡量,减轻机体液体负荷,减少器官功能损害,至少2次连续负平衡,第6、7天负平衡量越大越有利于患者预后。
[参考文献]
[1] Rivers E,Nguyen B,Havstad S,et al. Early goal-directed therapy in the treatment of severe sepsis and septie shock[J].N Engl J Med,2001,345(19):1368-1377.
[2] 杨军辉,喻莉,武晓灵,等. 改良式早期目标指导治疗对感染性休克患者预后的影响[J]. 重庆医学,2015,52(1):31-33.
[3] 赵昕,徐凯智,张咏晖. 限制性输液与充分液体复苏在感染性休克患者中的应用比较[J]. 中华医院感染学杂志,2014,24(2):411-413.
[4] 姚波,刘大为,王小亭,等. 液体负平衡对感染性休克患者临床预后的影响[J]. 中华医学杂志,2014,94(41):3206-3210.
[5] 李志彬,司金春,丁战伟,等. 血清降钙素原及急性生理与慢性健康评分Ⅱ监测对感染性休克患者病情及预后的评估价值研究[J]. 中华实验和临床感染病杂志,2014, 24(1):58-61.
[6] 高戈,冯喆,常志刚,等. 2012国际严重脓毒症及脓毒性休克诊疗指南[J]. 中华危重病急救医学,2013,25(8):501-505.
[7] 张靓靓,王永杰,宋海涛,等. 血管外肺水指数和胸腔内血容积指数在感染性休克合并ARDS患者液体管理中的指导意义[J]. 中国老年学杂志,2014,32(22):6305-6307.
[8] 王杰,刘少华. 感染性休克患者血清降钙素原与APACHEⅡ评分的相关性[J]. 实用医学杂志,2013,29(8):1274-1275.
[9] Cordemants C,Delaet I,Van Regenmortel N,et al. Fluid manage-ment in ceritically ill patients:the role of extravascular lung water,abdominal hypertension,capillary leak,and fluid balance[J]. Ann Intensive Care,2012,2(1):S1.
[10] Boyd JH,Forbes J,Nakada TA,et al. Fluid resuscitation in septic shock:a positive fluid balance and elevated central venous pressure are associated with in increased mortality[J]. Crit Care Med,2011,39(3):259-265.
[11] Sadaka F,Juarez M,Naydenov S,et al. Fluid resusecitation in septic shock:the effect of increasing fluid balance on mortality[J]. J Intensive Care Med,2013,24(2):1324-1341.
[12] 邢柏,王小智,谭世峰,等. 感染性休克患者早期不同液体复苏对血流动力学及脑钠肽的影响[J]. 中国急救医学,2014,34(2):121-126.
[13] 刘辉,姚咏明. 感染性休克早期容量复苏及存在的若干问题[J]. 中国急救医学,2014,34(2):104-106.
[14] 陈庆丰. 中心静脉压监测在感染性休克患者液体复苏过程中的价值[J]. 实用临床医药杂志,2014,18(21):104-105.
[15] 于斌,田慧艳,胡振杰,等. 乳酸清除率和中心静脉血氧饱和度指导严重感染患者液体复苏效果的比较[J]. 中华危重病急救医学,2013,25(10):578-583.
[16] 李珂,刘少华. 液体复苏对感染性休克患者血清降钙素原、C反应蛋白含量的影响及其意义[J]. 医学研究杂志,2013,42(8):81-84.
[17] 王华东,曹文杰,张民,等. 早期液体复苏对感染性休克患者血流动力学的影响[J]. 现代生物医学进展,2013, 13(25):4929-4931,4912.
[18] 张胜利,王浩,钱立蓉. 早期目标导向治疗对感染性休克患者心功能的影响[J]. 安徽医学,2013,34(3):274-276.
[19] 张艳芳,李琼芬,陈磊,等. 早期目标导向治疗的液体管理策略对休克患者预后的影响[J]. 中国危重病急救医学,2012,24(8):478-481.
(收稿日期:2015-04-23)

