新生儿持续肺动脉高压的危险因素分析
杜岚岚 王 健 陈 佳 向建文 梁 树
(广东省妇幼保健院新生儿科,广州市 511400,E-mail:dulanlan80@163.com)
论著·临床研究
新生儿持续肺动脉高压的危险因素分析
杜岚岚 王 健 陈 佳 向建文 梁 树
(广东省妇幼保健院新生儿科,广州市 511400,E-mail:dulanlan80@163.com)
目的 探讨影响新生儿持续性肺动脉高压发生的危险因素。方法 选择持续性肺动脉高压新生儿45例为观察组,无持续肺动脉高压新生儿45例为对照组,回顾性分析两组患者的临床资料,分析新生儿持续性肺动脉高压发生的危险因素。结果 观察组感染性肺炎、呼吸窘迫综合征、吸入性肺炎或胎粪吸入综合征、新生儿败血症、肺透明膜病及湿肺的发生率均高于对照组(P<0.05);观察组的剖宫产、母亲妊娠高血压以及孕周>42周者比例高于对照组(P<0.05);非条件多因素logistic回归分析示,吸入性肺炎或胎粪吸入综合征、湿肺、呼吸窘迫综合征、窒息、新生儿败血症、孕母孕周>42周、孕母妊娠高血压及剖宫产均是新生儿发生持续肺动脉高压的危险因素(P<0.05)。结论 新生儿持续性肺动脉高压的发生是多种因素的综合结果,针对其发生的危险因素,可对新生儿持续肺动脉高压进行早期预测,以便采取有效措施,降低其发病率与死亡率。
持续肺动脉高压;新生儿;危险因素
新生儿持续肺动脉高压是新生儿出生后其肺血管的阻力持续性升高,且肺动脉压大于体循环压,造成由胎儿型循环过渡至正常“成人”型循环出现障碍,从而导致卵圆孔或者是动脉导管水平血液出现双向分流或者是右向左分流,最后临床发生呼吸急促、低氧血症等情况。新生儿持续肺动脉高压是一种严重的临床综合征,可导致新生儿死亡[1]。笔者对45例持续肺动脉高压新生儿与45例无持续肺动脉高压新生儿的临床资料进行分析对比,以探讨新生儿持续肺动脉高压发生的危险因素,现报告如下。
1 资料与方法
1.1 临床资料 选择2012年2月至2015年1月我院收治的存在持续肺动脉高压新生儿45例为观察组。纳入标准:(1)持续低氧血症,且动脉氧分压未超出50 mmHg,通过心动图检测发现动脉导管水平出现右向左分流,右心室射血期与射血前期比值高于0.5;(2) 新生儿临床资料完整者。排除标准:有器质性心脏病的患儿,如室间隔缺损、房间隔缺损以及大血管错位、法洛四联症等。其中男性22例、女性23例,胎龄为(36.24±3.62)周,出生体重1.56~4.96(2.30±0.80)kg。选择同期无持续肺动脉高压新生儿45例为对照组,纳入新生儿均无器质性心脏病及其他合并症,同时排除持续低氧血症新生儿。其中男性20例、女性25例,胎龄为(36.25±3.65)周,出生体重2.22~5.15(2.32±0.79)kg。两组新生儿性别、胎龄及出生体重比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 (1)新生儿发生持续肺动脉高压的相关诊断标准[2]:新生儿出生1 d内发生呼吸急促、面色发绀;应用普通头罩或者是给予面罩吸氧12 h内青紫症状得不到改善;新生儿血气分析发现低氧血症,伴或不伴高碳酸血症;通过心脏彩超明确发现肺动脉出现高压(肺动脉收缩压>30 mmHg),且血液经卵圆孔与动脉导管分流证据存在。(2)气胸、肺发育不良、感染性肺炎、呼吸窘迫综合征、吸入性肺炎、新生儿败血症、肺透明膜病、新生儿窒息、胎粪吸入综合征(meconium aspiration syndrome,MAS)等符合《儿科疾病诊疗标准》中的相关诊断标准[3]。(3)孕妇体重超标的标准:孕期体重增加不应超过12 kg,超过在标准体重10%为超标,标准体重(kg)=身高(cm)-105。(4)妊娠高血压:血压≥18.7/12.0 kPa(140/90 mmHg)。
1.3 方法 对90例新生儿临床资料进行回顾性分析,收集其母亲孕期情况、新生儿出生情况以及合并疾病等资料。分析影响新生儿持续肺动脉高压发生的因素。
1.4 统计学分析 应用SPSS 17.0软件进行统计处理。计量资料采用(x±s)表示,比较采用t检验,计数资料比较采用χ2检验,应用非条件多因素logistic回归性分析对新生儿持续肺动脉高压危险因素进行分析,以P<0.05为差异有统计学意义。
2 结 果
2.1 新生儿发生持续肺动脉高压与新生儿疾病的关系 两组气胸与肺发育不良发生率比较,差异无统计学意义(P>0.05);观察组感染性肺炎、呼吸窘迫综合征、吸入性肺炎、新生儿败血症、肺透明膜病、湿肺的发生率明显高于对照组(P<0.05),见表1。
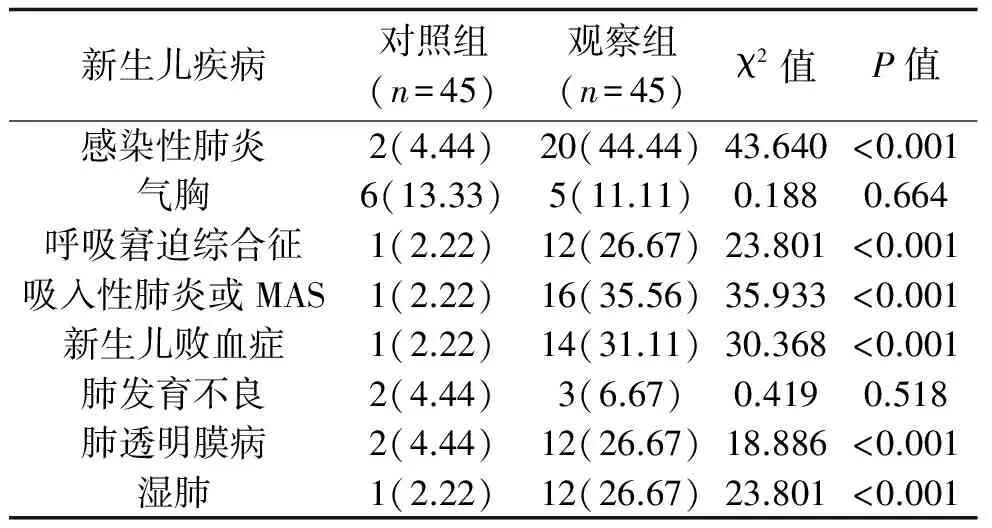
表1 新生儿发生持续肺动脉高压与新生儿疾病的关系(n,%)
2.2 新生儿发生持续肺动脉高压与母亲孕期情况的关系 对照组的母亲孕龄为37~38岁、孕母体重超标者比例与观察组比较,差异无统计学意义(P>0.05),观察组的剖宫产、母亲妊娠高血压以及孕周>42周者比例高于对照组(P<0.05),见表2。

表2 新生儿发生持续肺动脉高压与母亲孕期情况的关系(n,%)
2.3 新生儿发生持续肺动脉高压的危险因素分析 以新生儿持续肺动脉高压为因变量,是否存在吸入性肺炎或MAS、湿肺、呼吸窘迫综合征、窒息、新生儿败血症,以及孕周、母亲是否存在妊娠高血压,剖宫产以及作为自变量,进行非条件多因素logistic回归分析。结果显示,吸入性肺炎或MAS、湿肺、呼吸窘迫综合征、窒息、新生儿败血症、孕母孕期>42周、孕母妊娠高血压及剖宫产均是新生儿发生持续肺动脉高压的危险因素(P<0.05)。见表3。
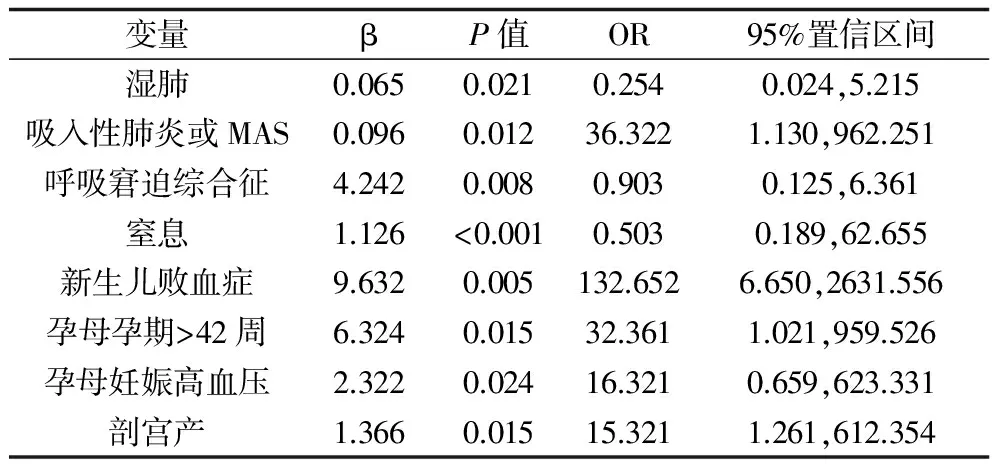
表3 新生儿发生持续肺动脉高压的危险因素分析
3 讨 论
目前临床上对于降低肺血管阻力的因素尚未完全明确,但其主要因素包括:氧的增加、肺节律性扩张,以及一系列的血管活性介导物质,如前列环素、一氧化氮等的释放;如肺血管阻力不能下降至正常,则新生儿便会发生持续肺动脉高压[4]。
本研究结果显示,观察组的感染性肺炎、呼吸窘迫综合征、吸入性肺炎、新生儿败血症、肺透明膜病、湿肺的发生率高于对照组(P<0.05),而进一步的回归分析结果显示,肺湿、吸入性肺炎或MAS、呼吸窘迫综合征、窒息、新生儿败血症是新生儿持续肺动脉高压发生的危险因素(P<0.05),提示肺部疾病、感染等使肺循环压力升高,对于持续肺动脉高压发生有重要的影响。新生儿发生感染性肺炎或败血症时,因内毒素或者细菌可造成心脏收缩功能受到抑制,从而增加血液的黏滞度,引起肺微血管的栓塞,且在应激的情况下,机体将5-羟色胺释放,致使肺血管发生持续性痉挛,最终造成肺动脉高压形成[5-7]。而MAS会造成气道机械性阻塞,并引发肺部炎症,从而使新生儿出现肺透膜疾病,又因子宫内缺氧时间长,在出生后气道阻塞缺氧,造成肺动脉平滑肌增厚或者是痉挛,引起持续肺动脉高压[8]。新生儿呼吸窘迫综合征一般发生于早产儿,其肺血管与肺实质的发育较差,肺换气的功能较弱,肺泡表面活性物质的分泌不足,造成肺动脉痉挛,促进肺动脉压升高,严重者甚至发生持续性肺动脉高压[9]。
李正浩等[10]发现,新生儿发生持续肺动脉高压与其母体的孕周、妊娠高血压等具有相关性,还与母体选择分娩方式有关。本研究结果显示,观察组的剖宫产、孕母妊娠高血压以及孕周>42周者比例高于对照组(P<0.05),而回归分析结果表明,孕母孕期>42周、孕母妊娠高血压及孕母体重超标也是新生儿发生持续肺动脉高压的危险因素(P<0.05)。此外,值得注意的是,有研究表明,新生儿持续肺动脉高压中,男婴的肺发育成熟度比女婴低,因此男婴发生概率明显高于女婴[11]。
综上所述,新生儿发生持续性肺动脉高压是多种因素的综合结果,通过对新生儿高危因素的分析,可对新生儿持续肺动脉高压进行早期预测,以便采取有效措施,降低其发病率与死亡率。
[1] 杨春凤,徐长妍,李玉梅,等.继发性新生儿持续肺动脉高压高危因素的临床分析[J].中国小儿急救医学,2013,20(5):523-525.
[2] 余 剑,冯 星,孙 斌.新生儿持续肺动脉高压临床与死亡相关因素分析[J].苏州大学学报:医学版,2011,31(1):169-171.
[3] 李兴华,王荣国.儿科疾病诊疗标准[M].上海:上海医科大学出版社,1997:120-128.
[4] 龙小雅.新生儿持续性肺动脉高压[J].中国医刊,2014,49(10):9-12.
[5] 张志钢,陈 浪,傅万海.影响新生儿肺动脉高压疗效的危险因素[J].广东医学,2011,32(3):342-344.
[6] 周小平,钟健兵,麦彩玲,等.新生儿呼吸困难并肺动脉高压与脑利钠肽的关系[J].广西医学,2008,30(8):1 180-1 181.
[7] Wang Z,Lakes RS,Eickhoff JC,et al.Effects of collagen deposition on passive and active mechanical properties of large pulmonary arteries in hypoxic pulmonary hypertension[J].Biomech Model Mechanobiol,2013,12(6):1 115-1 125.
[8] 李晓艳,申孟平,宫红梅,等.新生儿持续肺动脉高压的危险因素分析[J].临床肺科杂志,2015,20(6):1 070-1 073.
[9] Su Z,Hunter KS,Shandas R,et al.Impact of pulmonary vascular stiffness and vasodilator treatment in pediatric pulmonary hypertension:21 patient-specific fluid-structure interaction studies[J].Comput Methods Programs Biomed,2012,108(2):617-628.
[10]李正浩,郑 杰,郭 洁,等.BNP、hs-cTnT在新生儿持续肺动脉高压心肌损伤检测中的临床意义[J].医学与哲学,2015,36(5B):34-35,41.
[11]Rossi A,Attinà D,Borgonovi A,et al.Evaluation of mosaic pattern areas in HRCT with Min-IP reconstructions in patients with pulmonary hypertension:could this evaluation replace lung perfusion scintigraphy?[J].Eur J Radiol,2012,81(1):e1-e6.
Risk factors for persistent pulmonary hypertension of the newborn
DULan-lan,WANGJian,CHENJia,XIANGJian-wen,LIANGShu
(DepartmentofPediatrics,GuangdongMaternityandChildCareHospital,Guangzhou511400,China)
Objective To explore the risk factors influencing the incidence of persistent pulmonary hypertension of the newborn(PPHN).Methods Forty-five newborns with persistent pulmonary hypertension were selected as observation group,and 45 newborns without persistent pulmonary hypertension as control group.The clinical data of both groups were retrospectively analyzed,and then the risk factors influencing the incidence of PPHN were analyzed.Results The incidences of infectious pneumonia,respiratory distress syndrome,aspiration pneumonia/meconium aspiration syndrome,neonatal sepsis,pulmonary hyaline membrane disease and wet lung syndrome of the observation group were higher than those of control group(P<0.05).The proportions of cesarean,mothers with gestational hypertension and gestational week more than 42 weeks in the observation group were higher than those in the control group(P<0.05).Unconditional multivariate logistic regression analysis revealed that pulmonary disease,aspiration pneumonia/meconium aspiration syndrome,wet lung syndrome,respiratory distress syndrome,asphyxia,neonatal sepsis,mothers with gestational hypertension and gestational week more than 42 weeks,and cesarean were the risk factors for PPHN(P<0.05).Conclusion PPHN is caused by the comprehensive results of various factors.Early prediction can be conducted according to the risk factors for the incidence of PPHN,thereby the effective measures can be performed to reduce the morbidity and mortality of PPHN.
Persistent pulmonary hypertension,Newborns,Risk factor
杜岚岚(1980~),女,硕士,副主任医师,研究方向:小儿内科。
王健(1962~),男,博士,教授,研究方向:肺血管疾病发病机制及药物研发,E-mail:dulanlan80@163.com。
R 725.44
A
0253-4304(2016)04-0496-03
10.11675/j.issn.0253-4304.2016.04.14
2015-12-18
2016-02-26)

