C反应蛋白指导胎膜早破患者合理预防性应用抗生素的可行性研究
刘巧玲,凌玲
(南京医科大学附属江宁医院妇产科,江苏 南京 211100)
C反应蛋白指导胎膜早破患者合理预防性应用抗生素的可行性研究
刘巧玲,凌玲
(南京医科大学附属江宁医院妇产科,江苏 南京 211100)
目的:探讨C反应蛋白(C-reactive protein,CRP)指导胎膜早破患者合理预防性应用抗生素的可行性。方法:选取138例入院时未临产且距破膜时间<12 h的胎膜早破患者,检测血清中CRP水平,CRP>8 mg/L的患者,随机分为A组(n=34)、B组(n=36),CRP<8 mg/L的患者,随机分为C组(n=42)、D组(n=26)。A、C组预防性使用抗生素,B、D组不予预防性抗生素治疗,各组均在破膜24 h内分娩。观察4组孕妇胎盘组织学绒毛膜羊膜炎发生率,入院时、分娩后血CRP、降钙素原(PCT)水平、白细胞计数(WBC)数量、血白介素(IL)-6、IL-8水平变化。结果:B组胎盘组织学绒毛膜羊膜炎发生率为94.44%(34/36),高于D组的26.92%(7/26)及A组的41.18%(14/34),差异有统计学意义(P<0.01);C组胎盘组织学绒毛膜羊膜炎发生率与D组比较无统计学差异(P>0.05)。4组分娩后血CRP、PCT水平及WBC数量均高于入院时,差异有统计学意义(P<0.05)。B组分娩后血CRP、PCT水平及WBC数量高于A组、C组、D组,差异有统计学意义(P<0.01)。A、C组分娩后血清IL-6、IL-8水平均较入院时降低,差异有统计学意义(P<0.01),B组较入院时增高,差异有统计学意义(P<0.01)。结论:CRP水平升高与绒毛膜羊膜炎的发生明显相关,CRP正常者是否抗生素治疗对胎盘组织学绒毛膜羊膜炎发生率、产后血CRP、PCT、WBC水平变化无明显影响,对于CRP升高者经抗生素抗感染治疗后能有效降低胎盘组织学绒毛膜羊膜炎发生率,并在一定程度上抑制分娩后血CRP、PCT、WBC水平升高及抗炎性细胞因子IL-6、IL-8水平的升高。
C反应蛋白;降钙素原;白细胞介素-6;白细胞介素-8;胎膜早破;抗生素;感染
胎膜早破是指临产前发生的胎膜破裂,若发生于妊娠37周后为足月胎膜早破,临床症状多为不伴有疼痛的阴道流液[1]。胎膜早破的主要发生原因为细菌、支原体感染,感染造成的胎膜早破又增加了孕妇宫内感染的机率[2]。因此,胎膜早破发生后,抗感染治疗可以很大程度地减少对母婴的危害,探索某种理想的指标来指导抗生素的应用显得尤为重要。C反应蛋白(C-reactive protein,CRP)是无特异性的人类急性时相反应蛋白,降钙素原(PCT)是新兴的细菌感染特异性标志物。研究[3-4]证实,CRP和PCT在感染性疾病的早期诊断中发挥重要作用,是产科常用于确诊胎膜早破感染病因学的重要指标。白介素(IL)-6、IL-8是启动、调控免疫细胞之间的重要介质,在抗感染、免疫等方面发挥重要作用。本研究旨在研究胎膜早破患者破膜12 h内根据CRP值决定预防性应用抗生素的可行性,现报告如下。
1 资料与方法
1.1 一般资料
选取2013年1月至2014年12月入院时未临产,且距破膜时间<12 h的足月胎膜早破患者138例为研究对象,年龄22~40岁,平均(28.5±3.0)岁;初产妇91例,经产妇47例。入组标准:①主诉阴道流液,pH试纸碱性变色,胰岛素样生长因子结合蛋白实验阳性;②对可疑病例消毒后放窥阴器检查,见后穹窿有液体或手触见宫颈口有液体流出,且取阴道液涂片镜检见羊齿状结晶,确诊为羊水;③入院距破膜时间<12 h,入院采血时未临产;④患者均知情同意,且经医院伦理委员会批准。排除标准:①存在临床感染征象,即存在母体心动过速、胎儿心动过速、母体发热、子宫激惹、羊水恶臭、母体白细胞达15×109/L、中性粒细胞达90%、其中任意一项绒毛膜羊膜炎临床表现;②患有肝病、自身免疫性疾病、风湿性疾病和其他感染性疾病以及入院前1周服用抗生素者;③分娩距破膜时间达24 h。孕妇入院后即抽取肘静脉血3 mL,置于干燥不含抗凝剂的试管内,离心后采集血清,用酶联免疫吸附测定法(ELISA)检测血清中CRP水平。CRP>8 mg/L的患者,采用随机数字表法分为A、B组,CRP<8 mg/L的患者,随机分为C、D组,在入院后、治疗观察分娩过程中出现了排除标准中的任一项则排除出组,最终入组共138例:A组34例,B组36例,C组42例,D组26例。4组一般资料比较无统计学差异,具有可比性(P>0.05)。见表1。

表1 各组一般资料比较±s)
1.2 方法
1.2.1 治疗方法 A、C组破膜后预防性应用抗生素,头孢唑啉钠2.0 g+氯化钠注射液250 mL静滴。B、D组不应用抗生素。各组患者均在破膜24 h内分娩。
1.2.2 检测方法 分娩时(阴道分娩或剖宫产)取靠近宫颈口的胎盘胎膜组织约3 cm×3 cm×3 cm大小,用10%甲醛固定,送病理学检查,根据组织学绒毛膜羊膜炎诊断标准[5]诊断组织学绒毛膜羊膜炎。所有孕妇分别于入院时、分娩后2 h采集静脉血6 mL(3 mL×2管),ELISA法测定血清CRP水平,试剂盒购自北京利德曼生化股份有限公司。ELISA法测定血清IL-6、IL-8水平,试剂盒由深圳达科为生物技术有限公司提供。静脉全血通过血细胞分析仪(日本希森美康医用电子有限公司生产,Sysmex XE-2100D)进行血常规白细胞计数(WBC)检测。
1.3 观察指标
观察4组孕妇组织学绒毛膜羊膜炎发生率,入院时、分娩后血CRP、PCT水平、WBC数量、血IL-6、IL-8水平变化。
1.4 统计学分析
2 结果
2.1 4组组织学绒毛膜羊膜炎发生情况
B组胎盘组织学绒毛膜羊膜炎发生率为94.44%(34/36),高于D组的26.92%(7/26),差异有统计学意义(P<0.01)。A组胎盘组织学绒毛膜羊膜炎发生率为41.18%(14/34),明显低于B组94.44%(34/36),差异有统计学意义(P<0.01);C组胎盘组织学绒毛膜羊膜炎发生率与D组比较无统计学差异(P>0.05)。见表2。
2.2 4组入院时、分娩后血CRP、PCT水平及WBC数量比较
4组入院时PCT、WBC数量差异均无统计学意义(P>0.05)。各组分娩后血CRP、PCT水平及WBC数量均高于入院时,差异有统计学意义(P<0.05)。B组分娩后血CRP、PCT水平及WBC数量高于A组、C组、D组,差异有统计学意义(P<0.01)。见表3。
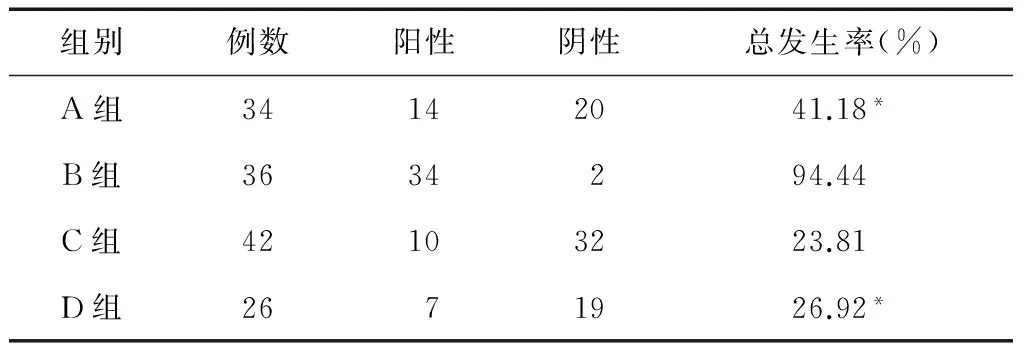
表2 4组胎盘组织学绒毛膜羊膜炎发生率
*P<0.01,与B组比较。

表3 4组入院时、分娩后血CRP、PCT水平及WBC数量比较
*P<0.05,与入院时比较; #P<0.01,与B组比较。
2.3 4组入院时、分娩后血IL-6、IL-8变化情况
4组入院时血清IL-6、IL-8水平差异无统计学意义(P>0.05)。分娩后,A、C组血清IL-6、IL-8水平均较入院时降低,B组增高,差异有统计学意义(P<0.01),D组无显著变化(P>0.05)。见表4。

表4 4组入院时、分娩后血IL-6、IL-8水平比较
*P<0.01,与入院时比较。
3 讨论
胎膜早破的原因尚不明确,但已公认感染(微生物感染为首要因素[6])在胎膜早破的发生过程中发挥了重要作用。发生胎膜早破的孕妇,一般建议破膜时间>12 h可予预防性使用抗生素,但无具体的时间要求,亦无具体参考指标指导预防性使用抗生素。国内外亦缺少关于胎膜早破抗生素预防性应用的相关研究。但是,适时对亚临床感染的胎膜早破孕妇使用抗生素,能够有效降低宫内感染的发生率,对新生儿感染的有效预防有重要作用。更合理地预防性应用抗生素能够进一步减少医疗资源浪费和改善新生预后,为社会带来经济和社会效益。
一般情况下,在胎膜早破前数周,甚至数月时就可发生宫内感染,感染晚期才会出现羊膜腔感染征象。CRP为急性时相反应蛋白,CRP作为能够反映炎症状态的重要指标对宫内感染也有监测作用[7-9]。在胎膜早破并发新生儿感染方面,CRP有一定的特异性和敏感性。在绒毛膜羊膜炎的发生病例中,母体发热前21~34 h时,就存在血清CRP水平升高的现象,这说明CRP对绒毛膜羊膜炎的预测价值较高[10]。临产前72 h血清中CRP水平可作为早期识别组织学绒毛膜羊膜炎而无羊膜腔感染的重要标志物。孕妇临产前72 h血清中CRP水平是新生儿脐带炎及早发型新生儿败血症的一个独立的预测,CRP水平<8 mg/L具有良好的阴性预测,能排除新生儿脐带炎及早发型新生儿败血症[11],血CRP>8mg/L提示羊膜腔感染[12]。关于胎膜早破产妇血清CRP水平变化及意义的研究[13]亦提示:CRP水平与胎盘绒毛膜羊膜炎发生率呈正相关,胎膜早破产妇血清CRP高于正常,检测孕妇血CRP水平有助于早期诊断胎膜早破并发亚临床绒毛膜羊膜炎。
本研究中孕妇均为胎膜破裂12 h内入院,且于破膜24 h内完成分娩,在不予抗生素干预的情况下,血清CRP>8 mg/L的孕妇,组织学绒毛膜羊膜炎发生率明显高于血清CRP<8 mg/L的孕妇,可见CRP水平升高与组织学绒毛膜羊膜炎的发生明显相关。血清CRP>8 mg/L的孕妇,抗生素预防性治疗后组织学绒毛膜羊膜炎的发生明显下降,可见对于CRP增高者抗生素抗感染治疗能有效降低胎盘组织学绒毛膜羊膜炎发生率。CRP<8 mg/L患者,不预防性使用抗生素,亚临床绒毛膜羊膜炎的发生未明显增多;提示对于预计能够在破膜24 h内分娩的CRP<8 mg/L患者预防性应用抗生素无明显必要性。
本研究还发现孕妇产后血CRP、PCT水平及WBC计数较入院时明显升高,分析可能是由于产妇刚经历过产程或手术,可能导致应激性的血CRP、PCT、WBC水平升高。但CRP增高未抗生素治疗者产后血CRP、PCT、WBC水平升高较抗生素治疗者增高明显,考虑其在应激同时存在感染性升高,对于CRP增高患者预防性使用抗生素,可在一定程度上抑制分娩后血CRP、PCT、WBC水平升高。而对于CRP正常产妇预防性使用抗生素与未抗生素治疗者产后CRP、PCT、WBC水平增高无明显差异,可见对于CRP正常患者可考虑暂不予预防性使用抗生素。
IL-6、IL-8等均参与了机体的炎症反应过程。研究[14]证实,血清IL-6和IL-8水平的升高与细菌感染的严重程度密切相关。本研究结果表明,发生胎膜早破的孕妇经抗生素治疗后,血清IL-6和IL-8水平明显降低,如不予抗生素治疗,入院时CRP增高患者血清IL-6和IL-8水平增高明显,CRP正常患者无显著变化,提示对于入院时CRP增高患者抗生素应用的必要性,而对于CRP正常的胎膜早破患者无明显必要性。
本研究旨在探讨胎膜早破患者胎膜破裂12 h内,且于破膜24 h内完成分娩,CRP<8 mg/L患者应用抗生素的必要性,为临床胎膜早破合理应用抗生素提供参考和依据,在保障母婴预后的同时减少医疗浪费。感染是胎膜早破的主要原因及并发症,及时治疗感染能够有效减少产妇及围生儿并发症的发生[15]。CRP水平升高与绒毛膜羊膜炎的发生明显相关,经抗生素抗感染治疗后能有效降低组织学绒毛膜羊膜炎发生率,并在一定程度上抑制分娩后血CRP、PCT、WBC水平升高及抗炎性细胞因子IL-6、IL-8水平的升高,但对于预计能够在破膜24 h内分娩的CRP<8mg/L患者预防性应用抗生素无明显必要性。
[1] 高亮,程慧清,徐发林.早期足月儿围产期高危因素及并发症临床特征的研究[J].中华围产医学杂志,2016,19(3):212-218.
[2] McQuivey RW,Block JE.ROM Plus®:accurate point-of-care detection of ruptured fetal membranes[J].Med Devices (Auckl),2016,9(9):69-74.
[3] 中华医学会妇产科学分会产科学组.胎膜早破的诊断与处理指南(2015) [J].中华围产医学杂志,2015,18(3):161-167.
[4] Park CW,Park JS,Moon KC,etal.Preterm labor and preterm premature rupture of membranes have a different pattern in the involved compartments of acute histologoic chorioamnionitis and/or funisitis:Patho-physiologic implication related to different clinical manifestations[J].Pathol Int,2016,66(6):325-332.
[5] 曹泽毅.中华妇产科学(临床版)[M].北京:人民卫生出版社,2010:34,227-228.
[6] Maciejewski TM, Lęcka R, Chelchowska M,etal.Serum nitric oxide metabolites as a predictive factor of premature delivery[J].Pol Merkur Lekarski,2015,39(229):14-17.
[8] 王剑平,王玉环,吕杰强.胎膜早破孕妇血清及羊水中可溶性髓系细胞触发受体-1水平预测绒毛膜羊膜炎的价值[J].中华围产医学杂志,2011,14(11):689-692.
[9] Kwak DW,Cho HY,Kwon JY,etal.Usefulness of maternal serum C-reactive protein with vaginal Ureaplasma urealyticum as a marker for prediction of imminent preterm delivery and chorioamnionitis in patients with preterm labor or preterm premature rupture of membranes[J].J Perinat Med,2015,43(4):409-415.
[10]Koseoglu SB,Guzel AI,Deveer R,etal.Maternal serum amyloid A levels in pregnancies complicated with preterm prelabour rupture of membranes[J].Ginekol Pol,2014,85(7):516-520.
[11]吴翼君,余静,管利荣.CRP以及PCT检测应用于胎膜早破新生儿细菌感染的诊断意义[J].标记免疫分析与临床,2015,22(7):640-645.
[12]彭忠英,钟少平,刘霞,等.C-反应蛋白与白细胞计数对早产型胎膜早破患者感染的诊断价值[J].浙江医学,2015,37(10):858-860.
[13]Cobo T,Jacobsson B,Kacerovsky M,etal.Systemic and local inflammatory response in women with preterm prelabor rupture of membranes[J].PLoS One,2014,9(1):e85277.
[14]Pavcnik-Arnol M,Lucovnik M,Kornhauser-Cerar L,etal.Lipopolysaccharide-binding protein as marker of fetal inflammatory response syndrome after preterm premature rupture of membranes[J].Neonatology,2014,105(2):121-127.
[15]Martinez-Lopez DG,Funderburg NT,Cerissi A,etal.Lipopolysaccharide and soluble CD14 in cord blood plasma are associated with prematurity and chorioamnionitis[J].Pediatr Res,2014,75(1):67-74.
(学术编辑:石琪)
Study on feasibility of reasonable preventive application of antibiotics in patients with CRP-guided premature rupture of fetal membrane
LIU Qiao-ling,LING Ling
(DepartmentofGynecologyandObstetrics,JiangningHospitalAffiliatedtoNanjingMedicalUniversity,Nanjing211100,Jiangsu,China)
Objective:To explore the feasibility of reasonable preventive application of antibiotics in patients with C-reactive protein (CRP)-guided premature rupture of fetal membrane (PROM).Methods:A total of 138 patients with PROM who were not in labor with rupture of fetal membrane <12 h on admission were selected to detect the level of serum CRP.Patients with CRP >8 mg/L were randomly divided into group A (n=34) and group B (n=36),while those with CRP <8 mg/L into group C (n=42) and group D (n=26).Groups A and C received preventive application of antibiotics,while groups B and D did not. All groups delivered within 24 h after rupture of membrane.The rate of histological chorioamnionitis,and the changes of serum CRP level,proclacitonin (PCT) level, white blood cell count (WBC),interleukin (IL)-6 level and IL-8 level on admission and after delivery were observed in all groups.Results:The rate of histological chorioamnionitis was 94.44% (34/36) in group B,evidently higher than the 26.92% (7/26) in group D and 41.18% (14/34) in group A,the difference was statistically significant (P<0.01).But there was no significant difference between groups C and D in the rate of histological chorioamnionitis (P>0.05).After delivery,serum CRP level,PCT level and WBC were markedly higher in all groups than those on admission,and the differences were significant (P<0.05),which were notably higher in group B than those in the rest groups,the difference was statistically significant (P<0.01).The levels of serum IL-6 and IL-8 decreased in both groups A and C after delivery than those on admission,the difference was statistically significant (P<0.01),but increased prominently in group B than that on admission,the difference was statistically significant (P<0.01).Conclusion:Increase of CRP level has obvious association with the occurrence of histological chorioamnionitis,but whether using antibiotics has insignificant influence on the rate of histological chorioamnionitis,and the changes of postnatal serum CRP,PCT and WBC in patients with normal CRP level. As to patients with increased CRP,preventive application of antibiotics can effectively reduce the rate of histological chorioamnionitis and inhibit the increase of postnatal serum CRP,PCT and WBC as well as anti-inflammatory cytokines IL-6 and IL-8 levels to some extent.
C-reactive protein;Proclacitonin;Interleukin-6;Interleukin-8;Premature rupture of fetal membrane;Antibiotics;Infection
10.3969/j.issn.1005-3697.2016.06.018
江苏省南京市卫生局医学科技发展项目(YKK13212)
2016-04-23
刘巧玲(1971-),女,副主任医师。E-mail:1134447805@qq.com
凌玲,E-mail:22452505@qq.com
时间:2017-1-3 22∶01
http://www.cnki.net/kcms/detail/51.1254.R.20170103.2201.036.html
1005-3697(2016)06-0844-04
R722.1
A

