局部晚期鼻咽癌调强放疗远期疗效分析
局部晚期鼻咽癌调强放疗远期疗效分析
张典刚1, 黄莉1, 耿晓涛1, 王若峥1,2
(新疆医科大学1附属肿瘤医院放疗中心,2新疆肿瘤学重点实验室,乌鲁木齐830011)
摘要:目的评价调强放射治疗局部晚期鼻咽癌的远期疗效。方法对2008年1—12月在新疆医科大学附属肿瘤医院接受放射治疗并完成根治剂量、疗前及疗中无远处转移证据且临床分期为Ⅲ期及Ⅳa期的56例鼻咽癌患者的临床资料进行回顾性分析。采用同步推量调强放射治疗技术治疗,观察远期疗效及其影响因素。结果随访率为94.6%,5年总生存率、5年无远处转移生存率、5年疾病特异生存率分别为68.0%、67.3%、72.1%。多因素分析显示:N分期和双侧颈部淋巴结转移是影响无远处转移生存的独立预后因素。结论采用调强放疗技术治疗局部晚期鼻咽癌可提高远期疗效,远处转移是治疗失败的主要因素,N分期和双侧颈部淋巴结转移是生存率的影响因素。
关键词:鼻咽肿瘤/放射疗法; 放射疗法, 调强; 生存; 预后
中图分类号:R739.63文献标识码:A
doi:10.3969/j.issn.1009-5551.2015.01.004
[收稿日期:2014-10-21]
基金项目:国家自然科学基金(81360667)
作者简介:哈力旦木·吾加不都(1989-),女(维吾尔族),在读硕士,研究方向:维吾尔医学。
基金项目:科技部国际合作项目(2012DFA31560),国家自然科学基金(81160327),新疆维吾尔自治区国际合作项目(201141138,20126024),乌鲁木齐市人才工程重点培养对象专项基金(P112310001)
作者简介:姜鹏(1984-),男,在读硕士,研究方向:肿瘤放射治疗基础与临床。
Long-term results in locally advanced nasopharyngeal carcinoma
treated by intensity-modulated radiotherapy
ZHANG Diangang1, HUANG Li1, GENG Xiaotao1,WANG Ruozheng1,2
(2DepartmentofRadiationOncology,AffiliatedTumorHospital,2KeyLaboratoryofOncology,
XinjiangMedicalUniversity,Urumqi830011,China)
Abstract:ObjectiveTo evaluate the 5 years results in nasopharyngeal carcinoma(NPC) patients treated by intensity modulated radiotherapy (IMRT). MethodsFrom January, 2008 to December, 2008, a total of 56 cases in-patients on primary NPC with stages III and IVa were treated with radical radiotherapy at our cancer center. All of which had no evidence of distant metastasis before and during the treatment. Intensity-modulated radiotherapy with simultaneous integrated boost was used to observe the long-term effects and its influencing factors. ResultsThe follow up rate was 94.6%, The 5-year overall survival rate, distant metastasis-free survival rate, disease specific survival rate were 68.0%, 67.3% and 72.1%. Multivariate analysis showed that N stage and Bilateral cervical lymph node metastasis were the independent prognostic factors for the distant metastasis-free survival. ConclusionNPC treated with IMRT could get good long-term survival. Distant metastasis was the main cause of treatment failure. N stage and Bilateral cervical lymph node metastasis were prognostic factors for the distant metastasis-free survival.
Key words: nasopharyngeal neoplasms/radiotherapy; radiotherapy, intensity-modulated; survive; prognosis
放射治疗是鼻咽癌治疗的主要手段,随着CT、MRI、PET/CT等影像学手段的广泛应用,鼻咽癌的临床分期不断细化,能更精确地指导放射治疗靶体积的勾画。从二维常规放疗到三维适形放疗,再到三维适形调强放疗(intensity-modulated radiotherapy,IMRT),放射治疗技术取得不断进步[1-4],结合后装和插植等近距离治疗手段,鼻咽癌的疗效经历了数个质的飞跃,5年生存率已提高到目前的80%左右[5-6]。新疆医科大学附属肿瘤医院自2005年1月开始采用逆向计划调强技术9个共面射野治疗鼻咽癌,结合MRI等影像资料制定放疗计划,取得了较好的近期疗效。同时,在临床工作中也发现了一些问题:远处转移仍然是治疗失败的重要原因;部分患者同步化疗的依从性较差;调强放射治疗后患者出现鼻咽部出血甚至大出血危及生命等。本研究通过对新疆医科大学附属肿瘤医院收治的56例Ⅲ期及Ⅳa期病例临床资料进行回顾性分析,评价调强放疗治疗局部晚期鼻咽癌的远期疗效。
1资料与方法
1.1一般资料选择2008年1-12月新疆医科大学附属肿瘤医院收治的原发鼻咽癌患者93例,其中治疗前及治疗中无远处转移证据、完成根治剂量放射治疗且2008分期为Ⅲ期及Ⅳa期的56例局部晚期鼻咽癌病例进入本组分析。所有病例具有治疗前鼻咽部+颈部增强CT扫描结果,具有鼻咽部+颈部增强MRI资料,见表1。
1.2治疗方法
1.2.1放射治疗采用同步推量调强放射治疗技术,9个共面射野、鼻咽及颈部全程调强放射治疗,放射源为VARIAN23EX型直线加速器6MV高能X射线。靶区定义:鼻咽大体肿瘤体积(GTVnx)包括影像学和内窥镜检查可见的原发肿瘤,颈部阳性淋巴结大体肿瘤体积(GTVnd)包括影像学和触诊可确定的转移淋巴结,PGTVnx为GTVnx外放5 mm,CTV1为PGTVnx+周围高危区域(整个鼻咽腔黏膜及黏膜下5 mm、颅底、翼腭窝、咽旁间隙、鼻腔上颌窦后1/3、下界到舌骨水平)+上颈部淋巴引流区;CTV2为中下颈淋巴引流区,PTV1为CTV1外放3 mm,PTV2为CTV2外放3 mm。处方剂量:第一阶段计划:GTVnx单次剂量2.24 Gy,PGTVnx单次剂量2.12 Gy,PTV1和PTV2单次剂量1.82 Gy,分割次数均为28次;第二阶段计划:GTVnx单次剂量2.24 Gy,PGTVnx单次剂量2.12 Gy,PTV1单次剂量1.82 Gy,分割次数均为5次。累积处方剂量:GTVnx 73.92 Gy/33 F,PGTVnx 69.96 Gy/33 F,PTV1为60.06 Gy/33 F,PTV2为50.96 Gy/28 F(对于中下颈淋巴结转移病例,PTV2同样要给予累积剂量60.06 Gy/33 F)。治疗计划系统:逆向调强放疗计划采用Cadplan 6.0或Eclipse设计9个共面照射野,利用等剂量曲线和剂量-体积直方图(Dose-volume histogram,DVH)评价治疗计划。治疗计划评价标准:PTV接受>105 %的处方剂量体积<20 %,同时PTV<95 %的处方剂量体积<3 %,PTV范围外任何地方不能出现>110%的处方剂量。靶体积的剂量要求 V95≥95 %,治疗计划的最大剂量应在靶体积内。鼻咽部残留病灶:根治剂量放射治疗后鼻咽及咽旁间隙局部病变残留,且最大径≤4 cm的病例,3~4 w后重新CT模拟机定位行X线立体定向放射治疗,GTV为影像学和内窥镜检查可见的残留病灶,单次剂量3 Gy,周一、三、五各1次,共执行3次,总处方剂量为9 Gy。本组患者有6例行X线立体定向放射治疗推量。
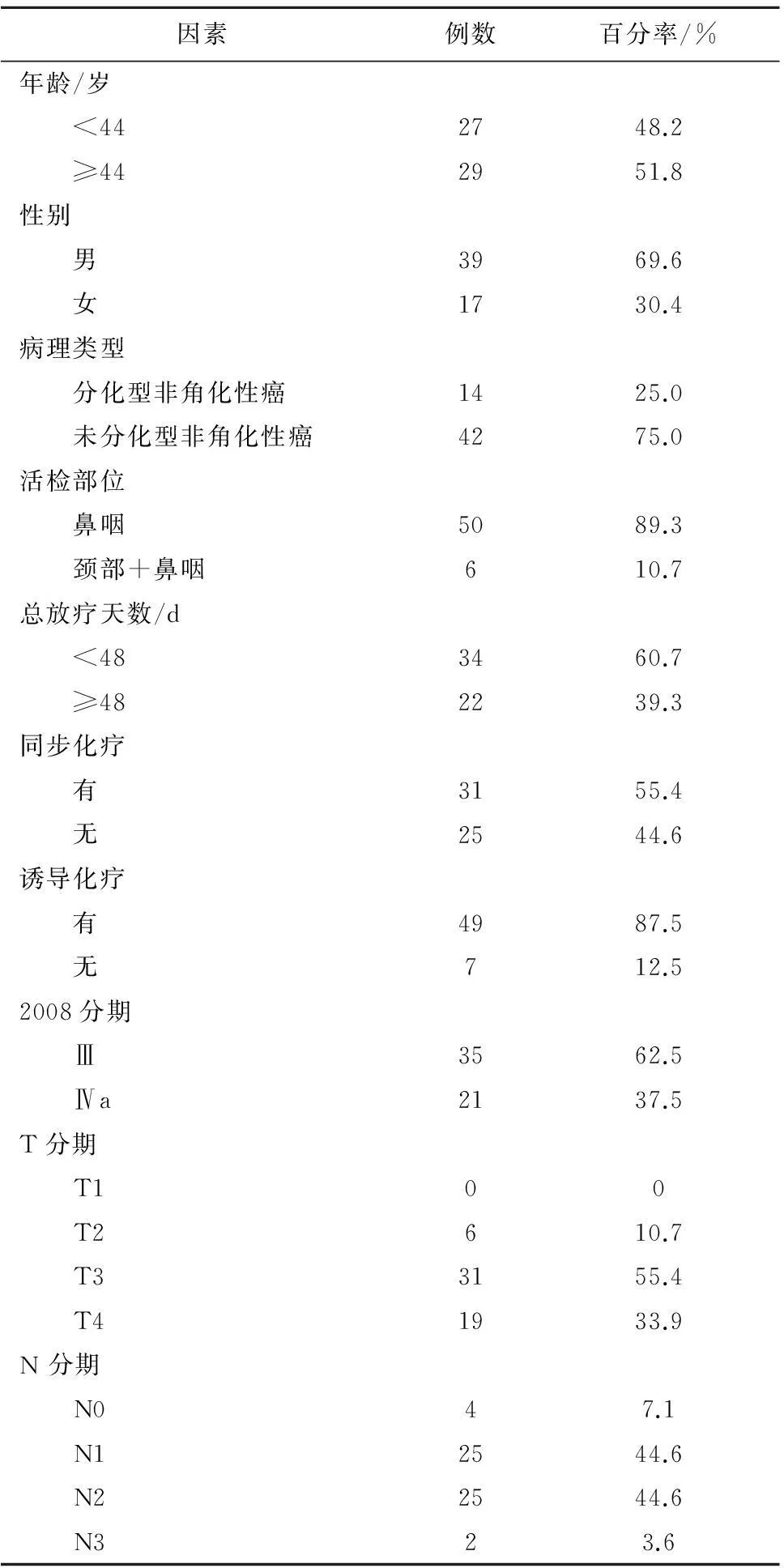
表1 56例Ⅲ期、Ⅳa期鼻咽癌病例临床资料
1.2.2化学治疗87.5%(49/56)的病例接受了以TP方案为主的诱导化疗2个周期:多西他赛 75 mg/m2,第 1 、8天静脉滴注;顺铂 75 mg/m2,分3 d静脉滴注,21 d为1个周期。55.4%(31/56)的病例在诱导化疗后3~4 w接受了单药顺铂方案同步化疗:顺铂 30 mg/m2第1天,每周方案,另有3例同步化疗同时行尼妥珠单抗靶向治疗,1例同步化疗同时行西妥昔单抗靶向治疗。41.1%(23/56)的病例接受了以TP方案为主的辅助化疗2个周期:多西他赛75 mg/m2,分第1、8天静脉滴注,顺铂 75 mg/m2,分3 d静脉滴注,21 d为1个周期。其中诱导化疗续贯同步化疗21例,占37.5%。
1.3随访方法随访自放射治疗开始之日起至2013年7月,第1~2年每3个月随访1次,第3年及以后每6个月随访1次,随访形式为门诊/住院复查。随访内容包括血液生化检查、胸部正侧位片、腹部B超、鼻咽镜、鼻咽+颈部MRI及全身骨显像等。
1.4统计学处理采用SPSS 15.0软件包进行统计学分析,5年总生存率、5年无远处转移生存率、5年疾病特异生存率采用Kaplan-Meier方法,单因素分析采用Log-rank检验差异性。多因素分析采用COX风险比例模型(Enter法)筛选与总生存相关因素。采用双侧检验,P<0.05为差异有统计学意义。
2结果
2.1随访结果自放疗开始随访至2013年7月,随访时间4~66个月,中位随访时间55个月,失访3例,随访率为94.6%。鼻咽复发8例,颈部复发5例,远处转移17例,多发生于N2及N3期病例(11/17),累积远处转移发生率为30.4%。存活39例,死亡17例,其中死于远处转移11例(占64.7%),死于局部区域复发3例,死于鼻咽部大出血2例,心源性猝死1例。
2.2生存结果本组病例5年总生存率 (overa l survival rate,OSR)、5年无远处转移生存率(distant metastasis-free survival rate,DMFSR)、5年疾病特异生存率(disease specific survival rate,DSSR)分别为68.0%、67.3%、72.1%;5年局部控制率为85.7%,5年区域控制率为91.1%。总生存率曲线见图1。
2.3影响总生存率因素的单因素结果分别将性别、年龄、T分期、N分期、总放疗天数、双侧颈部淋巴结转移、同步化疗进行单因素统计分析,发现N分期和双侧颈部淋巴结转移是影响总生存率的因素,见表2。
2.4影响无远处生存率因素的多因素结果将性别、年龄、T分期、N分期、双侧颈部淋巴结转移、同步化疗进行多因素统计分析,发现N分期和双侧颈部淋巴结转移是影响无远处生存率的独立因素,见表3。
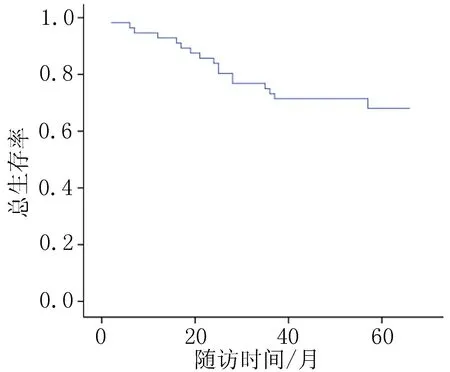
图1 56例Ⅲ期、Ⅳa期鼻咽癌总生存率曲线
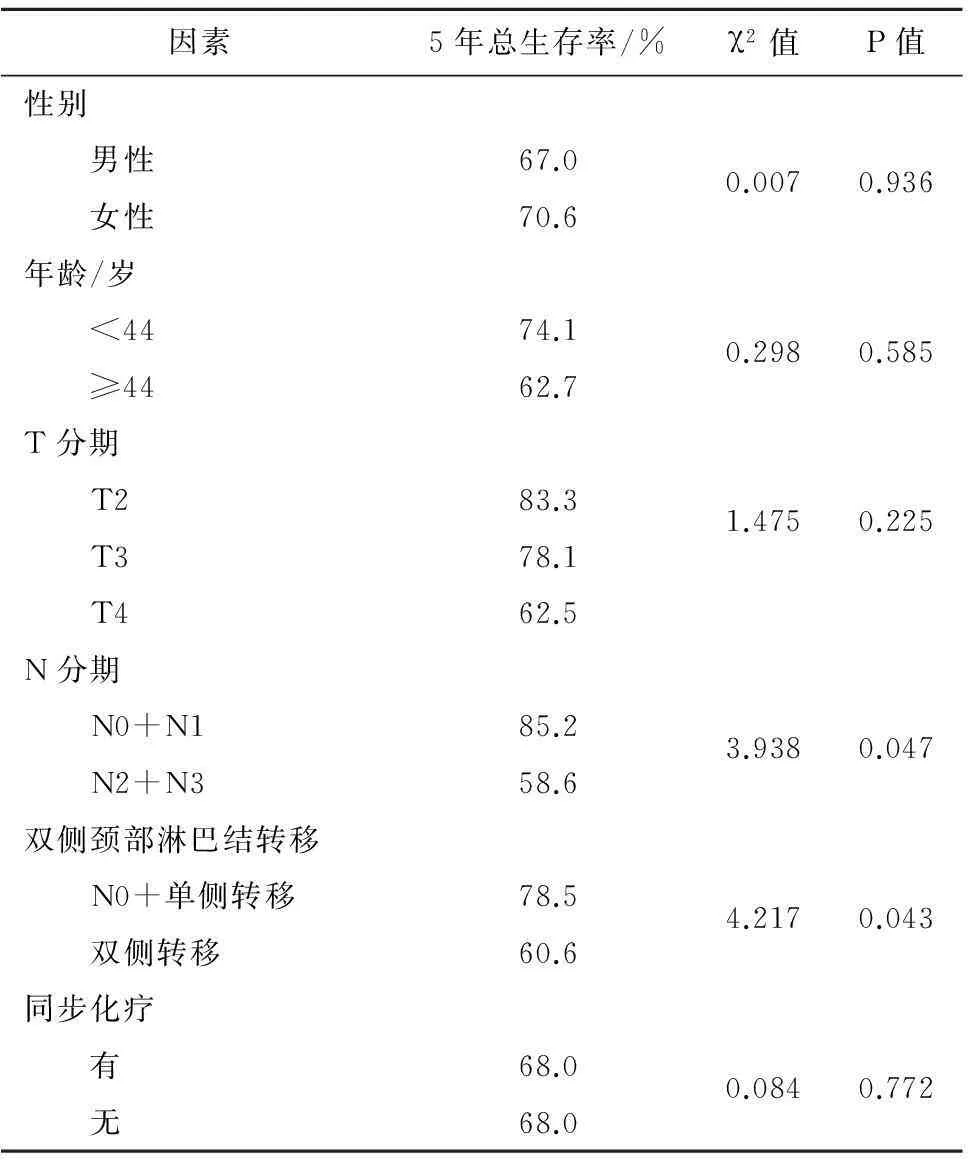
因素5年总生存率/%χ2值P值性别 男性67.00.0070.936 女性70.6年龄/岁 <4474.10.2980.585 ≥4462.7T分期 T283.31.4750.225 T378.1 T462.5N分期 N0+N185.23.9380.047 N2+N358.6双侧颈部淋巴结转移 N0+单侧转移78.54.2170.043 双侧转移60.6同步化疗 有68.00.0840.772 无68.0
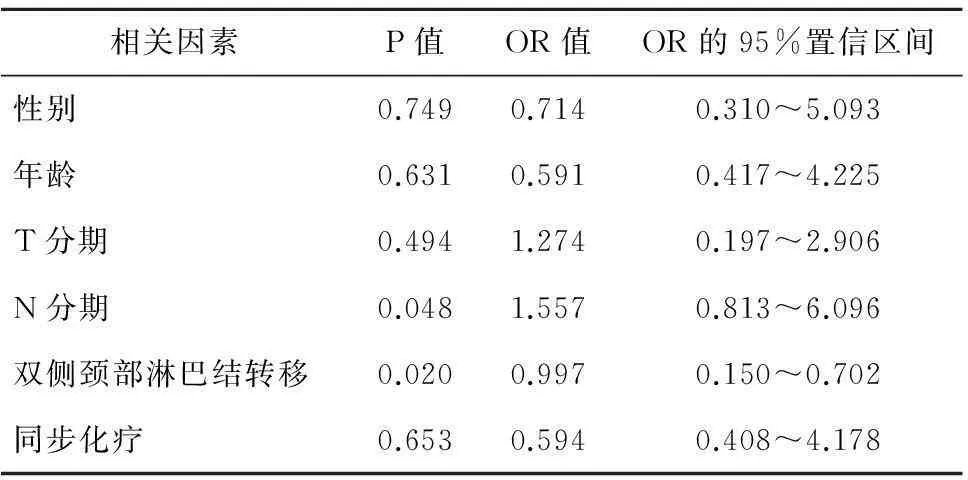
表3 56例Ⅲ期、Ⅳa期鼻咽癌无远处生存率多因素分析
3讨论
放射治疗是鼻咽癌治疗的主要手段,剂量效应关系的研究结果提示,鼻咽癌是剂量依赖性肿瘤,提高局部的照射剂量可以提高局部控制率,从而转化为生存获益。作为一种提高生物有效剂量和治疗强度的方法,各种调强放射治疗技术已经成为鼻咽癌放射治疗的主流,IMRT可不同程度提高鼻咽癌的局部区域控制率,减少局部区域复发率,从而提高总生存率[7]。冯梅等[5]分析了402例Ⅲ期、IVa期鼻咽癌患者IMRT远期疗效,单纯放疗组5年OSR为72.9%,5年DMFSR为73.2%;放化疗组则分别为79.1%和78.0%。孙学明等[8]报道179例N晚期鼻咽癌IMRT远期疗效,单纯放疗组5年OSR为47.7%,5年DMFSR为49.2%;放化疗组则分别为73.7%和68.3%。本组56例Ⅲ期、Ⅳa期鼻咽癌患者中,31例接受了单药顺铂每周方案同步化疗,5年OSR为68.0%,5年DMFSR为67.3%,略低于以上文献报道,考虑与3个因素有关:(1)本组病例鼻咽总剂量为73.92 Gy,低于以上文献报道的76 Gy;(2)本组病例中N2及N3期病例占到48.2%,累积远处转移发生率达到30.4%,远处转移成为死亡的首要原因,从而影响了OSR和DMFSR;(3)本研究为回顾性生存分析,病例数较少,可能会对统计分析结果产生一定影响。
鼻咽癌局部区域复发的减少,凸显出远处转移成为治疗失败的主要原因,国内外文献报道较高的远处转移发生率没有显著改变。本组病例共出现17例远处转移,累积远处转移发生率为30.4%,占死亡原因的64.7%。更加重要的是,与局部区域复发相比,一旦出现了远处转移,现有的治疗手段效果均较差,严重影响了鼻咽癌总生存率的进一步提高,提示需要全面评价远处转移的风险,采取相应的对策进行分层治疗。一般认为N分期与远处转移密切相关,而有关年龄、性别、放疗中断时间等因素对远处转移的影响,大多存在争议。肖光莉等[9]对299例鼻咽癌行多因素分析,发现性别、临床分期、淋巴结包膜外侵犯是影响5年DMFSR的独立预后因素,认为年龄<45岁男性患者更容易出现癌细胞远处转移,提示雄激素水平可能是导致男性鼻咽癌患者预后较差的重要原因。高颖川等[10]分析339例鼻咽癌预后因素,认为无远处转移生存率与临床分期和年龄相关。此外,Liang等[11]对333例鼻咽癌初始肿瘤最大直径进行了分析,发现肿瘤最大径也是影响鼻咽癌IMRT后OSR和DMFSR的独立因素。我国鼻咽癌2008年分期已将双侧颈部淋巴结转移升级为N2期,本研究多因素分析采用COX风险比例模型(Enter法),筛选出与无远处转移生存率相关因素为N分期和双侧颈部淋巴结转移,与以上文献报道结果类似。需要说明的是鼻咽癌2008年分期将双侧颈部淋巴结转移的N分期提高到N2期,也是基于双侧颈部淋巴结转移是远处转移发生和总生存率及无远处转移生存率降低的不良预后因素,从而与鼻咽癌国际抗癌联盟(UICC)分期保持了一致。本组病例中双侧颈部淋巴结转移病例占到48.2%,单因素分析和多因素分析均提示其为影响总生存率的独立因素,同时也验证了我国鼻咽癌2008分期中N分期修改的合理性,在今后的工作中仍可扩大病例数继续进行分析研究。
为了进一步提高鼻咽癌患者的总生存率,预防并治疗鼻咽癌远处转移的发生,临床肿瘤学家进行了大量尝试,美国国立综合癌症网络(NCCN)指南也将同步放化疗推荐为Ⅱ期以上鼻咽癌的标准治疗,但其证据多来自于常规放疗技术,且只有同步化疗显示出生存获益,不能完全排除同步化疗因为增加了放疗时的治疗强度而转化为总生存率的提高[12]。已有学者提出在IMRT技术条件下重新审视同步化疗的地位问题[13-14],也有学者尝试一些等效低毒的化疗方案,以提高患者耐受性[15-16]。分子靶向药物与放疗的配合是讨论的热点问题之一。本组病例中有4例同步单药顺铂化疗同时配合使用分子靶向药物,将之归类为同步化疗组,单因素和多因素分析均未发现同步化疗(包括同时使用分子靶向药物)可提高总生存率,究其原因可能与病例数偏少及同步放化疗毒副作用较大导致患者耐受性差而不能完成完整同步化疗周期有关。提示在当今IMRT技术条件下,可以进一步提高鼻咽癌的照射剂量,有关同步化疗及分子靶向药物地位问题,需要多中心随机对照临床试验以提供更加有力的证据。
本组病例中分期为Ⅳa期和Ⅲ期的2例患者因鼻咽部大出血死亡,后者IMRT 70 Gy后因鼻咽肿物残留,4 w后隔日行X线立体定向放射治疗3 Gy/次,共3次,考虑可能与局部病变侵犯范围较广以及合并糖尿病、高剂量照射后组织黏膜修复能力较差有关。吴君心等[17]报道60例放疗后鼻咽坏死病例,其中合并糖尿病12例,IMRT初治病例28例,认为此类患者鼻咽部大出血和衰竭是死亡的主要原因,坏死灶累及颈内动脉是预后独立危险因素,认为放疗剂量、疗程及肿瘤分期是鼻咽坏死形成的重要危险因素。
总之,现代放疗技术条件下,鼻咽癌局部区域控制率及总生存率都得到了提高,远处转移是治疗失败的主要原因。需继续探讨在IMRT技术基础上化学治疗的作用和地位,同时关注鼻咽大出血、颞叶损伤等严重并发症。针对EGFR、VEGF、COX-2、LMP1等靶点的药物治疗是鼻咽癌个体化治疗的重要组成部分。
参考文献:
[1]Mohandas A, Marcus C, Kang H, et al. FDG PET/CT in the management of nasopharyngeal carcinoma[J]. Am J Roentgenol, 2014, 203(2):146-157.
[2]Jang-Chun L, Jing-Min H, Yee-Min J, et al. Comparisons of quality of life for patients with nasopharyngeal carcinoma after treatment with different RT technologies[J]. Acta Otorhinolaryngol Ital, 2014, 34(4):241-246.
[3]Jin X, Yi J, Zhou Y, et al. A new plan quality index for nasopharyngeal cancer SIB IMRT[J]. Phys Med, 2014, 30(1):122-127.
[4]胡云辉,夏琳,王若峥. 鼻咽癌放疗后无进展生存者的生存质量分析[J]. 新疆医科大学学报, 2012, 35(3):269-275.
[5]冯梅,范子煊,黎杰,等. 582例鼻咽癌调强放疗5年远期疗效及预后分析[J]. 中华放射肿瘤学杂志, 2011, 20(5):369-373.
[6]Wu F, Wang R, Lu H, et al. Concurrent chemoradiotherapy in locoregionally advanced nasopharyngeal carcinoma:treatment outcomes of a prospective, multicentric clinical study[J]. Radiother Oncol, 2014, 112(1):106-111.
[7]Wong FC, Ng AW, Lee VH, et al. Whole-field simultaneous integrated-boost intensity-modulated radiotherapy for patients with nasopharyngeal carcinoma[J]. Int J Radiat Oncol Biol Phys, 2010, 76(1):138-145.
[8]孙学明,黄莹,陈春燕,等. N晚期鼻咽癌调强放疗远期疗效评价[J]. 中华放射肿瘤学杂志, 2013, 22(3):225-229.
[9]肖光莉,丘熹彬,王卫华,等. 鼻咽癌调强放疗长期疗效及预后分析[J]. 中华放射肿瘤学杂志, 2012, 21(6):488-491.
[10]高颖川,朱小东,李龄,等. 339例鼻咽癌调强放疗临床疗效分析[J]. 中国肿瘤临床, 2012, 39(24):2029-2035.
[11]Liang SB, Deng YM, Zhang N, et al. Prognostic significance of maximum primary tumor diameter in nasopharyngeal carcinoma[J]. BMC Cancer, 2013, 27(13):260-267.
[12]Baujat B, Audry H, Bourhis J, et al. Chemotherapy in locally advanced nasopharyngeal carcinoma:an individual patient data meta-analysis of eight randomized trials and 1753 patients[J]. Int J Radiat Oncol Biol Phys, 2006, 64(1):47-56.
[13]Lin S, Lu JJ, Han L, et al. Sequential chemotherapy and intensity modulated radiation therapy inthe management of locoregionallyadvanced nasopharyngeal carcinoma experience of 370 consecutive cases[J]. BMC Cancer, 2010,10(10):39-47.
[14]潘建基,宗井凤. 调强放射治疗模式下鼻咽癌多学科治疗策略的思考[J]. 中国肿瘤临床, 2012, 29(24):1989-1992.
[15]韩淑红,于兰,张佩娟,等. 局部晚期鼻咽癌诱导化疗后调强放疗同期化疗疗效评价[J]. 中华放射肿瘤学杂志, 2013, 22(1):47-51.
[16]He X, Ou D, Ying H, et al. Experience with combination of cisplatin plus gemcitabine chemotherapy and intensity-modulated radiotherapy for locoregionally advanced nasopharyngeal carcinoma[J]. Eur Arch Otorhinolaryngol, 2012, 269(3):1027-1033.
[17]吴君心,徐鹭英,杨百华,等. 鼻咽癌放射治疗后鼻咽坏死60例临床分析[J]. 中华耳鼻咽喉头颈外科杂志, 2012, 47(3):185-190.
(本文编辑周芳)
通信作者:阿不都热依木·玉苏甫,男(维吾尔族),博士,教授,博士生导师,研究方向:维医基础理论及新药开发,E-mail:ayusup@126.com。
·维医维药·
通信作者:王若峥,女,博士,教授,主任医师,博士生导师,研究方向:肿瘤放射治疗应用基础和临床应用,E-mail:wrz8526@163.com。

