高脂血症性与胆源性急性胰腺炎临床特点比较
傅蓓蓓,吴金明,徐美,赵周静,金健威(温州医科大学附属第一医院 消化内科,浙江 温州 325015)
·临 床 经 验·
高脂血症性与胆源性急性胰腺炎临床特点比较
傅蓓蓓,吴金明,徐美,赵周静,金健威
(温州医科大学附属第一医院 消化内科,浙江 温州 325015)
目的:对比研究高脂血症性急性胰腺炎(HLAP)与胆源性急性胰腺炎(ABP)的临床特点。方法:回顾性分析20例HLAP组患者与同期20例ABP组患者临床资料、血生化指标、胰腺炎评分、重症胰腺炎(SAP)发病率及影像学表现等的差异。结果:HLAP组脂肪肝患病率、胰腺炎复发率明显高于ABP组(P<0.01),而在年龄上较ABP组小(x2=-3.783,P=0.001);HLAP组血清总胆固醇(TC)、总甘油三酯(TG)、空腹血糖(FBG)均显著高于ABP组(P<0.05),而血淀粉酶(AMY)、谷丙转氨酶(ALT)、谷草转氨酶(AST)、碱性磷酸酶(ALP)、总胆红素(TBIL)、直接胆红素(DBIL)、血钙浓度、白细胞数均低于ABP组(P<0.05);HLAP组改良CT评分(MCTSI评分)≥4分、Ranson评分≥3分以及SAP比例均高于ABP组(均P<0.05);2组在肾周间隙改变、胰腺受累部位上存在差异。结论:HLAP患者在基础疾病、生化指标改变及影像学表现上和ABP组存在差异,且有容易复发、SAP发病率高等特点。
胰腺炎;高脂血症;临床特点
急性胰腺炎(acute pancreatitis,AP)是消化内科常见的急腹症之一,我国以胆源性急性胰腺炎(acute biliary pancreatitis,ABP)最为常见,随着我国生活方式发生改变,高脂饮食增多,高脂血症性急性胰腺炎(hyperlipidemic acute pancreatitis,HLAP)的发病率逐年攀升。本资料通过回顾性对比分析,探讨HLAP与ABP的临床特点的差异,旨在加强AP的病因诊断,以进行合理治疗。
1 对象和方法
1.1 对象 根据中国急性胰腺炎诊治指南(2013,上海)标准[1],从2013年5月至2014年5月在温州医科大学附属第一医院确诊的283例AP患者中筛选出符合HLAP诊断的患者共20例为HLAP组,选取同期确诊的ABP患者20例为ABP组。HLAP诊断标准:具有AP临床表现,且血甘油三酯(TG)浓度≥l1.30 mmol/L,或TG浓度为5.65~l1.30 mmol/L且血清呈乳糜状者,排除其他胰腺炎常见病因(如胆石性、酒精性)者。ABP诊断标准:符合AP诊断,腹部B超或CT扫描、磁共振胆胰管成像(MRCP)或经内镜逆行胰胆管造影术(ERCP)发现胆道结石;血清胆红素、谷丙转氨酶(ALT)升高。除外妊娠、肿瘤、慢性胰腺炎复发等患者。
1.2 方法 通过回顾性研究方法,查阅所有纳入病例的病程记录和检查结果:①临床资料包括性别、年龄、体质量指数(BMI)、脂肪肝、糖尿病、高血压等情况;②基线时临床检测指标(入院24 h内)血淀粉酶(AMY)、总胆红素(TBIL)、直接胆红素(DBIL)、ALT、谷草转氨酶(AST)、碱性磷酸酶(ALP)、空腹血糖(FBG)、总胆固醇(TC)、TG、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、白细胞、白蛋白、肌酐、血气分析等;③记录入院时及7 d后的CT、B超等影像学表现;④进行改良CT评分(MCTSI评分)、APACHE I I评分、BISAP评分以及Ranson评分。
1.3 统计学处理方法 用SPSS19.0进行统计学处理。符合正态分布的计量资料用±s表示,采用成组设计资料的t检验,计数资料采用x2检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 2组患者在性别构成、BMI、合并糖尿病及高血压病方面,差异无统计学意义(均P>0.05)。HLAP组脂肪肝患病率、AP复发率明显高于ABP组,而年龄小于ABP组,差异有统计学意义(均P <0.01)。见表1。
表1 2组患者基线资料特征比较(n=20,±s)
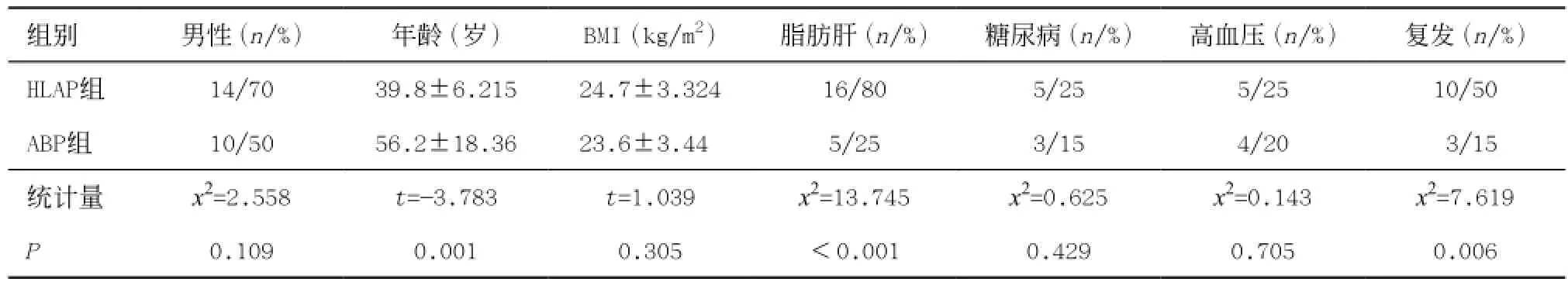
表1 2组患者基线资料特征比较(n=20,±s)
2.2 实验室检验指标比较 HLAP组TC、TG、FBG均显著高于ABP组,差异有统计学意义(P<0.05);而AMY、ALT、AST、ALP、TBIL、DBIL、血钙浓度、白细胞数均低于ABP组,差异有统计学意义(P<0.05)。见表2。
表2 2组患者生化指标比较(n=20,±s)
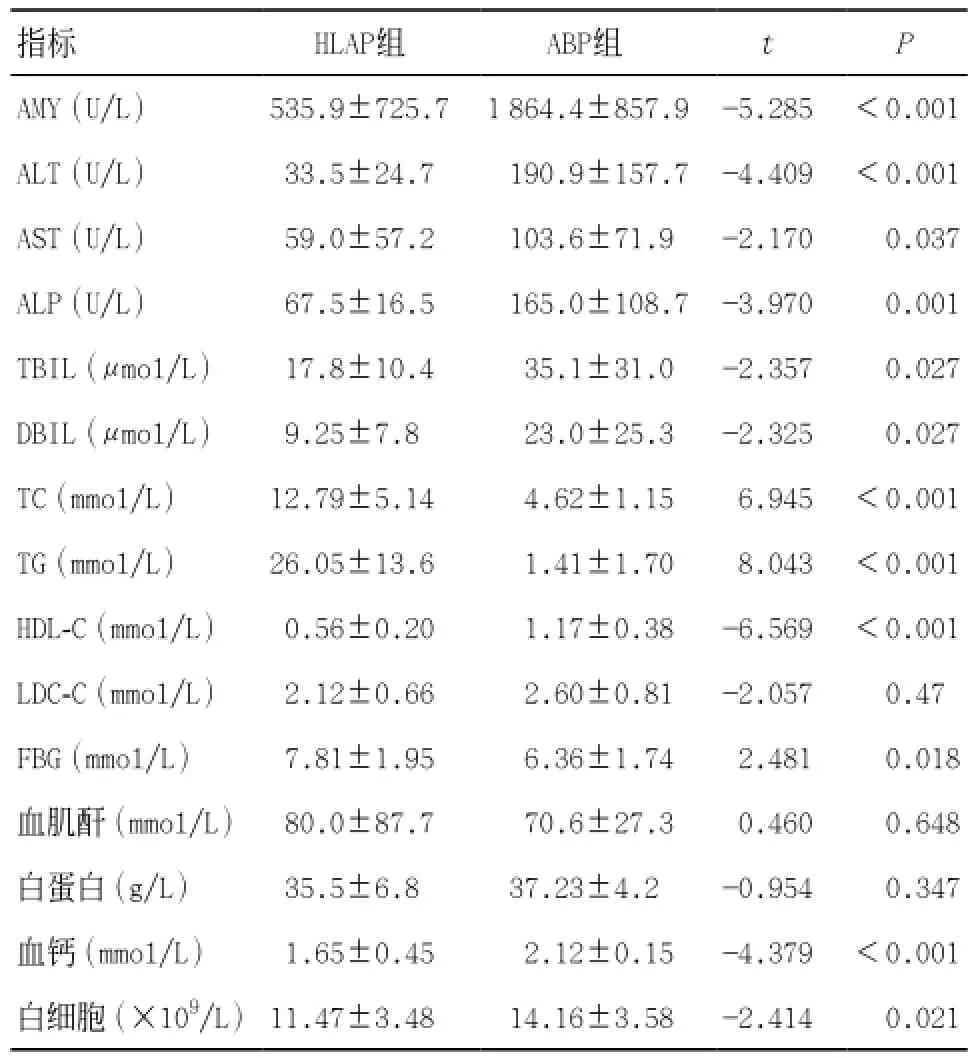
表2 2组患者生化指标比较(n=20,±s)
其中HLAP组血AMY正常或升高不超过正常值三倍的共有11例,占55%;血钙小1.87 mmol/L的共有10例,占50%;血TG大于11.30 mmol/L共有19例,占95%。
2.3 胰腺炎评分及重症胰腺炎(SAP)发病情况 HLAP组改良CT评分(MCTSI评分)≥4分、Ranson评分≥3分以及SAP比例均高于ABP组(均P<0.05)。APACHE I I评分、BISAP评分2组间差异无统计学意义(P>0.05)。见表3。
2.4 影像学表现 根据影像学所示的炎症累及部位,本研究将胰腺炎分为3型:I型为仅为尾部受累;I I型炎症同时累及胰腺体、尾部;I I I型头、体、尾全受累。其中HLAP组以头、体、尾或体、尾同时受累多见(I型2例,I I型6例,I I I型12例);ABP组以胰腺的尾部和体尾部受累多见(I型6例,I I型8例,I I I 型6例),2组相比差异存在统计学意义(x2=6.56,P= 0.038)。
肾周间隙受累情况:HLAP组单纯左侧受累6例,单纯右侧受累3例,双侧同时受累9例;ABP组单纯左侧受累9例,单纯右侧受累0例,双侧同时受累5例。在右侧肾周间隙受累率上,HLAP组高于ABP组(x2=5.01,P=0.025)。
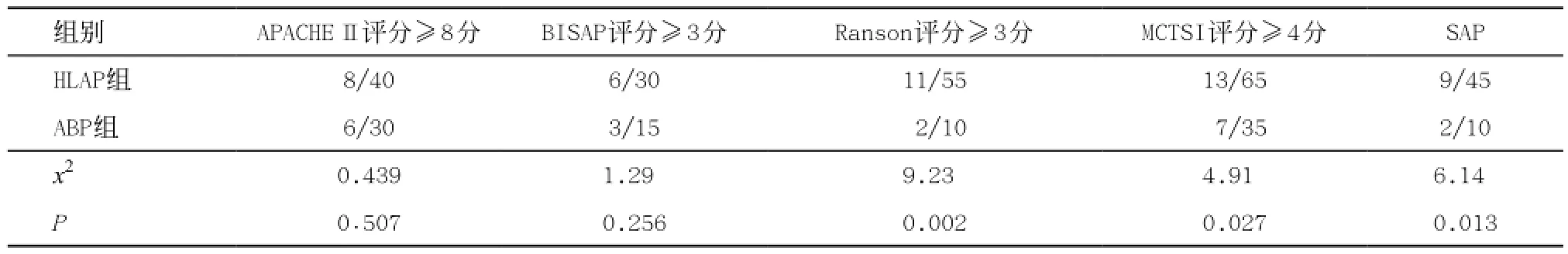
表3 2组患者胰腺炎评分及分级比较(n=20,n/%)
3 讨论
近年来AP发病病因构成发生变化,其中HLAP所占比例升高,本组研究资料中HLAP占同期AP的7.07%,与文献[2] 报道的3.4%~8.9%相符。HLAP主要是由于高TG对胰腺产生损害,但目前发病机制 尚不明确,主要有以下几种理论[3]:①体内游离脂肪酸(FFA)升高,通过细胞膜脂肪过氧化反应直 接损伤腺细胞和小血管;②FFA增多诱发胰腺细 胞酸中毒,激活胰蛋白酶原,诱发腺泡细胞自身消化;③大量脂质沉积于胰腺组织,导致血液黏滞度升高,胰腺血流灌注减少,微循环障碍,引起胰腺内皮细胞、腺泡细胞和胰岛细胞功能下降,导致AP发生。
本研究显示,HLAP组脂肪肝患病率明显高于ABP组,脂肪肝与高TG血症及FFA之间密切相关,而高TG血症与HLAP的关系已较明确,表明脂肪肝为HLAP重要的危险因素[4]。虽然2组的糖尿病患病率并无差异,但发病时HLAP组的FBG仍显著高于ABP组,已有报道AP的严重程度与糖代谢异常存在密切的关系[5],因而FBG可以提示HLAP组病情较重。此外HLAP组患者的平均年龄显著低于ABP组,或因中青年人不健康的饮食习惯以及目前代谢性疾病的发病趋于年轻化导致。
血AMY无显著升高是HLAP的一个重要临床表现,这与已有报道[6]相一致,因为严重TG血症一方面会抑制酶活性,另一方面会干扰体外血清AMY检测结果[7]。研究还发现HLAP患者经常规治疗之后,血TG可以快速下降甚至达到正常值,因而AP发病时及时检测血脂对病因诊断具有重要意义。与HLAP组对比,ABP组的肝功能损害及胆红素升高显著,与ABP常有胆管梗阻相关。
对HLAP的疾病严重程度评价系统仍有争议。现有研究多认为HLAP病情较重,SAP的比例明显高于ABP,但各种AP评分系统中的MCTSI评分≥4分及Ranson评分≥3分患者的比例在2组之间差异有统计学意义(P<0.05),APACHE I I评分≥8分及BISAP评分≥3分患者的比例在2组之间没有差异,所以在评价病情时需综合应用分析。
随着影像学的发展,其对胰腺炎临床诊断有更多的研究。本研究发现2组在胰腺受累部位、肾周间隙改变上存在差异。HLAP组以头、体、尾或体、尾同时受累多见,ABP组以胰腺的尾部和体、尾部受累多见[8]。产生这种现象的原因可能为:胰腺小叶内中央动脉是胰腺腺叶的唯一供血动脉,缺乏交通支,越接近尾部动脉越细,因此胰腺尾部均易受累;而HLAP组TG升高明显,血液黏滞度高,容易栓塞动脉,引起局部微循环障碍,导致缺血坏死,病情往往更重,相对ABP组,头、体部受累更常见。2组在肾周间隙改变方面存在差异,左侧受累情况相近,但HLAP组在右侧受累率上高于ABP组,可能是因为炎性反应局限于胰头或急性出血坏死性胰腺炎引起腹腔广泛浸润、积液后才会累及右侧肾周间隙,而HLAP组SAP比例明显升高,常有胰头、体受累,使得右侧肾周间隙率更高[9-10]。
2组均有复发倾向,随着内镜及微创手术的发展,ABP获得更充分的病因治疗,使复发率明显降低;但HLAP常因认识不足,患者不注重生活方式的调整及降脂治疗,少数患者存在基因上的变异,导致复发率居高不下。
总之,HLAP患者在基础疾病、生化指标改变及影像学表现上和ABP组存在差异,且有容易复发、SAP发病率高等特点。
[1] 中华医学会消化病学分会胰腺疾病学组,中华胰腺病杂志编辑委员会,中华消化杂志编辑委员会.中国急性胰腺炎诊治指南(2013年,上海)[J] .中华消化杂志,2013,33(4): 217-222.
[2] Huang YX,Jia L,Jiang SM,et al.Incidence and clinical fea-tures of hyperlipidemic acute pancreatitis from Guangdong,China a retrospective multicenter study[J] .Pancreas,2014,43(4): 548-552.
[3] Yadav D,Pitchumoni CS.Issues in hyperlipidemic pancre-atitis[J] .J Clin Gastroenterol,2003,36(1): 54-62.
[4] 曹友德,李桂生,李朝晖.高脂血症和游离脂肪酸与脂肪肝的相关性调查[J] .中国现代医学杂志,2007,17(4): 461-463.
[5] 黄克刚,梁烨,李天资,等.急性胰腺炎早期与胰岛素抵抗变化特点的关系[J] .中国急救医学,2013,33(6): 516-518.
[6] 钱铖,刘明东,邹晓平.高脂血症性急性胰腺炎的临床特征[J] .中华胰腺病杂志,2009,9(2): 89-91.
[7] Kyriakidis AV,Raitsiou B,Sakagianni A,et al.Management of acute severe hyperlipidemic pancreatitis[J] .Digestion,2006,73(4): 259-264.
[8] 冯红霞,赵琦,刘莉,等.从胰腺的受累部位探讨急性胰腺炎的发病机制[J] .胃肠病学和肝病学杂志,2011,20(6): 571-572.
[9] 钱孝先,吉华亮,田尧,等.急性胰腺炎累及肾周间隙的影像学诊断及临床意义[J] .中华消化杂志,2013,33(11): 784-786.
[10] 严志汉,闵鹏秋,刘再毅,等.急性胰腺炎累及肾周间隙的CT表现与临床严重程度的相关性[J] .温州医学院学报,2004,34(1): 17-19.
(本文编辑:丁敏娇)
A comparison of clinical features between hyperlipidemic acute pancreatitis and acute biliary pancreatitis
FU Beibei,WU Jinming,XU Mei,ZHAO Zhoujing,JIN Jianwei.
Department of Gastroenterology,the First Affiliated Hospital of Wenzhou Medical University,Wenzhou,325015
Objective:To compare the differences of clinical features between hyperlipidemic acute pancreatitis (HLAP) and acute biliary pancreatitis (ABP).Methods: A total of 20 HLAP patients and 20 ABP patients were enrolled in the study,then the clinical characteristics,serum biochemicals,the score of AP,the ratio of severe cases,imaging findings were analyzed contrastively and retrospectively.Results:In HLAP group,more were complicated with fatty liver and recurrence rate was much higher,the mean age was lower compared to ABP group (P<0.01).The TC,TG,FBG were higher in the HLAP group (P<0.05),while the AMY,ALT,AST,ALP,TBIL,DBIL,serum calcium and leukocytes number were significant lower in the HLAP group (P<0.05).The proportion of MCTSI score≥4,Ranson score≥3 and the ratio of severe cases were higher in patients with HLAP than that in patient with ABP (P<0.05).There were differences in the change of perirenal space and involved parts between the two groups.Conclusion:The significant differences are existed in HLAP and ABP in clinical characteristics,serum biochemicals,the ratio of severe cases and imaging findings.
pancreatitis; hyperlipidemic; clinical features
R576
B
10.3969/j.issn.2095-9400.2015.05.012
2014-08-07
傅蓓蓓(1989-),女,浙江苍南人,硕士生。
吴金明,博士,教授,主任医师,Email:wzfydw@ 163.com。

