CPAP对缺血性脑血管病合并OSAHS患者血液流变学及脑血流速度的影响
王好成
山东郓城县人民医院神经内科 郓城 274700
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHP)是较为常见的呼吸紊乱疾病,主要的临床表现为夜间睡眠过程反复发生呼吸道阻塞所导致的呼吸系统综合症状,包括低通气、呼吸暂停、低氧血症、白天嗜睡、微觉醒状态以及睡眠结构紊乱等,可能导致多脏器与系统的疾病,对患者健康带来很大危害[1]。本次临床研究的主要内容为持续性气道正压通气(continuous positive airway pressure,CPAP)对OSAHS合并缺血性脑血管疾病患者治疗过程中血液流变学指标的变化。
1 资料与方法
1.1 一般资料 选取我院2011-03-2013-03我院呼吸内科与神经内科收治的OSAHP 患者40 例,均经多导睡眠图(PSG)监测确诊,符合《阻塞性睡眠呼吸暂停低通气综合征诊疗指南(草案)》中的诊断标准,均存在缺血性脑卒中并发症,患者年龄均在18岁以上,缺血性脑卒中的诊断均经颅脑CT 或MRI证实,符合1995年全国第4届脑血管疾病学术会议的诊断标准。排除慢性感染、慢性缺氧、免疫系统疾病、严重心肝肾功能障碍性疾病等。将患者随机平均分为2组,对照组行常规治疗,观察组在对照组治疗的基础上加用CPAP。观察组20例,男14例,女6例,年龄21~58岁,平均(42.3±9.6)岁,平均体质量指数为(30.5±4.9)kg/m2,病程2~15a,平均(10.9±5.3)a。对照组20例,男14例,女6例,年龄21~58岁,平均(42.3±9.6)岁,平均体质量指数为(30.5±4.9)kg/m2,病程2~15a,平均(10.9±5.3)a。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 对照组患者均在入院后行常规治疗,包括阿司匹林、辛伐他汀、舒血宁、灯盏花素以及依达拉奉等。观察组在经PSG 确诊后第2天夜间应用自动CPAP呼吸机进行压力测定,根据数据记录确定最合适的压力范围及平均压力水平。先将CPAP压力调整到较低水平,在患者能够适应后,调整通气压力逐渐增加,直至患者能够消除鼾声,通气压力也在患者能够接受的范围内。观察组CPAP 压力范围在0.81~1.22kPa,平均(1.05±0.27)kPa。患者出院后由专业医师指导完成家庭治疗,治疗时间为4~6h/d,在自觉症状改善8周后回医院复查PSG,对患者CPAP 压力再次测定。
1.3 观察指标 2组均在治疗前与治疗8周后行血液流变学指标测定,在清晨抽取空腹静脉血,检测指标包括网织红细胞、血清胆红素、全血血液流变学指标以及血小板聚集率[2]。脑血流检测方法为经颅脑频谱多普勒仪,选择2 MHz的脉冲波监护探头2个,经由两侧的中颞窗对脑动脉血流进行探测,在信号最佳的位置固定,在PSG 监测下记录呼吸暂停或低通气时的脑血流频谱,计算脑动脉血流速度(MFV)[3]。
1.4 统计学方法 数据采用SPSS 15.0软件包进行处理,计数资料以率(%)表示,比较采用χ2检验,血液流变学与脑血流指标采用±s表示,组间比较进行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 脑动脉血流速度比较 观察组治疗前平均脑动脉血流速度为(116.3±27.1)cm/s,对照组为(115.1±23.8)cm/s,差异无统计学意义(P>0.05);治疗8周后,观察组为(77.4±8.5)cm/s,对照组为(92.9±4.5)cm/s,观察组平均脑动脉血流速度明显低于对照组(P<0.05)。
2.2 血液流变学指标比较 2组患者各项血液流变学指标比较,见表1。
表1 2组患者各项血液流变学指标比较 (±s)
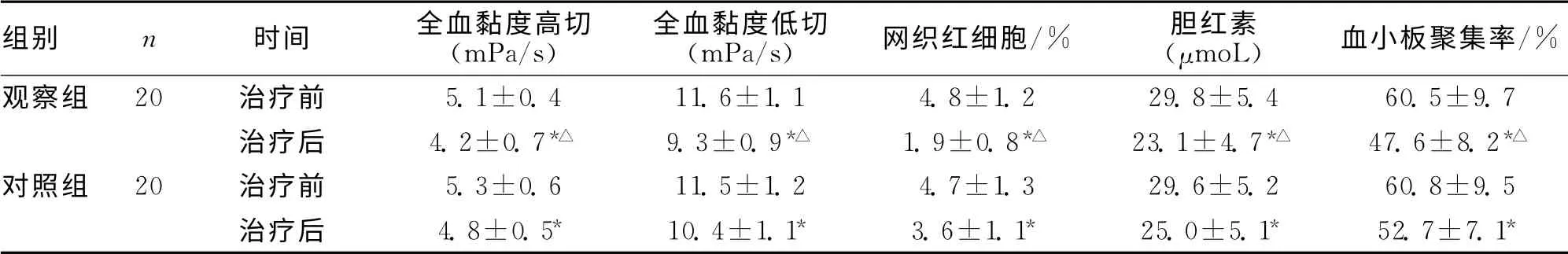
表1 2组患者各项血液流变学指标比较 (±s)
注:与治疗前比较,*P<0.05;与对照组比较,△P<0.05
组别 n 时间 全血黏度高切(mPa/s) 全血黏度低切(mPa/s) 网织红细胞/% 胆红素(μmoL) 血小板聚集率/%观察组 20 治疗前5.1±0.4 11.6±1.1 4.8±1.2 29.8±5.4 60.5±9.7治疗后 4.2±0.7*△ 9.3±0.9*△ 1.9±0.8*△ 23.1±4.7*△ 47.6±8.2*△对照组 20 治疗前 5.3±0.6 11.5±1.2 4.7±1.3 29.6±5.2 60.8±9.5治疗后 4.8±0.5* 10.4±1.1* 3.6±1.1* 25.0±5.1* 52.7±7.1*
3 讨论
近年来调查证明鼾症和OSAHS是常见的疾病。国内外关于鼾症和OSAHS的流行病学研究主要通过问卷式调查,因此不能区分呼吸暂停的性质而笼统称为睡眠呼吸暂停低通气综合征[4]。多发于40岁以上,患病率随着年龄的增长有增加的趋势,且还与体质量、吸烟、饮酒等多种因素有关[5]。OSAHS病因、机制的复杂性决定了治疗方法的复杂性,应当根据呼吸暂停的类型、病因、病情轻重而采取相应的治疗方法[6]。非手术的治疗方法主要包括相关的内科疾患的治疗、持续正压通气等。CPAP 已经得到广泛应用,现在代表OSAHS非手术治疗的第一线措施。
OSAHS患者在晚间入睡后会出现上呼吸道的反复阻塞,从而导致呼吸暂停或低通气的情况发生,从而引发反复的高碳酸血症与低氧血症。血液中的低氧与高碳酸状态均会对脑血管造成不良影响。有临床研究发现OSAS患者在夜间由于呼吸紊乱会导致脑血流速度的明显改变,在患者发生低通气或呼吸暂停时,脑血流速度开始逐渐升高,在不良呼吸道情况结束时达到顶峰,在气流恢复后逐渐恢复到正常[7]。而本次临床研究中对缺血性脑卒中合并OSAHS患者不同治疗方案下的脑动脉血流进行监测,结果发现经过CPAP 持续治疗8 周后,患者睡眠平均脑动脉血流速率MFV 相比常规治疗患者改善更为显著,从(92.9±4.5)cm/s降低至(77.4±8.5)cm/s。由于缺血性脑卒中患者脑动脉血流已受到影响,而OSAHA 患者的低通气与呼吸障碍情况也会加剧脑部缺血缺氧的情况,机体应激反应会通过加速脑动脉血液流速进行缓解。持续气道正压通气能够有效改善患者的呼吸道阻塞症状,减少呼吸暂停与低通气的发生,在治疗OSAHS的同时,对缺血性脑血管病的致病机制起到有效作用[8-9]。
本次临床研究对CPAP 治疗OSAHS合并缺血性脑卒中患者的血液流变学指标变化进行监测,结果发现相比常规治疗方案,CPAP能够更显著有效的改善各项血液流变学指标。CPAP组患者的网织红细胞、胆红素、血小板聚集率及全血黏度均相比常规治疗降低更为显著。患者在反复缺氧的环境中,机体氧的缺乏会对肾脏感受器进行刺激,并加速红细胞生成激素的分泌,从而增加骨髓红系造血功能的活跃度,促使网织红细胞与血红蛋白明显增多,提高血液的黏稠度,增加缺血性脑血管疾病的症状,加重缺氧与缺血的症状,而低氧与高碳酸环境会导致血管损伤加剧,激活血小板的功能,提高血小板的聚集程度[10]。在CPAP 的有效治疗后,缺氧的状态解除,在血红蛋白超过机体的正常需要时,应激反馈功能会抑制粗红细胞生成激素的产生,降低网织红细胞的数量,从而通过传导机制影响血液流变各项指标的变化。常规治疗方案对低氧状态解除的效果并不直接,因此,在改善患者血液流变学指标方面的效果不如CPAP。
综上所述,CPAP治疗OSAHS合并缺血性脑血管疾病时,能够有效改善体内缺氧状况,恢复患者上呼吸道的通气状况,减少睡眠过程中的脑动脉血液流速增加的发生,有效降低各项血液流变学指标,促进患者康复,具有较高的临床价值。
[1]魏永莉,陶维华.经鼻持续正压通气对阻塞性睡眠呼吸暂停综合征患者睡眠和生活质量的影响[J].实用医学杂志,2008,24(23):4 062-4 063.
[2]涂春美,刘洪英,孙睿杰,等.阻塞性睡眠呼吸暂停低通气综合征患者围手术期无创正压通气治疗的临床意义[J].山东大学学报(医学版),2008,46(5):538-541.
[3]张淑文,赵国锋,王树满,等.重度阻塞性睡眠呼吸暂停征的持续正压通气治疗分析[J].大连医科大学学报,2011,33(3):253-254;258.
[4]张宗红.持续正压通气呼吸机治疗阻塞性睡眠呼吸暂停综合征的疗效观察与护理[J].实用心脑肺血管病杂志,2011,19(5):846-847.
[5]于逢春.睡眠呼吸暂停低通气综合征与卒中关系的研究现状[J].中国卒中杂志,2013,8(9):693-696.
[6]王树伟,王海荣.经鼻持续正压通气治疗对冠心病合并阻塞性睡眠呼吸暂停综合征病人的影响[J].护理研究,2012,26(16):1 482-1 483.
[7]徐娜.CPAP呼吸机治疗阻塞型睡眠呼吸暂停综合征的疗效观察[J].中国医学创新,2013,10(32):17-18.
[8]巩楠.阻塞性睡眠呼吸暂停低通气综合征120 例疗效分析[J].现代医药卫生,2011,27(12):1 808-1 809.
[9]赵继英 .阻塞性睡眠呼吸暂停低通气综合征围手术期护理[J].中国实用神经疾病杂志,2010,13(12):63-65.
[10]高秀娟,刘家敏,李成哲,等.阻塞性睡眠呼吸暂停低通气综合征致昏迷13例分析[J].中国实用神经疾病杂志,2007,10(8):44-46.

