缺血性脑卒中患者早期神经功能恶化相关危险因素分析
王 东 陈昌荣
广东深圳宝安区福永人民医院社康科 深圳 518103
缺血性脑卒中在急性发作时常会出现早期神经功能恶化(early neurological deterioration,END)的现象,是由于脑缺血而导致神经功能缺损,并逐渐呈阶梯式加重,在缺血性脑卒中的发生率约为1/3。目前,对于END 无明确的诊断标准,且发病机制也未明确,因此缺乏有效的预防措施,从而导致患者的预后较差且有更高的致死、致残率[1]。本文收集我院收治的134例缺血性脑卒中患者的临床资料,对发生END以及未发生END 患者的临床资料进行统计分析,旨在探讨缺血性脑卒中患者发生END 的相关危险因素,为早期发现并积极预防END 的发生、防止神经功能恶化以减小脑损伤提供依据。
1 资料与方法
1.1 一般资料 选择我院2012-01—2013-12收治的缺血性脑卒中患者134例,所有患者均经CT 或MRI确诊且符合缺血性脑血管疾病的诊断标准[2],且于发病24h内就诊,入院时均出现神经系统受损的相关症状和体征。排除标准:(1)入院时出现昏迷,生命体征不平稳;(2)短暂性脑缺血引发病症;(3)非脑血管疾病引发的神经功能障碍;(4)出现其他器官严重病变者。男87 例,女47 例;年龄49~76 岁,平均(64.7±3.7)岁。患者入院后均给予缺血性脑卒中的常规治疗,并于入院时、入院后6h、12h 以及1~7d 分别采用NIHSS评分对患者的恶化程度进行评价,将24h内发生缺血性脑卒中、NIHSS评分增加>4分的患者纳入END 组,发病6h内病情稳定不再进展或神经功能稳定的患者纳入对照组。
1.2 研究方法 记录患者的一般临床资料,包括性别、年龄、发病至就诊时间、体质量、吸烟史、饮酒史,以及既往病史(糖尿病、高血压、高脂血症、冠心病、心房颤动、粥样硬化斑块、颈动脉狭窄等病史),对比观察入院后1d时的实验室检查指标:白细胞计数、血糖、C反应蛋白、血清总胆固醇、三酰甘油、凝血酶原时间、纤维蛋白原、D-二聚体等指标。并采用NIHSS对患者入院时、入院6h、12h以及1~7d的神经功能缺损情况进行评分,病情恶化时随时进行评分,并要求患者出院1个月后进行复查评分。NIHSS评分0~45分,分为轻度(0~15分)、中度(16~30分)、重度(3l~45分),对比病程中的最高NIHSS评分[3]。
1.3 统计学方法 通过SPSS 13.0统计软件对所有数据进行分析处理,计量资料采用t检验,计数资料比较采用χ2检验,对缺血性脑卒中患者出现早期神经功能恶化的相关危险因素进行Log-Rank单因素分析,对有差异的因素进行Logistic多因素回归分析,P<0.05表示差异有统计学意义。
2 结果
2.1 END 的发生情况 本组134例中共46例出现END,发病率32.17%,其余88 例患者病情平稳的患者纳入对照组。END组神经功能恶化发病时间:24~48 h15 例(32.6%),48~72h25例(54.4%),>72h6例(13.0%),以48~72h发病者多。
2.2 单因素分析 对2组的所有危险因素进行单因素回归分析后发现,糖尿病、高血压、高脂血症、心房颤动等病史,颈动脉狭窄程度、粥样硬化斑块稳定程度、白细胞计数、C-反应蛋白含量、D-二聚体含量、凝血酶原时间以及NIHSS评分等差异显著(P<0.05)。见表1。
2.3 多因素分析 对单因素分析中差异有统计学意义的指标进行多因素回归分析,显示糖尿病、高血压、心房颤动病史、颈动脉狭窄超过50%、NIHSS高评分是导致缺血性脑卒中患者出现END 的相关危险因素(P<0.05)。见表2。
3 讨论
随着人口老龄化的发展,出现老年脑血管疾病的患者也逐渐增加,由于基础病变的增多且在多种END 相关的高危因素下,导致END 的发生率也在逐年增加,并对患者的预后造成较大的影响[4]。在缺血性脑卒中患者急性发作时,常会伴随END 的发生,本次研究发现,在缺血性脑卒中发生48~72h内发生END 的比例超过50%,并呈阶梯式逐渐恶化,最终导致患者近、远期预后降低。研究表明,血压变动、糖尿病、感染、心衰等因素与END 的发作有关[5]。
本文END 的发病率为32.17%,经单因素及多因素回归分析,糖尿病、高血压、心房颤动史、颈动脉狭窄超过50%、NIHSS高评分是导致缺血性脑卒中患者出现END 的相关危险因素,因此在患者脑卒中发作的早期对上述因素进行及时干预和控制,有利于防止END 的发生。(1)糖尿病:具有糖尿病史患者的血糖水平显著高于正常人,而高血糖会对缺血的脑组织产生毒性作用,从而导致患者的脑组织出现肿胀,增加脑组织损伤,从而使神经功能受损,导致END 的发生风险增加[6]。(2)高血压:高血压患者体内的血管的调节功能下降,导致侧支循环障碍,当出现缺血性脑卒中时,缺血的脑组织无法得到周围小血管的供血,缺血缺氧的同时无氧代谢产生的乳酸堆积,导致电解质紊乱、血脑屏障被破坏等,加重了患者脑组织及其神经功能的损伤[7]。(3)心房颤动:心房颤动是导致患者出现心源性栓塞的重要因素,增加了患者出现END 的几率,在完全前循环梗死的患者中心律失常起着重要作用。(4)颈动脉狭窄:颈动脉狭窄超过50%,会由于机械性阻塞而导致患者脑部供血不足以及颅内血管出现狭窄或者栓塞;虽然在此次研究中发现不稳定斑块与END的发生无直接关联,但不稳定斑块的破裂会加重狭窄和梗死的情况,因此,颈动脉狭窄与机体内的不稳定斑块均能影响END 的发生[8]。(5)NIHSS评分:患者的NIHSS评分代表了其缺血性脑梗死的程度,梗死面积越大,评分越高,恢复难度也越大,导致END 的风险增高[9]。
综上所述,END 的发生与多种危险因素密切相关,早期的临床评价及危险因素的干预对降低END 的发生率有重要意义。对于出现缺血性脑梗死的患者,对既往病史进行严密监测,控制其血压及血糖水平,并通过干预减少心律不齐,降低颈动脉狭窄程度和不稳定斑块的发生,并通过NIHSS评分对患者的病情进行监控均为降低END 发生的手段,同时对于出现END 的患者进行积极有效的治疗,防止病情的进一步恶化,能够提高患者的预后,尽可能的降低致死、致残率。
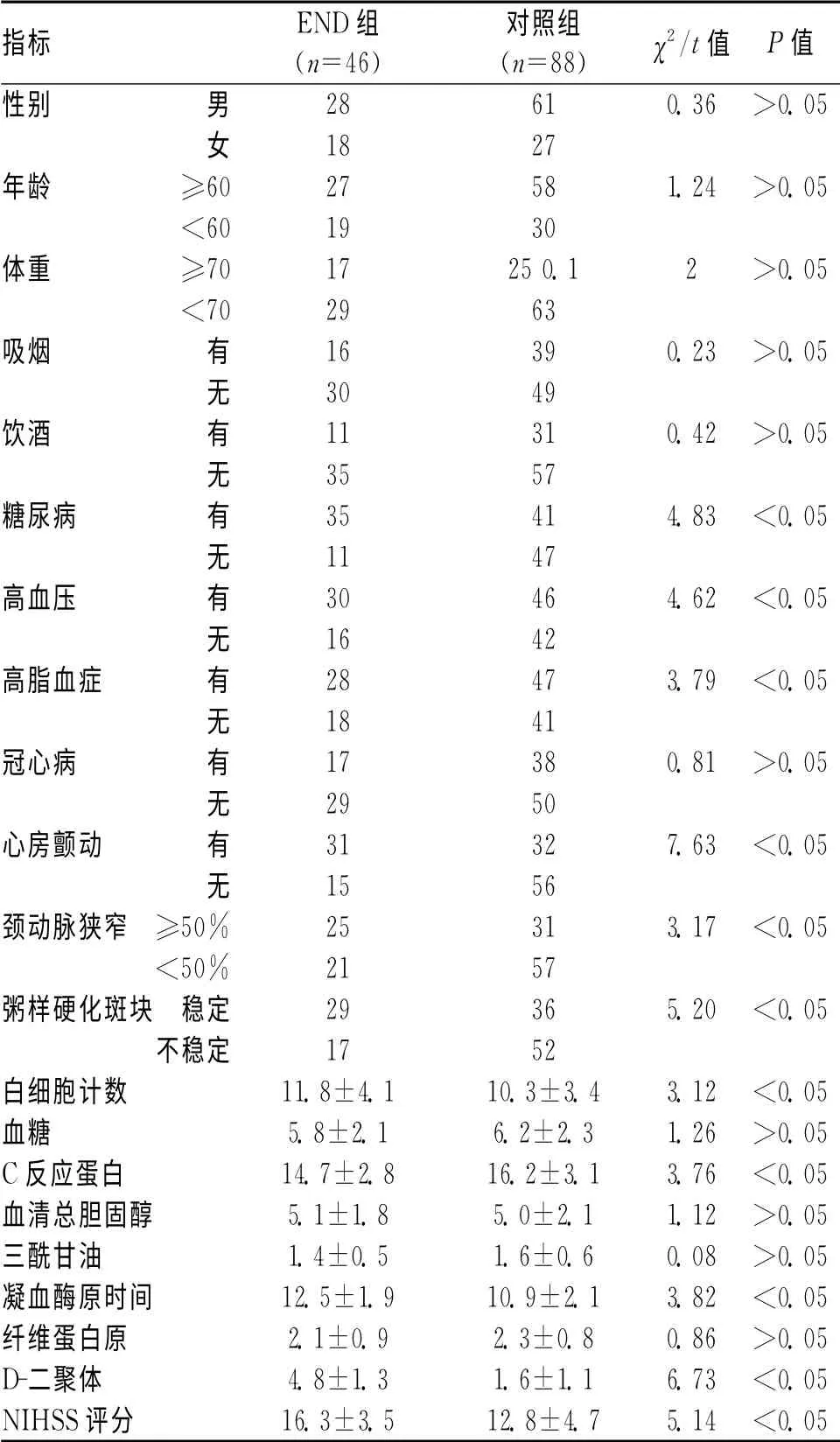
表1 END 单因素风险分析
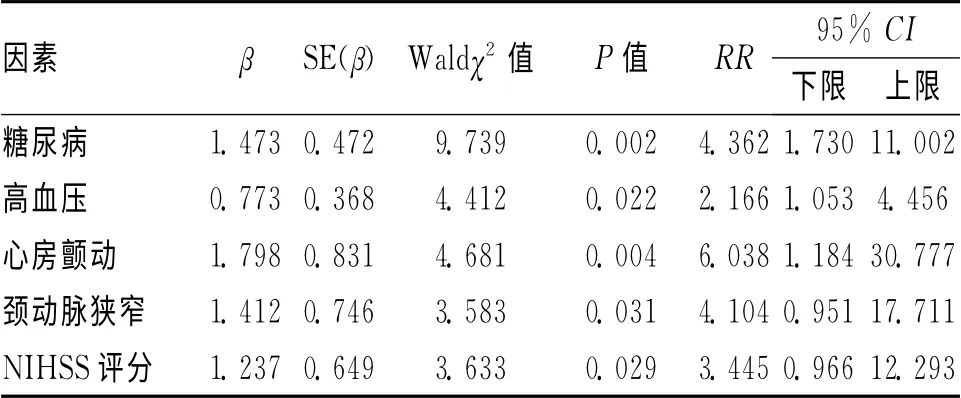
表2 影响END 发生的危险因素的Logistic多因素回归分析
[1]刘辉,杜卫,王利萍,等.急性缺血性脑卒中早期神经功能恶化诊治进展[J].中华神经医学杂志,2010,9(3):319-321.
[2]王少君,霍金莲,彭国光等.急性缺血性卒中的早期神经功能恶化[J].国际脑血管病杂志,2011,19(4):286-291.
[3]吴智成.NIHSS评分结合超早期CT 血管成像在缺血性脑卒中的临床作用[J].当代医学,2014,(5):112-112,113.
[4]唐细生,胡平,尹西玉等.糖尿病并缺血性脑卒中后最佳血糖水平的临床研究[J].岭南急诊医学杂志,2012,17(6):455-456.
[5]杨娑娑,龚涛.重症缺血性脑卒中预后相关影响因素分析[J].中国神经免疫学和神经病学杂志,2012,19(3):179-182.
[6]胡中文,姜建东.缺血性卒中早期神经功能恶化的血清生物学标记物[J].国际脑血管病杂志,2013,21(12):923-927.
[7]周伟,顾爱芳,刘猛.急性缺血性脑卒中患者早期神经功能恶化的危险因素及护理干预[J].中国实用神经疾病杂志,2012,15(21):89-91.
[8]姜霁纹,刘水平,毕齐等.老年缺血性脑卒中死亡危险因素与D-二聚体和高敏C 反应蛋白对预后的评估价值[J].中国医药,2014,9(7):995-999.
[9]王金兰.进展性脑卒中危险因素及疗效分析[J].中国老年学杂志,2010,30(11):1 587-1 588 .

