神经内科老年患者步态与平衡训练预防跌倒的效果研究
康丰娟,杨丽娟,齐亚平,赵杏丽,龚 梅
(中国人民解放军总医院 南楼临床部神经内科二病区,北京 100038)
【临床护理】
※内科护理
神经内科老年患者步态与平衡训练预防跌倒的效果研究
康丰娟,杨丽娟,齐亚平,赵杏丽,龚 梅
(中国人民解放军总医院 南楼临床部神经内科二病区,北京 100038)
目的探讨步态与平衡训练在神经内科老年住院患者预防跌倒中的作用与效果。方法对50例神经内科老年住院患者进行步态训练与平衡训练,训练时间为8周,于训练前、训练后测定10 m行走速度及6 min行走距离,评定患者运动功能改善情况;采用改良版Tineti平衡与步态量表评定患者平衡与调整步态变化的能力。结果经过训练后,患者的10 m行走速度加快,6 min行走距离增长,平衡与步态量表得分增加(P<0.05)。结论采用步态与平衡训练,可以改善神经内科老年患者的行走能力以及身体平衡能力,从而降低住院跌倒发生风险以及跌倒发生率。
跌倒;步态训练;平衡训练
我国已经进入人口老龄化社会,65岁以上老年人每年有30%发生跌倒,80岁以上老年人跌倒发生率达50%,跌倒死亡率在85岁以上老年人中达到最高,跌倒是住院老年患者发生的严重意外事故,老年人跌倒已经成为一种公共卫生问题[1-2]。由于骨质疏松等原因,老年人跌倒容易引发骨折,给其带来痛苦,也增加了家庭负担,Jarvinen等[3]指出,对于跌倒预防的意义远大于预防疾病本身。康复训练可以纠正患者步态异常以及行走姿势,在改善患者平衡能力,以及上下肢运动功能等方面,发挥了重要作用[4]。本研究旨在探讨步态与平衡训练在老年神经内科住院患者中步态平衡以及行走能力的影响,现报道如下。
1 研究对象
纳入标准:年龄>60岁,病情稳定;理解力正常;步行功能Ⅲ级以上,具有独立行走10 m能力;对本研究知情同意并签署知情同意书。排除标准:严重的心、肺疾病或者其他可能在训练中出现危险的疾病;帕金森叠加综合征;癫疒间;存在下肢骨折或其他原因引起的站立位平衡和步行能力障碍者;合并认知障碍无法配合康复训练者。研究期间患者接受神经内科常规治疗与护理。
共52例患者纳入研究,其中2例因住院时间<8周,中途退出本研究。50例患者中男43例,女7例;年龄 63~86(74.0±6.5)岁;脑出血 18 例,脑梗死 21例,帕金森5例,眩晕6例。
2 方法
2.1 训练方案 选择宽阔平坦的室内场地进行训练。训练方法参照文献[5—6]制定。由2名护士完成训练。
2.1.1 平衡功能训练 患者双足分开25~30 cm站立,然后左右向、前后向移动身体重心,并尽量保持平衡;练习躯干及骨盆左、右向旋转,上肢随躯体进行摆动;指导患者分别进行坐位、站立及行走等不同姿势练习,训练过程中,使用有节奏的言语指令、音乐等手段辅助进行平衡训练。
2.1.2 步态训练 嘱患者身体站直,双眼向前看,起步时足尖尽量抬高,先足跟再足尖着地,患者每一步都要按照迈步→停止动作→获得平衡→再迈步的过程进行,如有需要,个别患者脚前方放置高10~15 cm障碍物,以帮助跨越障碍物训练。
2.1.3 不良步态的纠正 在训练过程中,随时纠正患者的不良行走姿态,包括抬步低、向一边倾斜等。
2.1.4 训练时间与频率 避开患者治疗时间,患者穿合适的鞋袜,系紧鞋带,按照上述方法每天训练1次,每项30~40 min[6],训练时间为8周。训练过程中,保证有家属或者医务人员在场并陪在患者身边,以减缓患者紧张情绪,避免意外的发生,训练时尽量让患者独立完成,以确保训练效果并降低患者的依赖性。
2.2 评价方法 在训练前以及训练第8周末,分别对患者进行步态平衡以及行走能力的测试,所有测试均由1名护士完成,具体评价内容如下。
2.2.1 测定研究患者平衡与调整步态变化的能力采用改良版Tineti平衡与步态量表,这是国外广泛用于测评平衡与步态能力的量表之一[7],由Cobbs对原有量表进行了改良[8-9],共有16个条目,满分28分,其中平衡测试分量表9个条目,满分16分;步态测试分量表7个项目,满分12分。根据得分可以预测患者发生跌倒的风险,得分越高表示患者平衡能力越好,得分为19~24分认为有跌倒的危险,<19分预示有跌倒高风险。
2.2.2 测定平地行走10 m速度 在直线距离为16 m的平地上,标记测试起点、3 m、13 m和终点。嘱患者以最快、最稳定的步行状态,自起点走至终点,用秒表记录患者从3 m至13 m所需的时间,测量时间精确到0.1 s,计算10 m步行速度。测试3次,每次测试间隔可以休息,3次测试中最快速度为患者10 m步行速度[10]。
2.2.3 测定6 min步行距离 (6-minutes walk test,6MWT) 在直线距离为30.5 m的平地上标记起点与终点,嘱患者在两点间往返走动,行走速度由患者自己确定,每2 min测试人员报时1次,6 min试验结束后,统计患者的步行距离[10]。在试验过程中,若患者发生体力不支等状况可暂停或者终止试验。
2.3 统计学分析 采用Epidata 3.0双人数据录入,SPSS 17.0进行数据分析,对于计量资料先做方差齐性检验,呈正态分布则采用两独立样本t检验,P<0.05为差异有统计学意义。
3 结果
训练第8周末,患者10 m行走速度、6 min步行距离较治疗前有明显改善(P<0.05)。经过训练后,患者Tineti平衡与步态量表得分较训练前有显著提高,说明患者跌倒风险经过训练之后降低。见表1。
表1 训练前后患者4项评价指标得分比较(±S,分)
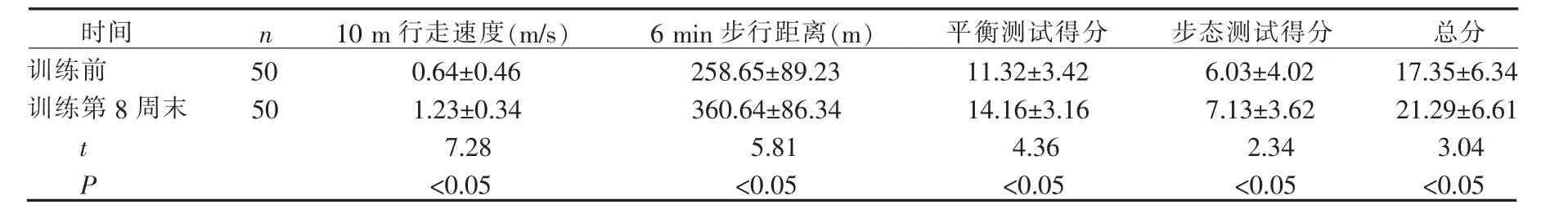
表1 训练前后患者4项评价指标得分比较(±S,分)
时间 n 10 m行走速度(m/s) 6 min步行距离(m) 平衡测试得分 步态测试得分 总分训练前 50 0.64±0.46 258.65±89.23 11.32±3.42 6.03±4.02 17.35±6.34训练第 8 周末 50 1.23±0.34 360.64±86.34 14.16±3.16 7.13±3.62 21.29±6.61 t 7.28 5.81 4.36 2.34 3.04 P<0.05 <0.05 <0.05 <0.05 <0.05
4 讨论
4.1 对神经内科老年患者进行预防跌倒干预有重要意义 在老龄化问题越来越突出的今天,老年安全已经成为一个社会共同关注的问题,跌倒已经成为威胁老年人群健康的重要问题,跌倒容易导致机体软组织损伤,重者可致骨折甚至危及生命,严重影响患者的生活质量。在英国,每千住院患者每天跌倒发生3~13次,在美国,住院老人中每年有50%发生跌倒,因跌倒所需要的医疗护理照顾成本每年高达1亿美元,老年人跌倒得到越来越多的社会关注。我国卫生部2011年将防范住院患者跌倒与坠床作为评价医院医疗护理质量的重要指标,并以此来促进医疗质量管理与控制工作的规范化[11],北京市作为老年人跌倒预防干预项目的试点城市,已正式启动老年人跌倒社区综合干预项目,以期总结出适合老年人预防跌倒的干预体系。
步行是不断移动重心的过程,需要机体良好的平衡能力,以控制身体重心在行走过程中始终维持在双足的支持范围内,以防止跌倒的发生。随着年龄的增加,老年人机体生理功能发生变化,视觉及前庭感觉减退,中枢神经系统接收到的信息减少,影响大脑分析和判断,从而影响机体平衡,易引起跌倒。神经内科疾病(如帕金森、脑卒中等)都可以影响机体的肌力以及平衡能力,神经内科也成为住院患者跌倒发生的高风险科室。有研究者指出,康复训练在改善帕金森患者运动功能方面作用明显,可以改善患者上、下肢运动功能及平衡能力[4],减重步行训练法可以更好地提高脑卒中偏瘫患者的步行能力[12],但是这些训练方法需在专科人员指导下使用专科仪器才可以进行,无法在临床工作中推广,更无法让患者在居家环境中进行训练。此外,由于跌倒40%发生在家中[13],家庭预防跌倒也至关重要。
4.2 对神经内科患者进行步态与平衡训练干预的效果显著 本研究采用的步态训练与平衡训练方法易实施、易掌握,客厅、走廊等均可成为训练场地,患者出院后也可以由家属指导持续进行训练,进而降低老人跌倒居家发生率,提高老年人生活质量。从表1可见,经过训练,50例患者的10 m行走速度、6 min内行走距离、Tineti平衡以及步态测试得分,均较训练前有明显改善,说明经过训练,患者的身体协调能力得到提高,平衡能力以及行走能力增强,跌倒发生风险也会随之降低,这与张玉兰、杨红旗[6,14]等的研究结果较为一致。有研究显示太极拳、探戈舞运动也能显著改善患者平衡功能[15-16],可见,老年人注重养生,多参与社会活动,对于提高自身平衡能力,降低跌倒发生率也有一定帮助。
4.3 研究存在的不足 预防患者跌倒是护理人员平时工作重点,通常医护人员能做的就是在工作中不时叮嘱患者行走时要小心,嘱咐家属或者陪护随时陪在患者身边,但这不能从根本上预防跌倒。只有患者行走能力得到改善,才有可能真正降低跌倒的发生,本研究采用的步态与平衡训练方法简单易行,患者依从性好,训练方法安全,也可用于居家环境的锻炼。但是本研究也有一定局限性,本研究只进行了8周的训练时间,对于此种训练方法的远期效果还需要进一步的验证,因训练期间患者同时接受药物治疗,不能排除药物对于患者平衡能力的改善作用,同时此种方法是否适用于所有老年人,还需加大样本进行随机对照研究。
[1]张 玉,陈 蔚.老年跌倒研究概况与进展[J].中国老年学杂志,2008,28(5):929-931.
[2]覃朝晖.北京市城市社区1 512名老年人跌倒的危险因素分析[J].中华流行病学杂志,2006,27(6):579-582.
[3]Jarvinen,Teppo L.Shifting the Focus in Fracture Prevention from Osteoporosis to Falls[J].BMJ,2008,336(7636):124-126.
[4]朱玉连,吴 毅,郭丽萍,等.健康教育结合康复训练对原发性帕金森病患者运动功能和平衡功能的影响[J].中华物理医学与康复杂志,2010,32(8):609-611.
[5]陈生弟.帕金森病[M].北京:人民卫生出版社,2006:371-381.
[6]张玉兰,李冬梅.简易步态训练预防老年帕金森病患者跌倒的临床研究[J].护理研究,2013,27(4):878-880.
[7]周君桂,李亚洁.老年患者跌倒危险评估方法及评定量表研究概况[J].护理学报,2008,15(12):16-19.
[8]Tinetti M E.Pefrormance-oriented Assessment of Mobility Problems in Elderly Patients[J].J Am GeriatrSoc,1986,34(2):119-126.
[9]Cobbs E I,Duthie E H,Murphy J B.Geriatric Review Synabus:A Core Curriculum in Geriatric Medicine[M].4thed.Dubuque,IA:Kendal/Hunt Publishing Company for the Americane Griatrics Society,1999:159.
[10]Picelli A,Melotti C,Origano F,et al.Robot-assisted Gait Training Versus Qual in Tensity Tread Mill Training in Patients with Mild to Mode Rate Parkinson’s Disease:A Randomized Controlled Trial[J].Parkinsonism Relat Disord,2013,19(6):605-610.
[11]付 倩,程惠玲.降低心血管内科住院患者跌倒发生率的品管圈实践[J].护理学报,2014,21(1):18-21.
[12]刘 艺,黄 敬.脑卒中偏瘫患者3种步行训练方法的效果比较[J].中国康复理论与践,2014,20(3):272-275.
[13]夏庆华,姜 玉,唐传喜,等.社区老年人跌倒的流行病学特征及医疗负担分析[J].中华疾病控制杂志,2010,14(7):647-649.
[14]杨红旗,李东升,孙治坤,等.步态联合平衡训练对原发性帕金森患者运动及平衡功能的影响[J].中华物理医学与康复杂志,2013,35(5):387-389.
[15]Li F,Harmer P,Fitzgerald K,et al.Tai Chi and Postural Stability in Patients with Parkinson’s Disease[J].N Engl J Med,2012,366(6):511-519.
[16]Hackney M E,Earhart G M.Effects of Dance on Gait and Balance in Parkinson’s Disease:A Comparison of Partnered and Non Partnered Dance Movement[J].Neurorehabil Neural Repair,2010,24(4):384-392.
R493
B
10.16460/j.issn1008-9969.2015.08.046
2014-10-07
康丰娟(1986-),女,山东泰安人,本科学历,学士,硕士研究生在读,护师。
龚 梅(1976-),女,重庆人,本科学历,主管护师。
陈伶俐]

