下颌骨中央性腺样囊性癌1例
李铀 李春洁 吴芳龙 李唐 高宁 李龙江
口腔疾病研究国家重点实验室 华西口腔医院头颈肿瘤外科(四川大学),成都 610041
下颌骨中央性腺源性恶性肿瘤十分少见,特别是下颌骨中央性腺样囊性癌更为罕见。1955年Bumsted[1]首次报道了该疾病,目前为止文献报道的病例只有20多例,尚无足够的信息来评估该疾病的特点、临床表现、诊断方式以及治疗措施等,因此临床误诊及错误治疗较易发生[2]。四川大学华西口腔医院头颈肿瘤外科对1例下颌骨中央性腺样囊性癌患者进行了治疗,现对此进行报道并结合相关文献进行讨论。
1 病例报告
患者男性,52岁,2012年9月因“右下颌后牙疼痛伴渐增性包块1年余,右下唇麻木1月余”收入四川大学华西口腔医院头颈肿瘤外科。1年多前,患者无明显诱因出现右下后牙隐痛,就诊于本院门诊,曲面断层片示:右下颌骨低密度影像改变(图1),行“右下颌后牙拔除术加活检术”,术后病理报告:右下颌后牙区牙槽窝内呈浸润生长的上皮性肿瘤,多系腺样囊性癌。术后患者疼痛好转,但右下颌后牙拔牙窝出现“蚕豆”大小的新生物,患者未予重视,后包块逐渐长大,现患者为求进一步诊治入院。
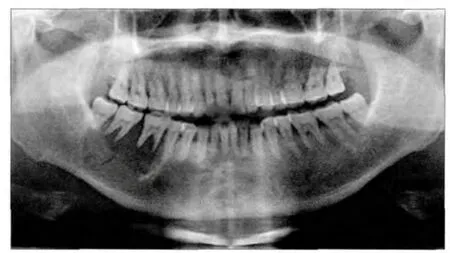
图1 拔牙前曲面断层片Fig 1 Panoramic radiograph before tooth extraction
入院专科查体:患者面型不对称,右下颌膨隆明显,开口度、开口型正常,口内C6、C7缺失,右侧口底及右下后牙区见巨大包块,大小约6 cm×7 cm,包块质地硬,向前侵犯至对侧下前牙,向后累及翼下颌韧带区,界欠清,不活动,稍有触压痛,推挤舌体及邻近牙齿(图2),自述右下唇麻木,右侧颌下区扪及一大小约2 cm×2 cm的肿大淋巴结,质硬,界清,活动,触压痛明显,左侧颌下及双侧颈部未扪及明显异常。既往病史:患者15年前因舌下腺囊肿于本院行舌下腺囊肿及腺体切除术(病理证实),余无特殊异常。术前常规检查胸片未见明显异常。CT示:右侧颊部软组织肿块影,病变内部密度不均匀,可见明显不均匀强化,病变最大横截面为6.1 cm×7.3 cm,右侧下颌骨骨质破坏,病变向内累及右侧口底区域和下颌后牙槽区,右侧颈动脉鞘旁、颌下间隙、颏下淋巴结增大。曲面断层片(图3)提示:右下颌骨体及升支见骨质广泛溶解破坏呈弹坑样缺损,与正常骨质有边界,但不规则、不整齐,下颌下缘骨皮质不光滑,病变区密度不均匀,可见一个较大的软性包块影向颊舌向膨隆,颊侧膨隆明显,推挤48向上移位、悬浮、根尖吸收,44、45向舌侧近中横向移位,口内软性包块向上、后突起。
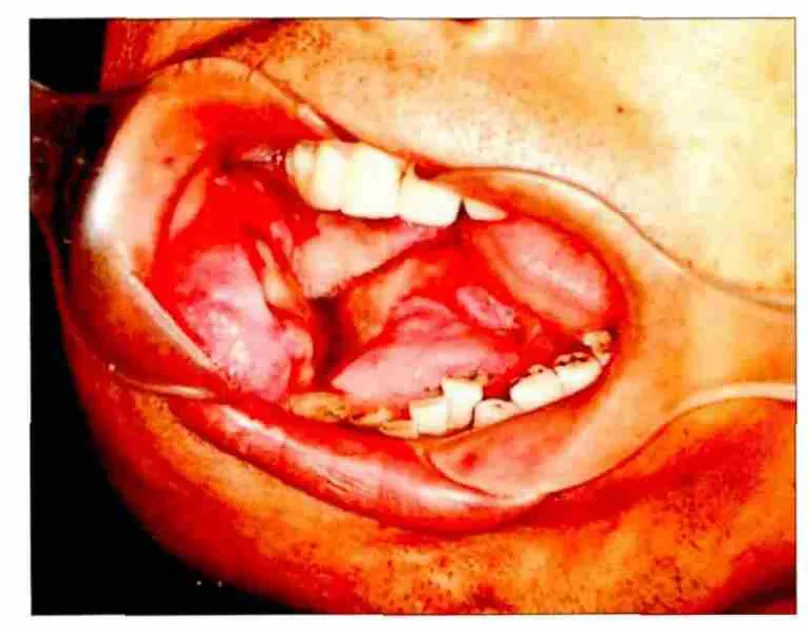
图2 术前口内像Fig 2 Oral image before surgery

图3 术前曲面断层片Fig 3 Panoramic radiograph before surgery
结合患者的既往病史及病理结果,入院诊断为右下颌骨中央性腺样囊性癌。
完善术前检查后,行右下颌骨中央性腺样囊性癌扩大切除术、右侧下颌骨节段切除术加右侧根治性颈淋巴清扫术。术中追踪右侧下牙槽神经,切断舌神经及舌下神经,将切端的下牙槽神经送冰冻检查,结果提示神经未见癌侵犯。术后病理(图4左)报告:(右侧下颌骨)腺样囊性癌,送检淋巴结未见癌细胞。术后送检蜡块行免疫组织化学染色,结果为:细胞角蛋白(cy-tokeratin,CK)7(+),CK-pan(+),S-100蛋白(+)(图4右)。患者术后恢复良好,7 d后出院,继续行放射治疗。术后2年复诊,未见复发及转移征象。

图4 术后病理Fig 4 Pathology after surgery
2 讨论
下颌骨中央性腺源性恶性肿瘤非常罕见,以往文献发现的原发于下颌骨的腺源性恶性肿瘤组织类型主要有黏液表皮样癌、腺样囊性癌、癌前多形性腺瘤、腺泡细胞癌、上皮肌上皮癌、腺癌等[3]。Li等[4]回顾分析了197例发生于颌骨的中央性腺源性恶性肿瘤,发现黏液表皮样癌占135例(68.5%),腺样囊性癌仅占32例(16.2%),且无1例腺样囊性癌发生于下颌骨。笔者通过PUBMED数据库搜索下颌骨中央性腺样囊性癌,共发现26例病例,加上本例,计27例。27例下颌骨中央性腺样囊性癌患者中,男性13例,女性14例;发病年龄24~83岁,平均51.2岁;多数发生于下颌体(19例)和下颌角(4例);7例发生肺部转移。
下颌骨中央性腺样囊性癌通常发生于下颌体及下颌角,临床表现多以骨性膨隆和疼痛为主[1,5],影像学表现为单囊或多发的低密度病变影,边缘常不规则,临床表现以及影像学表现通常难以与牙源性肿瘤(特别是成釉细胞瘤伴感染)相鉴别[6-7]。关于颌骨中央性腺源性恶性肿瘤的诊断,多数学者认同Brookstone等[8]所提出的标准,该标准包含:1)病变区有完整的骨皮质;2)X线证实有骨质破坏;3)除外唾液腺组织的原发肿瘤及牙源性囊肿;4)病理检查证实。本文患者首次就诊时完全符合以上诊断标准,但经过拔牙及活检术后,病变进一步生长,再次就诊时X线片已表现出骨皮质的破坏。这说明下颌骨中央性腺样囊性癌受外界刺激后易进一步生长破坏骨皮质,晚期患者就诊时可能已无完整骨皮质表现。
颌骨中央性腺源性恶性肿瘤的组织来源及发病机制尚无定论。关于组织来源的主要理论有:1)颌骨发育过程中被包埋其内的异位唾液腺;2)牙源性囊肿上皮衬里的肿瘤性转化[9]。
下颌骨中央性腺样囊性癌的首选治疗方案为根治性的扩大切除术。考虑到腺样囊性癌的神经侵犯性,在行手术治疗时,需要格外注意病变区域的相关神经并予以追踪。本例患者手术过程中口底组织未见明显的肿瘤浸润,下牙槽神经形态大小无特殊异常,病理结果示下牙槽神经未查见肿瘤细胞。术前患者胸片检查同样未见异常。这与Ren等[10]报道的腺样囊性癌具有较高神经侵袭性及发生远端肺转移的特征有所差异。腺样囊性癌对放射线较为敏感,放疗目前已经作为临床常用的术后辅助治疗。当临床检测或影像学检测提示有淋巴转移的情况下,手术应追加相应的淋巴清扫。在对患者长期的随访中应对腺样囊性癌的远端转移,特别是肺部转移予以观察。
[1]Bumsted WD. Cylindroma of the mandible[J]. Oral Surg Oral Med Oral Pathol, 1955, 8(5):546-555.
[2]Al-Sukhun J, Lindqvist C, Hietanen J, et al. Central adenoid cystic carcinoma of the mandible: case report and literature review of 16 cases[J]. Oral Surg Oral Med Oral Pathol Oral Radiol Endod, 2006, 101(3):304-308.
[3]Martínez-Madrigal F, Pineda-Daboin K, Casiraghi O, et al.Salivary gland tumors of the mandible[J]. Ann Diagn Pathol,2000, 4(6):347-353.
[4]Li Y, Li LJ, Huang J, et al. Central malignant salivary gland tumors of the jaw: retrospective clinical analysis of 22 cases[J]. J Oral Maxillofac Surg, 2008, 66(11):2247-2253.
[5]García de Marcos JA, Calderón-Polanco J, Poblet E, et al.Primary adenoid cystic carcinoma of the mandible: case report and review of the literature[J]. J Oral Maxillofac Surg,2008, 66(12):2609-2615.
[6]Chen YK, Chen CH, Lin CC, et al. Central adenoid cystic carcinoma of the mandible manifesting as an endodontic lesion[J]. Int Endod J, 2004, 37(10):711-716.
[7]Mahomed F, Altini M, Meer S, et al. Central adenoid cystic carcinoma of the mandible with odontogenic features: report of a case[J]. Head Neck, 2009, 31(7):975-980.
[8]Brookstone MS, Huvos AG, Spiro RH. Central adenoid cystic carcinoma of the mandible[J]. J Oral Maxillofac Surg,1990, 48(12):1329-1333.
[9]Brookstone MS, Huvos AG. Central salivary gland tumors of the maxilla and mandible: a clinicopathologic study of 11 cases with an analysis of the literature[J]. J Oral Maxillofac Surg, 1992, 50(3):229-236.
[10]Ren ZH, Chickooree D, Liu JB, et al. Primary intraosseous ACC of mandible of possible salivary origin: a rare clinical entity[J]. Int J Surg Case Rep, 2014, 5(5):222-225.

