利培酮与阿立哌唑治疗精神分裂症的疗效与安全性对比
罗毅 诸秉根 杜洁
[摘 要] 目的:对比利培酮与阿立哌唑治疗精神分裂症(Schizophrenia,SCZ)的疗效与安全性,探讨SCZ的合理治疗方案。方法:以我院2010年3月至2014年3月收治的160例SCZ患者为研究对象。按照随机数字表法将其分为利培酮组及阿立哌唑组,各80例,分别给予利培酮及阿立哌唑治疗。比较两组患者治疗前、治疗6周后、治疗12周后阳性症状与阴性症状量表(PANSS)总分变化,评价疗效,并观察其治疗期间不良反应发生情况及副反应量表(TESS)评分,评价安全性。结果:两组患者治疗6周后PANSS总分均显著下降,治疗12周后下降更为明显,差异有统计学意义(P<0.05)。两组患者PANSS总分下降情况比较,差异无统计学意义(P>0.05)。利培酮组、阿立哌唑组总有效率分别为96.3%、97.5%,组间比较差异无统计学意义(P>0.05)。利培酮组恶心呕吐、锥体外系反应、体重增加、闭经溢乳发生率显著高于阿立哌唑组,差异有统计学意义(P<0.05)。利培酮组TESS评分为(7.8±3.9)分,显著高于阿立哌唑组的(5.2±1.7)分,差异有统计学意义(P<0.05)。结论:利培酮与阿立哌唑治疗SCZ均可取得良好的临床疗效,应用阿立哌唑具有更低的不良反应发生率及更佳安全性,值得推荐。
[关键词] 利培酮;阿立哌唑;精神分裂症;认知功能;不良反应
中图分类号:R749.53 文献标识码:B 文章编号:2095-5200(2015)06-110-03
DOI:10.11876/mimt201506044
精神分裂症(Schizophrenia,SCZ)是发病率最高的重性精神疾病,好发于青壮年,常使患者精神活动的统一性及整体性受到影响,并表现为特殊思维、知觉、情感及行为,对患者身心健康造成了严重影响,亦给家庭及社会带来了严重的负担[1]。利培酮、阿立哌唑均为非典型抗精神病药物,在阻断多巴胺D2受体的基础上,可通过拮抗5-羟色胺(5-HT)受体作用,进一步改善患者阳性及阴性症状,且服药依从性佳、复发率低,是SCZ治疗的一线药物[2]。然而,多数学者均发现,非典型抗精神病药物导致高血糖、高血脂及体重增加等不良反应风险较高[3]。为比较利培酮与阿立哌唑治疗SCZ的疗效及安全性,探讨SCZ合理治疗方案的选择,笔者以我院2010年3月至2014年3月收治的160例SCZ患者为研究对象,进行了前瞻性对照研究,现将研究方法与结论总结如下。
1 一般资料
1.1 病例资料
选取我院2010年3月~2014年3月收治的160例SCZ患者,经我院医学伦理专家委员会审核批准,并征得患者及家属知情同意后,按照随机数字表法将其分为利培酮组及阿立哌唑组,各80例。两组患者一般临床资料比较,年龄、病程、受教育年限、阳性症状与阴性症状量表(PANSS)总分、性别比例等指标比较均未见明显统计学差异(P>0.05),本临床研究具有可比性。
1.2 选取标准及排除标准
选取标准:1)年龄18~65岁;2)参照第三版《中国精神障碍分类与诊断标准》确诊SCZ[4];3)PANSS总分≥60分;4)告知详细治疗、研究方案,并取得患者及家属知情同意。排除标准:1)合并其他躯体疾病或不适;2);酒精或药物依赖者;3)有严重自杀倾向、兴奋躁动表现或攻击行为者;4)对治疗药物有过敏史。
2 研究方法
2.1 治疗方法
利培酮:利培酮口腔崩解片,商品名:可同,国药准字H20060283,吉林省西点药业科技发展股份有限公司生产,规格1 mg×20片。利培酮组患者以利培酮口服治疗, 首次给药剂量1 mg/次,每日1次,2周后增至3 mg/次,每日2次。6周为1疗程,持续2个疗程。
阿立哌唑:阿立哌唑口腔崩解片,商品名:博思清,国药准字H20060521,成都康弘药业集团股份有限公司生产,规格5 mg×20片。阿立哌唑组患者以阿立哌唑口服治疗,首次给药剂量5 mg/次,每日1次,2周后增至10~25 mg/次,每日1次[5]。6周为1疗程,持续2个疗程。
若患者治疗期间出现睡眠障碍,可给予苯二氮卓类药物;若出现锥体外系反应,则给予苯海索等抗胆碱药[6]。治疗期间均不应用其他抗精神病药物。
2.2 疗效观察
由两名精神科主治医师,采取双盲法对患者治疗前、治疗6周后、治疗12周后PANSS评分进行评价,取平均值作为患者PANSS总分。于治疗12周后,参照文献标准进行疗效评价[7]:痊愈:治疗后PANSS总分较治疗前降低75%以上;显著进步:治疗后PANSS总分较治疗前降低50%~74%;进步:治疗后PANSS总分较治疗前降低25%~49%;无效:治疗后PANSS总分较治疗前降低不足24%或升高。总有效率=痊愈率+显著进步率+进步率。
2.3 安全性评价
记录两组患者治疗期间嗜睡、恶心呕吐、血压降低等不良反应发生情况,比较其不良反应发生率,并应用副反应量表(TESS)评分,评价两组患者不良反应程度、与药物的关系及对治疗的影响[8]。
3 统计学分析
对本临床研究的所有数据采用SPSS18.0进行分析,计数资料以(n/%)表示,并采用χ2检验,计量资料以(x±s)表示,并采用t检验,检验水准设定为α=0.05,以P<0.05为有统计学意义,以P<0.01为有显著统计学意义。
4 结果
4.1 两组患者治疗前后PANSS总分变化比较
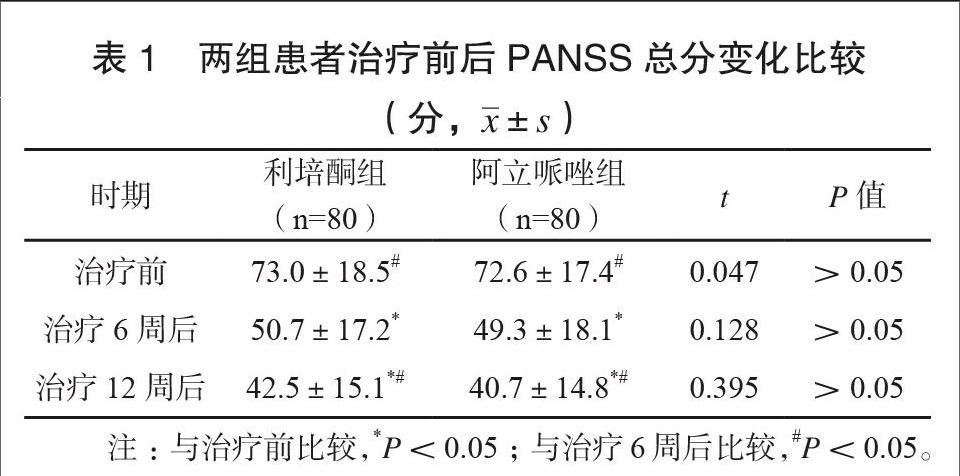
两组患者治疗前后PANSS总分变化比较如表1所示。其治疗6周后PANSS总分均显著下降,治疗12周后下降更为明显,差异有统计学意义(P<0.05)。两组患者PANSS总分下降情况比较,差异无统计学意义(P>0.05)。该结果表明,利培酮与阿立哌唑对患者阳性症状、阴性症状及一般精神病理状态的改善作用相仿。
4.2 两组患者临床疗效比较
两组患者临床疗效比较如表2所示。利培酮组、阿立哌唑组总有效率分别为96.3%、97.5%,组间比较差异无统计学意义(P>0.05)。该结果表明,利培酮与阿立哌唑治疗SCZ临床疗效相近。
4.3 两组患者不良反应比较
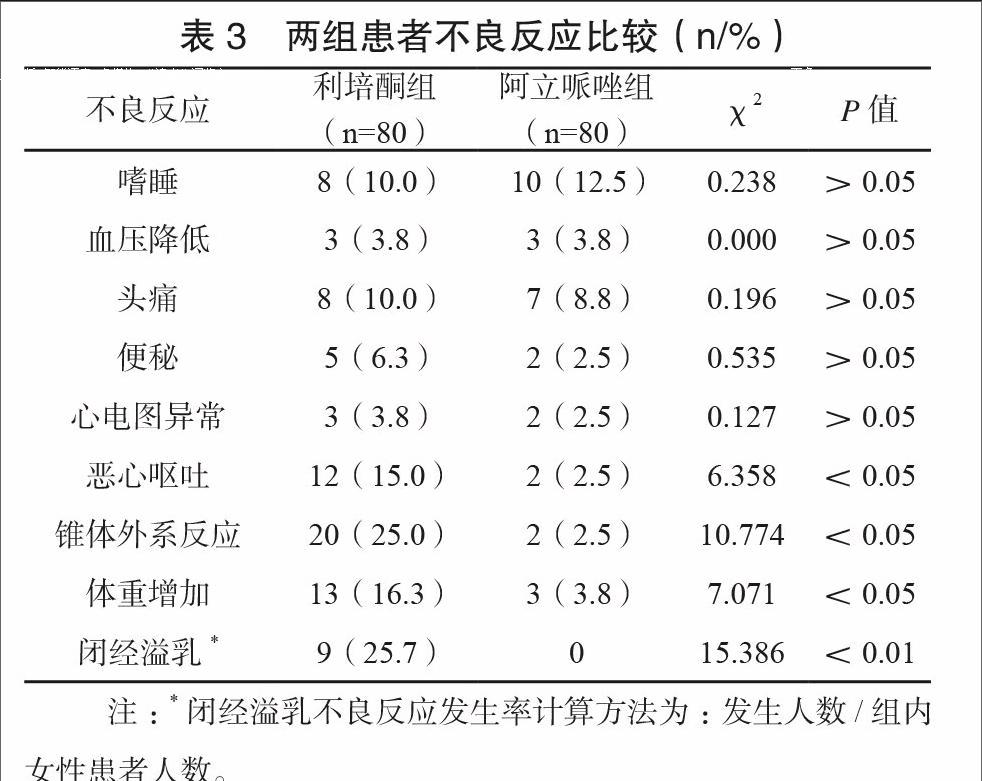
两组患者不良反应比较如表3所示。两组患者均出现嗜睡、血压降低、头痛等不良反应,发生率比较差异无统计学意义(P>0.05),利培酮组恶心呕吐、锥体外系反应、体重增加、闭经溢乳发生率显著高于阿立哌唑组,差异有统计学意义(P<0.05)。利培酮组TESS评分为(7.8±3.9)分,显著高于阿立哌唑组的(5.2±1.7)分,差异有统计学意义(P<0.05)。该结果表明,阿立哌唑组不良反应发生率较利培酮组低,且严重程度较轻,不易对治疗造成影响。
5 讨论
SCZ的发病与遗传、躯体生物学、心理及社会文化等多种因素均具有密切关联,病程往往较长且易反复,若治疗不及时或效果不佳,可导致精神衰退,并对后续治疗依从性及积极性造成影响[9-10]。
利培酮为苯并异恶唑衍生物,是一种经典抗精神病药物,主要通过拮抗多巴胺D2受体及5-HT受体,发挥SCZ治疗作用。此外,Stroup等[11]研究发现,利培酮还可作用于肾上腺受体,有助于患者躁动情绪的缓解。阿立哌唑为新型抗精神病药物,可部分激动多巴胺DA2受体、5-HT1A受体,阻断5-HT2A受体,起到调节多巴胺功能,稳定下丘脑功能的作用。两种药物作用机制有所差异,但均可取得较好的临床疗效。本研究两组患者治疗后PANSS总分均显著下降,且利培酮组、阿立哌唑组总有效率分别达到了96.3%、97.5%,组间比较差异无统计学意义(P>0.05),与金梅等[12]研究结论一致,亦印证了上述结论。在本次研究中,两组患者分别接受利培酮及阿立哌唑崩解片治疗,无需用水送服,有助于提高患者服药的依从性及配合度,保证治疗方案的顺利实施。
然而,正是由于利培酮对肾上腺受体的作用,加之其强效抗胆碱能及抗组胺H1受体作用,往往导致患者易出现严重的不良反应。本研究结果示,利培酮组恶心呕吐、锥体外系反应、体重增加、闭经溢乳发生率及TESS评分均显著高于阿立哌唑组,差异有统计学意义(P<0.05),考虑与利培酮对多巴胺D2受体的过度拮抗有关,提示其安全性有待商榷。此外,杨淑珍[13]和Csomor等[14]研究认为,SCZ患者接受利培酮治疗一段时间后,其记忆、人像特点回忆等认知功能评分下降明显,表明患者认知功能及记忆力水平受到了一定影响,进一步限制了其在SCZ治疗中的应用。与此同时,阿立哌唑对肾上腺素能受体、H2组胺受体及M1胆碱受体仅具有轻中度阻断作用,且能够有效稳定黑质纹状体通路,使患者锥体外系反应等不良反应发生率得到了明显控制。可以发现,阿立哌唑组患者无1例出现闭经溢乳不良反应,考虑与阿立哌唑仅部分激动垂体多巴胺D2受体、能够有效稳定结节漏斗通路有关[15]。不良反应发生率的降低不仅有效保证了治疗的安全性,亦有助于患者依从性的上升,从而达到避免疾病复发、改善患者生活质量的最终目的。
综上所述,利培酮与阿立哌唑均可有效改善SCZ患者临床症状,疗效相仿,但利培酮的作用机制使得其不良反应发生率较高且症状较为严重,对患者治疗的依从性及安全性均造成了一定影响。因此,在SCZ临床治疗中,应用阿立哌唑是保证临床疗效与安全性的首选方案。
参 考 文 献
[1] Moteshafi H, Stip E. Comparing tolerability profile of quetiapine, risperidone, aripiprazole and ziprasidone in schizophrenia and affective disorders: a meta-analysis[J]. Expert opinion on drug safety, 2012, 11(5): 713-732.
[2] 马达休, 李永华, 冉庆国, 等. 阿立哌唑, 利培酮和氯氮平治疗精神分裂症对糖脂代谢的影响[J]. 重庆医学, 2012, 40(34): 3450-3451.
[3] 赵长印,张君.阿立哌唑与利培酮治疗精神分裂症对照研究[C].//中国医师协会精神科医师分会(CPA)第七届年会论文集.2011:99-99.
[4] Weiden P J, Citrome L, Alva G, et al. A trial evaluating gradual-or immediate-switch strategies from risperidone, olanzapine, or aripiprazole to iloperidone in patients with schizophrenia[J]. Schizophrenia research, 2014, 153(1): 160-168.
[5] 王爱芹. 阿立哌唑与利培酮治疗精神分裂症对照研究[J]. 临床心身疾病杂志, 2012, 18(2): 116-118.
[6] Maat A, Cahn W, Gijsman H J, et al. Open, randomized trial of the effects of aripiprazole versus risperidone on social cognition in schizophrenia[J]. European Neuropsychopharmacology, 2014, 24(4): 575-584.
[7] Shah S K. A comparative study of sexual dysfunction in schizophrenia patients taking aripiprazole versus risperidone[J]. Kathmandu University Medical Journal, 2015, 11(2): 121-125.
[8] 赵辉. 阿立哌唑与利培酮治疗精神分裂症疗效比较[J]. 中国健康心理学杂志, 2014, 22(8): 1160-1162.
[9] Lerond J, Lothe A, Ryvlin P, et al. Effects of aripiprazole, risperidone, and olanzapine on 5-HT1A receptors in patients with schizophrenia[J]. Journal of clinical psychopharmacology, 2013, 33(1): 84-89.
[10] 王雁芬, 陈晓慧, 孙平平, 等. 阿立哌唑, 喹硫平和利培酮对精神分裂症患者甲状腺素水平的影响[J]. 精神医学杂志, 2014, 27(1): 45-47.
[11] Stroup T S, Byerly M J, Nasrallah H A, et al. Effects of switching from olanzapine, quetiapine, and risperidone to aripiprazole on 10-year coronary heart disease risk and metabolic syndrome status: results from a randomized controlled trial[J]. Schizophrenia research, 2013, 146(1): 190-195.
[12] 金梅, 高志勤, 徐乐平, 等. 利培酮, 阿立哌唑对女性精神分裂症腹部脂肪沉积的影响及瘦素的关系[J]. 中国健康心理学杂志, 2014, 22(7): 961-964.
[13] 杨淑珍. 阿立哌唑与利培酮治疗首发精神分裂症临床疗效观察[J]. 河北医学, 2013, 19(9): 1348-1351.
[14] Csomor P A, Preller K H, Geyer M A, et al. Influence of Aripiprazole, Risperidone, and Amisulpride on Sensory and Sensorimotor Gating in Healthy ‘Low and High GatingHumans and Relation to Psychometry[J]. Neuropsychopharmacology, 2014, 39(10): 2485-2496.
[15] McEvoy J P, Citrome L, Hernandez D, et al. Effectiveness of lurasidone in patients with schizophrenia or schizoaffective disorder switched from other antipsychotics: a randomized, 6-week, open-label study[J]. J Clin Psychiatry, 2013, 74(2): 170-179.