PVCR技术治疗重度胸腰椎角状后凸畸形疗效观察
彭俊,徐建广
(上海交通大学附属第六人民医院,上海 201306)
胸腰椎后凸畸形,多发生于T10-L2椎体,常继发于外伤、结核、肿瘤、先天性畸形或强直性脊柱炎等。患者常出现难以接受的外观畸形、腰背部疼痛和神经功能障碍[1-3]。手术治疗往往是唯一选择,手术方法以往多采用前后路联合入路全脊柱切除术(VCR)治疗严重胸腰椎角状后凸畸形,在近十来年已经被单一后路全脊柱切除术(PVC)联合前方植骨术所替代。我院近5年应用一期后路后路全脊柱切除联合前方钛网支撑治疗胸腰段严重后凸畸形病人18例,并进行了2年的随访,现报告如下。
1资料与方法
1.1 一般资料
自2007-01-2012-10共诊治18例患者,男13例,女5例,年龄18~39岁,平均26.4岁。致病原因:创伤7例。治愈型结核9例,先天畸形1例,术前cobb's角64~105°,平均78.6°,术前均行X线正侧位、CT及三围重建CT,IVIRI检查了解顶椎形态、数量及脊髓受压情况,其中顶椎区位于T115例、T127例、L13例、L23例。患者术前神经功能ASIA分级:C级3例、D级10例、E级5例。
1.2 手术方法
全麻,俯卧位,所有患者都行术中脊髓体感诱发电位(SSEP)监测,根据患者畸形程度垫胸腹垫,作以顶椎为中心脊柱后正中切口,先行上下相邻2~3个椎体的双侧椎弓根螺钉置入.一侧使用预弯成原畸形角度的棒临时固定后行全椎板切除暴露硬脊膜和神经根,切除胸椎时切除相应肋骨头以便暴露椎弓根外侧壁,经椎弓根行顶椎椎体切除,使用另一临时棒固定后,拆除对侧临时棒,切除对侧剩余椎体。双侧交替置入预弯固定棒后渐进矫形,矫形同时逐步短缩,避免脊髓的过度扭曲以及牵张,最后置入与生理轮廓一致的固定棒固定。如为胸椎可以切断一侧对应神经根,经后外侧置入长度适当、已预填自体碎骨块的钛网行脊柱前柱支撑植骨融合,反复调整双侧固定棒经C形臂X线机证实矫形角度及内固定位置满意后加压锁紧螺帽,放置负压引流管后逐层关闭切口。
1.3 手术疗效评估
本组随访时间12~24个月,平均16.8月,随访期间均进行临床评估和放射学检查。观察脊柱后凸Cobb's角、矢状面平衡改变情况,以神经功能Asia分级评定术后及末次随访时脊髓神经功能情况。
1.4 统计学方法
应用SPSS 18.0软件包进行统计分析。比较术前、术后及随访时后凸角及矢状面平衡之间的差异,采取配对t检验,以P<0.05为差异有统计学意义。
2 结果
手术时间250~460 min,平均318 min;术中出血量1600~2600 ml,平均2120 ml,术中及术后均无脊髓损伤、大血管及脏器损伤等并发症发生。术后Cobb's角平均10~21°,平均16.6°,矫正率 77.8%;统计分析显示术后与术前相比差异有统计学意义(P<0.05)。末次随访时,脊柱后凸Cobb's角10°~23°,平均17.5°;统计分析显示末次随访与术后相比差异无统计学意义(P>0.05)。末次随访时神经功能ASIA分级:C级1例,D级5例,E级12例;患者均有不同程度恢复,腰背部疼痛均有好转。末次随访摄片示内固定及椎间植骨已融合,钛网无移位。
典型病例
患者男,42岁,背部后凸22年,有结核病史,ASIA分级:D级;术前cobb's角95°,一期后路全脊柱切除联合前方钛网支撑,切除L1、L2椎体,手术时间5 h,出血量2100 m l,术后cobb's角12°,术后两年复查:肢体功能ASIA E级,复查X线,后凸矫形无丢失,内固定及椎间植骨融合钛网无移位。

图1术前外观及影像学资料
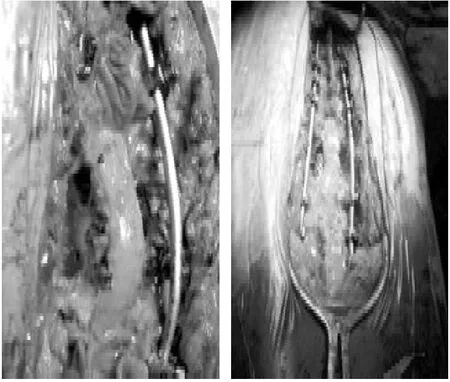
图2在同一手术切口完成脊椎截骨加前中柱支撑植骨后路椎弓根内固定矫形;

图3术后2年患者外观及影像学资料
3 讨 论
脊柱畸形可划分为冠状畸形和矢状畸形,在从外观以及对日常生活的影响来说矢状畸形比冠状畸形更难以接受,矢状畸形可发生在各种情况下,如休门氏后凸,医源性平背,创伤后,结核,神经肌肉,先天性,退行性疾病和强直性脊柱炎,其中,脊柱严重角状后凸畸形的外观最难以接受,而且容易产生迟发性脊髓功能障碍,只有通过脊柱截骨来进行治疗。
对于严重的角状后凸畸形,矫正脊柱畸形平衡躯干是治疗的关键,而在这种情况下,VCR是最好的选择。VCR最早由MacLennan于1922年首次报道,为前后路联合手术切除椎体[5]。但是该术式手术时间长,并发症较多。Suk等人[6]为了减少冗长的前-后联合手术的操作时间和并发症,首先提出后路全脊柱切除术(PVCR),并且由Lenke普及[7]。现在已经是为脊柱的严重畸形的最常用术式之一。该术式可使用单一入路矫正脊柱的冠状畸形和矢状畸形,同时在脊柱切除后,可同时进行脊柱前方的重建和支撑,避免直接进行融合导致的硬膜屈曲,脊髓过多缩短导致神经受损的并发症。前方支撑的方法包括有单纯植骨、钛网等多种方法,单纯植骨可增加脊柱的融合率,但稳定性差,不能有效支撑,同时需要取髂骨,增加手术风险以及时间,增加患者痛苦。钛网因有不同长度和直径,可以根据术中需要进行剪裁,中空部份可以将截骨后的自体骨植入,既提供了前方支撑,又实现了植骨融合,提高了截骨部位的稳定性和融合率。
PVCR的优点在于它在前方支撑操作的同时可以控制脊柱的每一个方向矫形,提供了比其它类型的截骨术式更好的校正度数和各方向的矫形。与早期的前后路联合VCR术式相比,PVCR降低手术时间和失血量和也避免了开放胸廓及胸膜。Hamzaoglu等[4]的报道,重度畸形的成年患者的平均矫正率62%的冠状面和72%在矢状面畸形。Suk等人[6]报道的,在冠状面61.9°,在矢状面45.2°的校正。
PVCR技术可发生各种并发症如:感染、硬脊膜破裂、胸膜破裂、神经系统等并发症,其中直接的神经损伤可能发生在骨切除术到畸形的矫正的任何一个步骤中。Suk[6]报道34.3%的并发症和17.1%的神系统经并发症。 Lenke等[7]报道并发症发生了类似的40%的并发症和11.4%的神经系统并发症。Hamzaoglu等[3]报道了7.84%的并发症发生率,包括患者1.96%瞬态神经麻痹。
总之,PVCR是强大的后路截骨方法。但是一个技术要求很高的手术,手术时间仍然较长,失血量较多。有各种并发症的风险。其中神经损伤严重时可导致瘫痪,因此,强烈建议术中使用脊髓神经监测,以防止灾难性的神经损伤。同时,经验丰富的手术团队是必须的。
我们的研究也有一些局限性,主要是没有未经治疗的患者无对照组,以及其他手术方法的对比。本组例数较少,随访时间较短,远期疗效还需要继续观察。
[1]Alexander CE,Wilco CHJ,Sanne JAMC,et al.The prevalence of thoracolumbar kyphosis in achondroplasia:a systematic review[J].Child Orthop,2012,6(1):69-73.
[2]Munting E.Surgical treatment of post-traumatic kyphosis in the thoracolumbar spine:indications and technical aspects[J].Eur Spine,2010,19(1):69-73.
[3]Buchowski JM,Kuhns CA,Bridwell KH,et al.Surgicalmanagement of posttraumatic thoracolumbar kyphosis[J].Spine,2008,8(4):666-677.
[4]Hamzaoglu A,Alanay A,Ozturk C,Sarier M,Karadereler S,Ganiyusufoglu K.Posterior vertebral column resection in severe spinal deformities[J].Spine,2011,36(5):340-344.
[5]MacLennan A.Scoliosis[J].BMJ,1922,2:865-866.
[6]Suk SI,Chung ER,Kim JH,et al.Posterior vertebral column resection for severe rigid scoliosis[J].Spine,2005,30(14):1682-1687.
[7]Lenke LG,O'Leary PT,Bridwell KH,et al.Posterior vertebral column resection for severe pediatric deformity:minimum two-year follow-up of thirty-five consecutive patients[J].Spine,2009,34:2213-2221.

