眼外伤玻璃体切割术后晶状体皮质过敏性眼内炎1例
许寅聪 王超英
眼外伤玻璃体切割术后晶状体皮质过敏性眼内炎1例
许寅聪 王超英
眼外伤;玻璃体切割;晶状体皮质过敏;眼内炎
患者男,29岁,因右眼被铁屑崩伤后视力下降1天于2014年6月28日入院,入院时查视力:右数指/眼前,左1.0。右眼角膜中央可见1 mm全层裂伤,KP(+),前房深浅正常,房闪(+),晶状体白色混浊,眼底看不进。左眼前后节均未见异常。眼压:Tn(双)。既往史:平素体质好,否认特殊疾病病史。入院后查眼眶正侧位X片、眼眶CT(图1)、眼部超声(图2)考虑诊断:(1)右眼球穿通伤;(2)右眼外伤性白内障;(3)右眼球内异物。于2014年6月30日行“右眼角膜穿通伤清创缝合加白内障超声乳化摘除加人工晶状体悬吊植入加玻璃体切割加球内异物取出术”。手术进行顺利,术中发现晶体前后囊破裂,玻璃体中前部中央可见一片状不规则尖刀形金属异物,长1.5 mm,宽1 mm,术中仅切除了异物附近的玻璃体,对于周边玻璃体未予以彻底切除,检查视网膜、锯齿缘无损伤,视网膜在位良好。术后1周查体:视力右0.8。角膜伤口对合好,其余角膜透明,KP(+)、房闪(+),玻璃体混浊。眼底:未见明显异常,眼压右10.24 mmHg左14.57 mmHg。OCT:双眼黄斑区未见明显异常。但是在术后3周,患者因右眼红、视物模糊5天再次来我院。自觉症状:右眼红、视物模糊,无明显疼痛。查体:视力右0.06,光定位正常,角膜伤口对合好,其余部分透明,羊脂状KP(++++),前房稍深,房闪(++),晶状体表面可见散在纤维素样渗出物,玻璃体混浊明显,眼底不能视入。眼压:右17.30 mmHg,左14.57 mmHg。查眼部超声提示右眼晶状体位置呈彗星征,玻璃体后部有一强回声光斑,后部有尾影,球壁光滑(图3)。复查眼眶正侧位片、眼眶CT、眼眶MRI均未见明确球内异物。考虑本患者玻璃体腔与前房相通,故仅收集了房水标本,进行房水细菌培养:未见细菌生长;房水真菌培养:未见真菌生长。入院初步诊断:右眼眼内炎,性质待查。入院后给予氢化泼尼松注射液30 mg 1次/日,静脉滴注;注射用头孢替安2 g,2次/日,静脉滴注;吲哚美辛栓50 mg,1次/日,直肠给药;卵磷脂络合碘1.5 mg,2次/日,口服;妥布霉素地塞米松滴眼液,3次/日,点右眼;复方托吡卡胺滴眼液,3次/日,点右眼;氧氟沙星眼膏,1次/晚,点右眼。治疗1周后,右眼视力由0.06提高到0.15,羊脂状KP减轻至(++),房闪(+),玻璃体混浊,可见红光反射,眼底仍看不清。眼压:右12.23 mmHg,左15.88 mmHg。治疗2周后,视力右0.4,KP(+),房闪(+),玻璃体混浊减轻,玻璃体腔后部可见一块晶状体皮质,眼底模糊见视盘边界清晰,色正,C/D不大,血管走形正常,视网膜在位,未见明显出血、渗出。眼压:右10.24 mmHg,左14.57 mmHg。复查眼部超声提示右眼玻璃体混浊,致密强回声消失。最后确诊为:右眼晶状体皮质过敏性眼内炎,病情稳定后患者出院。
讨论
眼内炎是玻璃体切割术后的严重并发症,最常见的类型为细菌性眼内炎,其常见致病菌为金黄色葡萄球菌、表皮葡萄球菌、绿脓杆菌、肺炎球菌、克雷伯菌等〔1-3〕,根据细菌毒力强弱、发病的时间和进展速度不同,潜伏期可由数小时至数周,但常表现为眼红、眼痛、视物急剧下降、眼睑结膜充血水肿、角膜水肿混浊溃疡等,大多进展迅速〔1〕。另外一种常见的致病菌为真菌,主要为曲霉菌和念珠菌,感染途径外源性少见,尽管植物性异物损伤致真菌性角膜溃疡屡见不鲜,且多发生于糖尿病患者、长期使用糖皮质激素、老年、免疫力低下或不合理使用抗生素的群体中,但外伤致真菌性眼内炎极少报道,更多的是内源性真菌性眼内炎〔4-6〕,其临床表现与细菌性眼内炎不同,发病隐匿,患者主诉视力逐渐下降,结膜充血不明显,眼痛不明显,查体可见羊脂状和色素状KP,可见少量房闪和浮游物,瞳孔对光反射一般存在,其在眼部超声下有典型表现,如曲霉菌表现为玻璃体混浊呈“坏肉汤”状、团片状混浊与透明液体间隙相互交错;而念珠菌感染则表现为玻璃体圆形混浊,似“金针菇”样,视网膜表面或视网膜下可见圆片病灶,附近常有线状出血〔7〕。本例患者的临床表现与以上两种化脓性眼内炎均存在较大差异,因其有眼球穿通伤、玻璃体切割手术史,所以患者入院诊断考虑为右眼眼内炎,性质待查。其性质主要考虑有晶状体皮质过敏性眼内炎和迟发型细菌性眼内炎,经过近2周治疗后确诊为晶状体皮质过敏性眼内炎的原因有2个:(1)在治疗近2周玻璃体逐渐清亮后,眼底镜下可见玻璃体腔后部残余晶状体皮质;(2)入院后给予保守治疗,并未予以前房灌洗、玻璃体腔注药和玻璃体切割手术治疗,患者病情逐渐好转,而若为迟发性细菌性眼内炎疗效应不理想。晶状体皮质过敏性眼内炎常发生于晶状体囊膜破裂、过熟期白内障囊外摘除等情况,有两种类型,一种为急性术后晶状体皮质过敏性眼内炎,其常发生于伤后2天至1周,表现类似化脓性眼内炎,另外一种为迟发型术后晶状体皮质过敏性眼内炎,常发生于术后或伤后数周或数月,症状较轻,可有眼红、畏光、流泪、视力下降,同时羊脂状KP、房闪、前房炎性细胞明显,可伴有高眼压,玻璃体混浊相对较轻,视网膜表面可见雪球状渗出,房水细胞学检查可见嗜酸细胞和巨噬细胞。治疗上,急性术后晶状体皮质过敏性眼内炎需尽快行玻璃体切割手术治疗,而迟发型术后晶状体皮质过敏性眼内炎可予以糖皮质激素、非甾体抗炎药、睫状肌麻痹剂等治疗〔1〕。虽然本患者最终治疗结果较好,但对诊治过程我们认为还存在一些不足,也积累了经验,如一期手术应暂缓植入人工晶状体,玻璃体切割手术中应扩大玻璃体的切除范围以保证彻底去除脱入玻璃体的晶状体皮质,此患者入院后对再次手术存在较大抵抗心理,故选择了保守治疗。由于保守治疗时间长,起效慢,效果存在较大不确定性,如为迟发细菌性眼内炎则会耽误手术时机甚至会导致视功能永久的损伤,在以后的工作中应该尽量避免此类情况发生。
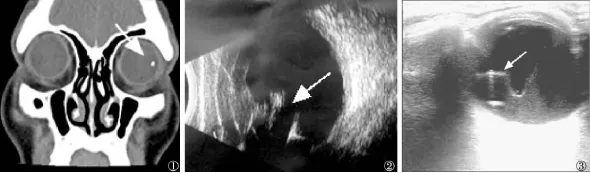
图1 眼眶CT提示右眼球内异物;图2眼部B超提示右眼球内异物;图3眼部彩超:右眼晶状体位置呈彗星征,玻璃体后部有一强回声光斑,后部有尾影,球壁光滑。
[1]李凤鸣.中华眼科学[M].2版.北京:人民卫生出版社,2006:1973-1976,1985-1988.
[2]中华医学会眼科学会白内障与人工晶状体学组.我国白内障术后急性细菌性眼内炎治疗专家共识[J].中华眼科杂志,2010,46(8):764-765.
[3]刘娜,郑秀云,王东林,等.感染性眼内炎的致病菌培养结果分析[J].国际眼科杂志,2014,14(3):547-549.
[4]刘立杰.内源性真菌性眼内炎2例[J].医学研究与教育,2013,30(4):111-112.
[5]宋宏鲁,王超英,刘迎庆,等.眼内炎16例临床分析[J].国际眼科杂志,2013,13(9):1896-1897.
[6]刘刚,孙勇.内源性眼内炎的临床分析[J].中国中医眼科杂志,2014,24(4):272-274.
[7]王艳玲.内源性真菌性眼内炎早期诊断要点[J].山东大学耳鼻喉眼学报,2011,25(5):103-104.
R779;R773
B
1002-4379(2015)05-0369-02
10.13444/j.cnki.zgzyykzz.2015.05.019
白求恩国际和平医院眼科,石家庄050000
王超英,E-mail:wanghc191@sina.com

