MoCA评定不同手术方式对老年患者术后认知功能的影响
李 艳 刘玉伶 于铁莉 宋莺春 (承德医学院附属医院麻醉科,河北 承德 067000)
目前大部分普通外科手术都能在腹腔镜下完成,与传统手术相比,具有切口小、痛苦小、恢复快等优点,易被老年患者接受,是外科治疗发展的必然趋势。但老年患者在腹腔镜手术后存在术后认知功能障碍(POCD)的风险。本文拟应用蒙特利尔认知评估量表(MoCA)对患者进行认知功能测试研究。
1 资料与方法
1.1 一般资料 2010年6月至2012年12月在我院外科拟行择期腹腔镜手术患者60例,ASAⅠ~Ⅱ级,年龄65~70〔平均(68.18±2.37)〕岁,无严重心、脑、肺、肝、肾、内分泌疾病和重大手术史,无精神和神经病史及药物过敏史,均知情同意。男33例,女27例;体重 48~79〔平均(62.17±11.14)〕kg;ASAⅠ级21例,Ⅱ级39例。根据手术方法不同分为开腹组(观察组)和腔镜组(对照组),各30例,两组一般资料无差异(P>0.05)。
1.2 麻醉方法 两组患者入室后开放静脉通路,快速诱导气管内插管,术中麻醉维持采用静脉复合全麻。麻醉诱导:静脉注射咪达唑仑0.06 ~0.1 mg/kg,芬太尼 2.0 ~4.0 μg/kg,待睫毛反射消失,注射顺式阿曲库铵0.2 mg/kg,丙泊酚0.8~1.0 mg/kg,气管插管后,接麻醉机控制呼吸,潮气量 8~10 ml/kg,呼吸频率12~16次/min,维持脉搏血氧饱和度99%以上,呼吸末二氧化碳分压4.0~5.3 kPa。术中持续静脉输注瑞芬太尼和丙泊酚注射液(瑞芬太尼1 mg和丙泊酚200 mg入100 ml生理盐水配成混合溶液),间断给予顺式阿曲库铵0.1 mg/kg,缝皮时停所有麻醉药。收缩压<90 mmHg和心率<50次/min分别静脉注射麻黄碱和阿托品纠正。术后30 min给予自控静脉镇痛(PCIA),药物配比按芬太尼1 mg、昂丹斯琼8 mg加入100 ml生理盐水,持续剂量2 ml/h,PCA剂量1.5 ml,负荷量5 ml。
1.3 观察指标 记录两组手术时间、呼之睁眼时间、应答时间以及麻醉药用量。监测心电图(ECG)、无创血压、血氧饱和度(SpO2)。两组患者均于手术前1 d和术后1 d、3 d、5 d采用MoCA对患者进行认知功能测试,它根据临床经验并参考MMSE测查项目和评分标准制定,涉及8个认知领域,由12道题组成,总分30分,检查大约需要10 min。若受试者受教育年限≤12年需在原有得分基础上加1分,以校正受教育程度的偏倚。MoCA评估诊断POCD的敏感性较高,其所设置的测评项目和评分标准都结合MMSE的不足进行了有针对性的修改。测试结果提示划界分≥26分。总分为30分,≤23分为POCD。
1.4 统计学方法 采用SPSS13.0软件行t检验及χ2检验。
2 结果
2.1 两组手术时间、呼之睁眼时间、应答时间以及麻醉药用量情况 两组手术时间、麻醉药用量差异不显著(P>0.05)。呼之睁眼时间、应答时间差异显著(P<0.05)。见表1。
2.2 两组麻醉前及术后MoCA评分 两组患者术后1、3 d时MoCA评分均明显低于麻醉前,对照组术后1、3 d MoCA评分明显低于观察组(P<0.05)。两组术后第5天的MoCA评分与术前差异均无统计学意义(P>0.05)。见表2。
2.3 两组围术期呼吸、循环变化 两组气管插管后手术开始前HR、SBP、DBP、PETCO2并无明显差异。手术开始后10 min,腔镜组HR、SBP和PETCO2波动明显(P<0.05);手术结束后HR和SaO2变化明显(P<0.05)。见表3。

表1 两组手术时间、呼之睁眼时间、应答时间以及麻醉药用量比较(x ± s,n=30)

表2 两组麻醉前及术后1 d、3 d、5 d的MoCA评分(x ± s,n=30)
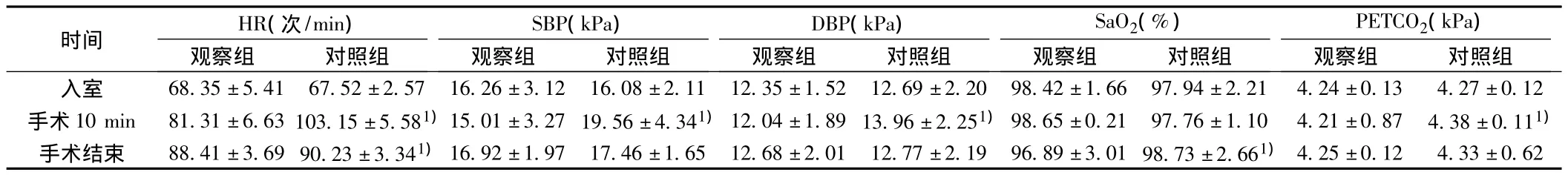
表3 两组围术期呼吸循环变化(x ± s,n=30)
3 讨论
POCD直接关系到患者的康复、住院时间和治疗费用,甚至还可能关系到并发症发生率和疾病死亡率〔1〕。
MoCA量表简便、客观、容易操作,是一个用来对轻度认知功能异常进行快速筛查的评定工具,广泛应用于术后认知功能的评估,MoCA敏感性要远远高于简易智力状况检查法(MMSE)。MoCA评估侧重大脑功能方面的认知,排除了情绪和神智异常等因素的影响,适于老年轻度认知功能障碍的筛查和早期诊断〔2〕。
两组患者术后1、3 d时MoCA评分均明显低于麻醉前,对照组术后1、3 d MoCA评分明显低于观察组,可能与CO2气腹有一定关系。CO2气腹造成的血流动力学影响的机制是多方面的,其中两个主要因素:腹内压(IAP)的增高和CO2吸收引起的生理学影响比较突出。这两者引起的不良后果与气腹的持续时间和IAP增高的程度有关。腹腔镜手术因腹腔充入CO2气,腹内压出现增高,CO2吸收入血引起高碳酸血症,导致交感神经兴奋、外周阻力升高及增加心肌氧耗等一系列不良反应〔3〕。因此,应精确地控制麻醉药物的使用,在气管插管、气腹前后有效地控制气腹产生的应激反应保持血流动力学稳定,避免心率或血压过度波动,从而可以减少POCD的发生〔4〕。CO2气腹可以导致血管加压素等缩血管物质明显增高,致使外周血管收缩阻力增高,血压上升。
腹腔镜手术一般容易发生心律失常,但大多数为窦性,在解除气腹后即可消除。高碳酸血症、低氧血症、静脉回流减少对交感神经的刺激和腹膜牵拉对迷走神经的刺激都有可能引起腹腔镜手术时的心律失常,因此建议在腹腔注入CO2气体之前,静脉注入阿托品0.4~0.5 mg,作为预防性给药,防止心律失常。腹腔镜手术中气腹压力对肺的病理生理变化有直接影响。由于气腹的建立使腹内压增加,膈肌上移运动受限,致使呼吸道峰值压力增加、肺顺应性和肺活量降低;同时由于肺基底段受压迫,导致肺功能残气量降低,V/Q失调,容易出现缺氧和CO2蓄积,尤其老年人对缺氧敏感,最终导致不同程度POCD的发生。因此,应该密切观察心电图变化,防止手术中可能发生的严重的心律失常,维持足够的氧气吸入和正常的通气量,减少POCD的发生。
1 韦忠良,黄泽汉,韦 克,等.全身麻醉药对老年患者认知功能的影响〔J〕.中国老年学杂志,2012;32(7):1484-5.
2 高中宝,王 炜,尚延昌,等.蒙特利尔认知量表中文版诊断老年轻度认知功能损害的应用研究〔J〕.中华保健医学杂志,2011;13(3):225-7.
3 黄中华,胡彦艳,梁 宁,等.靶控输注对老年腹腔镜手术患者术后认知功能的影响〔J〕.广西医科大学学报,2009;26(3):418-9.
4 Monk TG,Weldon BC,Garvan CW,et al.Predictors of cognitive dysfunction after major non-cardiac surgery〔J〕.Anesthesiology,2008;108(1):18-30.

