局麻下经皮椎体后凸成形术配合中医手法及体位复位治疗高龄Kümmell's病的临床研究
刘 沛 陈思思 曹俊青 倪 欢
(湖北省武汉市第一医院,武汉市 430022)
Kümmell’s病是骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fracture,OVCF)中较少见的一种类型。Kümmell’s病又称为骨质疏松性椎体骨折不愈合病、迟发性创伤后椎体塌陷病、椎体缺血性坏死病。1895年德国外科医生Hermann Kümmell首先报道了6例迟发性椎体压缩性骨折[1],其共同特点为:患者曾有轻微外伤史或骨质疏松性椎体轻微骨折,数周后疼痛消失,经过数月或数年的无症状期后出现疼痛,椎体逐渐塌陷致使后凸畸形进行性加重。此后文献中将其称之为Kümmell’s病,或者称为迟发性创伤后缺血性椎体骨坏死[2]。Kümmell’s病可因椎体后凸畸形进行性加重引起长期下腰痛,常表现为顽固性腰背痛,甚至出现脊髓神经损伤乃至瘫痪[3],严重影响生活质量。该病详细报道及研究并不多见。近20年来,因骨质疏松症的研究及影像学技术的不断深入,对Kümmell’s病的报道逐渐增多。随着脊柱外科微创技术的发展,经皮椎体成形术常被用于治疗该疾病,以达到稳定椎体、消除疼痛的目的。但文献报道其相对于球囊扩张椎体后凸成形术有较高的骨水泥渗漏率[4,5]。我科2009年12月至2014年2月收治了42例高龄 Kümmell’s病患者,因合并内科疾病,均无法施行全麻手术;我院对这些患者在局麻下施行后伸体位及手法复位,配合经皮椎体后凸成形术(PKP),取得了理想的效果,报告如下。
1 资料和方法
1.1 一般资料 入组患者共42例,男23例,女19例,年龄75~94岁,其中75~79岁12例,80~89岁24例,90~94岁6例,平均78.4岁。单节段27例,其中T11椎体10例,T12椎体 8例,L1椎体3例,L2椎体3例,L4椎3例;双节段15例,其中 T11、L1椎体 10例,T12、L1椎体5例。以三维 CT进行 AO分型:A1为30例,A2为12例。16例有明确的外伤史,26例没有明显的诱因。42例患者中有25例是初发骨折,17例为椎体成型术后其他节段骨折。42例中主要临床表现是轻微外伤或无明显诱因后出现症状,后腰背部疼痛加重,活动或站立困难,严重影响生活质量,均未有脊髓、神经受损症状。
1.2 检查情况 X线平片可见椎体明显压缩,椎体内有横形透亮带,呈“裂隙征”改变;CT检查可见椎体内伴有气体空壳样改变,显示椎体内存在真空性裂隙。病椎在MRI T1加权像上呈低信号,T2加权像及 STIR像呈界限清晰高信号区域,异常信号多集中在椎体前上方,提示椎体内局限性液体充填。测定腰椎及右髋部骨密度 T 值为 -2.3 ~ -5.5,平均 -3.5。
1.3 伴发疾病 42例高龄Kümmell’s病中,2例伴有高血压、糖尿病、呼吸衰竭,5例有高血压、糖尿病,7例患有糖尿病、呼吸衰竭,6例同时患有脑梗、呼吸衰竭,13例单纯患呼吸衰竭,2例单纯患脑梗,7例单纯患糖尿病。
1.4 麻醉及体位 42例高龄Kümmell's病患者因合并上述内科疾病,均拒绝全麻或无法施行全麻手术,均采用局麻手术。34例患者卧位手术,8例因不能耐受长时间俯卧而在侧卧位手术。30例为双侧穿刺,12例因为身体状况或一侧椎弓根骨折单侧穿刺。
1.5 术前准备 由于为高龄患者,且合并多种内科疾病,术前充分检查和准备是必要的,以便减少手术风险。
1.5.1 术前检查 血常规;生化全套;心电图;胸片;胸腰椎磁共振、X片、CT等。
1.5.2 术前访视 巡回护士应在手术的前一天到病房了解病情后访视患者,介绍手术室环境、设备、麻醉方式以及此类手术的先进性、安全性,强调术程短、效果好等特点。由于患者为高龄,故沟通尤其重要。让预后良好的病友来现身说法,消除患者的疑虑,以良好的心态接受手术。手术医生和患者及家属交流,并放映幻灯或录像,以便让患者及家属了解手术过程,消除疑虑,取得理解,给患者心理预期,心理安慰。
1.5.3 会诊准备 内科疾患请相关心内、神内、呼吸、内分泌科会诊,尽力稳定患者的相关内科疾病,使其不影响手术。
1.5.4 物品准备 除常规器械敷料包外,另外备G臂机、G臂机专用无菌套、摆体位用具、俯卧垫、记号笔。
1.5.5 姿势训练 让患者训练俯卧姿势以使其耐受手术,如不能长时间俯卧,考虑术中侧卧位手术。
1.6 手术方法及材料 术前5 min肌注地佐辛5 mg。手术中患者均完全清醒状态。先取俯卧位,采用胸部及髋部垫枕头,腹部悬空,腰背部保持后伸位,利用姿势复位。G臂机透视确定进针点,进针点通常位于椎弓根体表投影外侧约1~1.5 cm处,给予进针点皮肤局麻,同时注射局麻药物到肌肉层、骨膜。俯卧3~5 min后一人持患者腋下,向上牵引,另一人持患者踝上,向下牵引,先作水平牵引,待腰背部肌肉放松后施行中医手法。术者以左手掌根放于患椎棘突处,右手掌根扣于左手背,视患者身体状态施加压力,同时远端助手慢慢抬高下肢使腰背过伸,术者用手按住骨折部位轻轻向前按压,持续2 min慢慢放下,然后术者双手沿患者脊柱轻揉行手法按摩,松解痉挛的腰背肌肉群。34例患者继续俯卧位手术,8位不能耐受长时间俯卧者改为在侧卧位手术;4例因为身体状况不允许,8例因一侧椎弓根骨折采用单侧穿刺,其余30例为双侧穿刺。在原来确定的进针点,经皮穿刺,以G臂机荧光屏定位及引导全程,伤椎推注丙烯酸树脂骨水泥治疗伤椎。采用经皮经球囊扩张椎体后凸成形(PKP)手术系统(上海凯利泰医疗科技股份有限公司)对骨折患者施行手术。均未缝合伤口,以无菌敷料覆盖。
1.7 观察指标 采用 Oswestry功能障碍指数评分(oswestry disability index,ODI)[6]、疼痛视觉模拟评分(visual analogue stove,VAS)[7]和 日 本 骨 科 协 会 评 分(Japanese Orthopedic As-sociation,JOA)[8]以评估患者术前和术后功能障碍和疼痛的改变情况。其中Oswestry功能障碍指数是用于腰痛患者自我量化功能障碍的问卷调查表,包括疼痛(疼痛程度及其对睡眠影响)、单项功能(提物、坐、站立、行走)和个人综合功能(日常自理能力、社会活动和郊游)三方面的评定,共有9项,每项0~5分,较单一疼痛评定更全面,将9个项目的选择答案相应得分累加后除以45所得百分比,即为Oswestry功能障碍指数。0%为正常,越接近100%则功能障碍越严重。JOA评分包括主观 症 状(9分)、临床体征(6分)、日常活动能力(14分)及膀胱功能(-6~0分)四个方面,最高29分,最低0分,分数越低表明功能障碍越明显。VAS评分以疼痛作为评分标准,0~2分为优,3~5分为良,6~8为可,大于8分为差。
1.8 统计学方法 所有数据均使用SPSS 17.0软件进行统计分析,计量资料采用±s,治疗前后数据比较采用t检验。显著性水平为P<0.05。
2 结果
2.1 手术结果与随访 手术时间为20~45 min(平均29 min),术中累计X线透视时间平均32 s,术中出血量为5~10 mL(平均7.5 mL),均未输血;单椎体推注骨水泥量3 ~9 mL(平均5.5 mL),住院天数2 ~10 d,平均住院4 d。42例患者均得到2个月~47个月随访,平均29.4个月。术后患者伤口均Ⅰ期愈合,无感染及愈合不良,41例患者术后疼痛减轻明显;1例缓解不佳,给予镇痛及理疗后略缓解;30例术后1~2 d能自主下地行走,1例术前合并高血压病3级的患者术后出现左心衰竭,经心内科处理后病情稳定。2例术前合并呼吸衰竭者术后出现肺部感染及氧饱和度下降,经呼吸内科处理后得到缓解。2例卧床时间较长,体位改变出现眩晕,通过半卧位、床边坐起过渡到助步器行走,时间为4~5 d。随访期间未出现临床症状。1例术后出现左大腿内侧皮肤麻木,3 d后逐渐缓解,3周后麻木消除;1例术后出现右侧小腿外侧皮肤麻木,5 d后逐渐缓解,1周后麻木消除。
2.2 并发症 术中发生骨水泥渗漏者7例(16.67%),男3例,女4例,其中椎间盘内骨水泥渗漏1例3例,椎体前缘2例,椎体后缘沿后纵韧带前侧2例(未进入椎管)。无死亡病例,无脊髓神经损伤及心肺栓塞等严重并发症者。有2例未遵照医嘱对骨质疏松基础疾病治疗,术后半年内发生其他节段骨折。
2.3 VAS评分 术前与术后第3天、末次随访时分别进行比较。疼痛视觉模拟评分法评分,术前与术后3 d、最后一次随访对比差异有统计学意义;末次随访时与术后第3天比较,差异均无统计学意义。见表1。
2.4 Oswestry功能障碍指数评分 Oswestry功能障碍指数评分,术后第3天ODI较术前降低,末次随访时与术后第3天比较,差异均无统计学意义。见表2。患者术前的疼痛程度评分从(3.257 5±0.527 6)分降低为(1.2575 ±0.1276)分,生 活 自 理 评 分 从(3.485 3 ±0.127 6)分降低为(2.123 4 ± 0.267 9)分。从其他结果可以看出,经治疗后患者在提物、睡眠和社会活动等10项功能障碍指数评分均有显著改善(所有P <0.05)。
2.5 JOA评分 术后第3天JOA评分较术前提高,末次随访时与术后第3天比较,差异均无统计学意义。见表3。
2.6 病椎及侧位Cobb角 术后第3天及末次随访时站立位及侧位X线片病椎前柱高度、侧位Cobb角均较术前改善,疼痛症状及腰椎功能改善明显,末次随访时与术后第2天比较差异均无统计学意义。见表4。
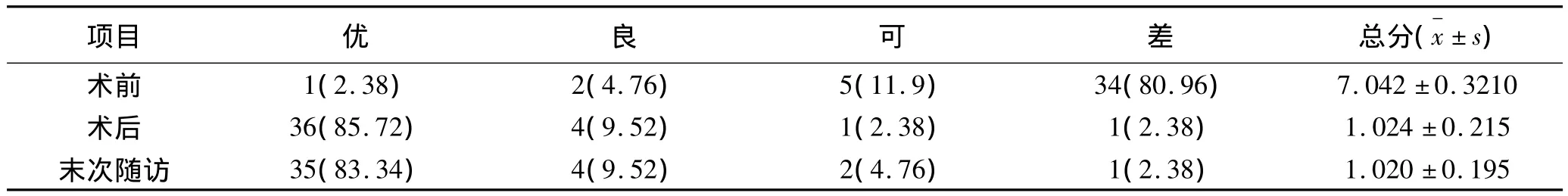
表1 Kümmell's病患者visual analogue scale视觉模拟评分法 [n(%)]
表2 Kümmell's病患者Oswestry功能障碍指数评分 (±s)
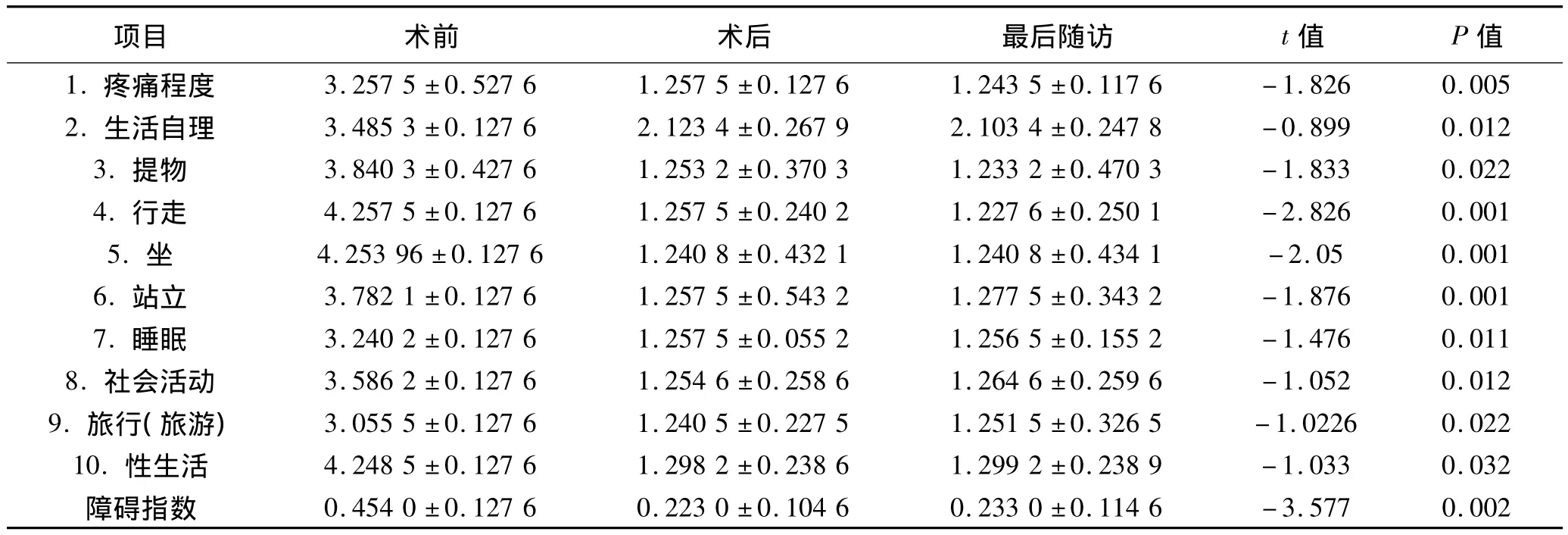
表2 Kümmell's病患者Oswestry功能障碍指数评分 (±s)
注:各项指标均 P <0.05。
项目 术前 术后 最后随访 t值 P值-1.826 0.005 2.生活自理 3.485 3±0.127 6 2.123 4±0.267 9 2.103 4±0.247 8 -0.899 0.012 3.提物 3.840 3 ±0.427 6 1.253 2 ±0.370 3 1.233 2 ±0.470 3 -1.833 0.022 4.行走 4.257 5 ±0.127 6 1.257 5 ±0.240 2 1.227 6 ±0.250 1 -2.826 0.001 5.坐 4.253 96 ±0.127 6 1.240 8 ±0.432 1 1.240 8 ±0.434 1 -2.05 0.001 6.站立 3.782 1 ±0.127 6 1.257 5 ±0.543 2 1.277 5 ±0.343 2 -1.876 0.001 7.睡眠 3.240 2 ±0.127 6 1.257 5 ±0.055 2 1.256 5 ±0.155 2 -1.476 0.011 8.社会活动 3.586 2±0.127 6 1.254 6±0.258 6 1.264 6±0.259 6 -1.052 0.012 9.旅行(旅游) 3.055 5 ±0.127 6 1.240 5 ±0.227 5 1.251 5 ±0.326 5 -1.0226 0.022 10.性生活 4.248 5±0.127 6 1.298 2±0.238 6 1.299 2 ±0.238 9 -1.033 0.032障碍指数 0.454 0 ±0.127 6 0.223 0 ±0.104 6 0.233 0 ±0.114 6 1.疼痛程度 3.257 5 ±0.527 6 1.257 5 ±0.127 6 1.243 5 ±0.117 6-3.577 0.002
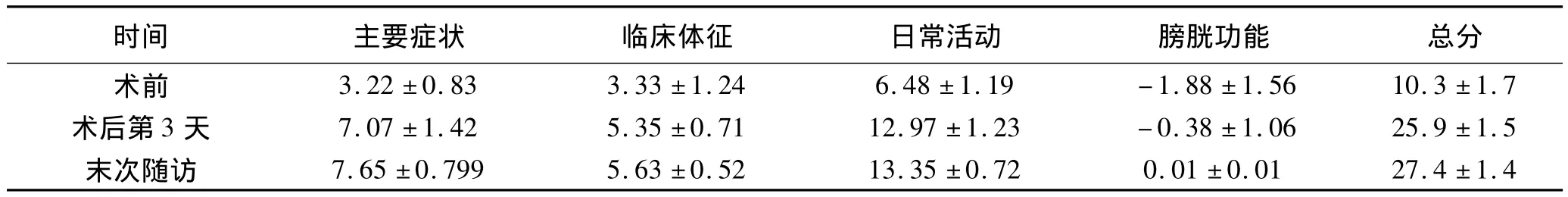
表3 Kümmell's病患者JOA评分结果表

表4 Kümmell's病患者病椎前柱高度、侧位Cobb角
3 讨论
3.1 Kümmell's病概况 Kümmell's病既往报道较少。随着影像学的发展,特别是MRI的出现,临床报道并不少见[9]。描述该病的同义词很多,如创伤后椎体缺血性骨坏死、椎体假关节、椎体真空征、裂缝征或气体征、延迟的椎体塌陷和椎体压缩性骨折骨不连等[10]。
3.2 发病机理 有学者认为,Kümmell's病系由椎体的缺血性坏死所引起。骨骼系统的缺血性坏死常见于股骨头、腕骨、距骨及肱骨等。由于这些骨骼的血供以单一终末动脉为主,当受到创伤及其他因素干扰时很容易导致缺血性坏死。然而,尽管椎体压缩性骨折的发生率较高,且椎体血供来自椎动脉的终末支,但椎体的缺血性坏死却十分少见。Benedek等[11]认为,Kümmell's病是椎体骨损伤与修复过程相互影响、相互作用的结果。首先,椎体在外力作用下可发生松质骨(通常也包括终板)的微骨折。由于椎体本身原已存在的病理性改变,椎体骨小梁往往不能有效地承受载荷,轻微外力即可引起骨折。这一类型的微骨折用常规影像学检查方法又不易被发现。其次,椎体骨小梁的微骨折一般情况下比较容易愈合,但在原发疾病基础上如存在骨重建的负平衡则骨折往往难以修复,因此可产生一系列继发病理改变,如椎体血供损害、骨内出血及形成 Schmorl结节等。与此同时,在骨折愈合过程中如载荷超出椎体承受能力,也将使骨折的修复重建受到极大干扰。在上述内在和(或)外在因素作用下脊柱的承载能力势必受到损害,此时即使轻微外力可使已发生微骨折的椎体塌陷。
3.3 病因 在与椎体缺血性坏死可能有关的诸多病因中,以骨质疏松症最为多见。上世纪80年代初曾提出骨质疏松症是引起迟发性椎体压缩性骨折的主要原因,并指出此类病例的主要临床特点为见于中老年患者、部分有长期应用激素史、创伤轻微或无明确创伤史。然而,尽管椎体压缩性骨折是骨质疏松症最为常见的临床表现之一,但椎体骨坏死在骨质疏松性椎体压缩性骨折病例中仍不多见。目前对骨质疏松与椎体骨坏死的关系尚缺乏详细研究。目前认为,造成椎体骨坏死的原因可能有二:骨髓内血管长期受到挤压刺激导致脂肪变性;严重骨质疏松基础上微骨折使椎体内小动脉发生损伤。
3.4 临床特点 多见于中老年患者,偶见于青少年及儿童,发病部位多位于胸腰椎。创伤轻微或无明确创伤史经历一段相对无症状期(数月至数年不等)晚期后椎体塌陷性骨折,后凸畸形,脊髓神经受损。该病治疗关键为早发现、早干预,可避免椎体塌陷。一旦进展到晚期,有发生椎体塌陷、后凸畸形、合并脊髓神经受损的危险。
3.5 治疗方法 Kümmell's病的治疗具有挑战性,一般不会自然愈合,采用传统的卧床、支具固定等非手术治疗常常无效。仅有少数个案报道保守治疗成功案例,如Yoon ST使用特立帕肽药物[12]治疗获得疗效。手术有微创及开放手术之分,微创方法为球囊复位骨水泥填充,而切开内固定切开融合器填充复位内固定创伤大、并发症几率较高,对于高龄、合并内科疾病患者风险大。
3.6 经皮椎体后凸成形术(PKP) 目前的一项流行病学资料显示,50岁以上妇女脊椎骨折的患病率为15%,相当于每7名50岁以上妇女中就有一位发生过脊椎骨折[13]。在临床上,经皮椎体成形术(PVP)和经皮椎体后凸成形术(PKP)是常用的骨质疏松性椎体压缩性骨折的治疗手段。PKP是从PVP发展而来,是一种经皮置管、利用骨水泥灌注填充固定压缩性骨折椎体的微创技术,目前广泛用于治疗骨质疏松椎体压缩性骨折[14]、骨质疏松性脊柱压缩骨折、症状性脊椎血管瘤等,效果优良,一般在术后4~48 h内疼痛即显著减轻或消失,活动状况改善,而且对骨质疏松性脊柱压缩骨折有效率达90%以上[15]。PKP的手术操作简单方便,手术时间短,单节段约25~30 min;手术风险小,可采用局部麻醉方法;能够即刻加固伤椎,提高活动能力,增强椎体强度和稳定性,防止塌陷;能够使压缩骨折的椎体复位,矫正脊柱后凸畸形,缓解腰背疼痛;并发症少,术后立刻缓解疼痛,效果明显。从研究结果来看,患者在经过PKP治疗后,在疼痛程度、生活自理、术后提物、睡眠和社会活动等10项功能障碍指数评分均有明显改善,视觉模拟评分结果在术前和术后也有显著差异,提示经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折的疗效明确,安全性高。经皮椎体后凸成形术是对老年脊柱骨质疏松压缩性骨折的微创和高效的方法,可减轻症状、增加骨密度、降低再发骨折的风险。骨水泥渗漏是PKP手术的主要并发症,术中发生骨水泥渗漏共有7例(16.67%)。在手术中要适当控制骨水泥的黏稠度,避免过稀而造成骨水泥渗漏,另外建立通道时应尽量分次推注,注意操作徐缓,以避免旋转而扩大工作通道造成骨水泥外溢。42例中无死亡,无脊髓神经损伤及心肺栓塞等严重并发症。
3.7 体位 胸腰椎压缩性骨折是临床常见的创伤疾病,采用后伸法治疗,使患者腰椎尽量后伸,利用脊柱后伸时前纵韧带的伸展力量,使压缩的椎体前缘尽可能恢复到原有高度,从而保持了骨折愈合后脊柱的生理曲度,纠正病椎高度及后凸畸形,减少了伤后后遗症。
3.8 中医手法复位 手法复位是利用背伸肌力加上牵引外力使脊柱尽量过伸,加大前纵韧带张力,借助于前纵韧带和纤维环的张力,迅速恢复被压缩的椎体,尽快清除后凸畸形,促进骨折愈合,利于保持脊柱功能。可先给予镇痛药物再施行手术复位治疗胸腰椎骨折。
3.9 高龄患者手术 Kümmell's病一般不会自然愈合,采用传统的卧床、支具固定等非手术治疗常常无效。Kümmell's病属于一种特殊的骨质疏松性椎体压缩性骨折,其本身并非手术指征,但由于Kümmell's病因椎体进行性塌陷及畸形,多表现为难以缓解的疼痛及神经压迫症状,因而常需要手术治疗。Kaneda等[16]报告22例骨质疏松性迟发性椎体塌陷,其中引起脊髓损害12例,圆锥损害3例,马尾损害7例。故对于高龄患者,积极的早期诊断与治疗是完全必要的,而单纯保守治疗效果多不可取。本组患者考虑合并多种内科并发症而采用局麻、PKP、体位及中医手法,均降低了高龄患者的风险,而又及时治疗了疾病。
总之,Kümmell's病为一种少见的椎体骨折缺血导致的不愈合疾病,发病机制尚未完全明确,但对于高龄者的治疗目标是早发现、早诊断、早治疗,避免出现神经损害及畸形。而采用局麻下经皮椎体后凸成形术配合体位及中医手法治疗无神经症状的高龄Kümmell's病患者具有微创、高效的优点,极大地减少了手术风险,能有效消除疼痛,维持病椎高度,防止病椎后凸畸形加重,极大改善患者的生活质量,但远期疗效仍需进一步随访。
[1]Kummell H.Die rarefizierende ostitis der Wirbelko[J].Deutsche Med,1895,21(1):180 -181.
[2]Ma R,Chow R,Shen FH.Kümmell’s disease:delayed posttraumatic osteonecrosis of the vertebral body[J].Eur Spine J,2010,19(7):1065 -1070.
[3]Lee SH,Cho DC,Sung JK.Catastrophic intramedullary hematoma following Kümmell’s disease with large intravertebral cleft[J].Spine J,2008,8(6):1007 -1010.
[4]Peh WC,Gelbart MS,Gilula LA,et al.Percutaneous vertebroplasty:treatment of painful vertebral compression fractures with intraosseous vacuum phenomena[J].AJR Am J Roentgenol,2003,180(5):1411 -1417.
[5]Schofer MD,Efe T,Timmesfeld N,et al.Comparison of kyphoplasty and vertebroplasty in the treatment of fresh vertebral compression fractures[J].Arch Orthop Trauma Surg,2009,129(10):1391 -1399.
[6]Fairbank JC,Pynsent PB.The Oswestry Disability Index[J].Spine,2000,25(22):2940 -2953.
[7]韩济生,樊碧发.临床技术操作规范·疼痛学分册[M].北京:人民军医出版社,2004:1.
[8]Liu G,Zhao JN,Dezawa A.Endoscopic decompression combined with interspinous process implant fusion for lumbar spinal stenosis[J].Chin J Traumatol,2008,11(6):364 -367.
[9]Stabler A,Schneider P,Link TM,et al.Intravertebral vacuum phenomenon following fractures:CT study on frequency and etiology[J].J Comput Assist Tomogr,1999,23(6):976-980.
[10]Ito M,Motomiya M,Abumi K,et al.Vertebral esteonecrosis associated with sarcoidosis Case report[J].J Neurosurg Spine,2005,2(2):222 -225.
[11]Benedek TG,Nicholas JJ.Semin Arthritis Rheum,1981,10:217.
[12]Yoon ST,Qureshi AA,Heller JG,et al.Kyphoplasty for salvage of a failed vertebroplasty in osteoporotic vertebral compression fractures:case report and surgical technique[J].J Spinal Disord Tech,2005,18:S129 -134.
[13]中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊治指南(2011年)[J].中华骨质疏松和骨矿盐疾病杂志,2011,4(1):2 -17.
[14]江晓兵,姚珍松,梁 德,等.经皮椎体强化术中注入骨水泥对患者凝血功能的影响[J].中国骨质疏松杂志,2013,19(2):154 -157.
[15]徐宝山,胡永成.经皮椎体后凸成形术的临床应用进展[J].中华骨志,2003,23(5):271 -274.
[16]Kaneda K,Asano S,Hashimoto T,et al.The treatment of osteoporotic-posttrau-matic vertebral collapse using the Kaneda device and a bioactive ceramic rertebral prosthesis[J].Spine,1992,17:S295 -303.

