EXIT术中不同吸入麻醉药对胎儿心功能的影响
叶玉萍 付 晖 刘 涌 倪如飞 王正坤 刘吉平*
(广东省佛山市妇幼保健院麻醉科,广东 佛山 528000)
EXIT术中不同吸入麻醉药对胎儿心功能的影响
叶玉萍 付 晖 刘 涌 倪如飞 王正坤 刘吉平*
(广东省佛山市妇幼保健院麻醉科,广东 佛山 528000)
目的 观察不同吸入麻醉药对胎儿心功能的影响。方法 11例择期行EXIT的孕妇随机分为3组,分别以地氟醚(4例)、七氟醚(4例)和异氟醚(3例)吸入麻醉为主,维持麻醉深度于NTS的E1~E2期,维持术中吸入麻醉剂的浓度在2~2.5 MAC(最低肺泡有效浓度)。所有患者术前常规快速静脉诱导后气管插管行机械通气。记录所有患者的生命体征,包括平均动脉压(MAP)、心率(HR)、经皮脉搏氧饱和度(SpO2)以及诱导前(Ft0)、插管后(Ft1)、胎儿手术开始(Ft2)、肿瘤切除(Ft3)、和断脐(Ft4)时胎儿的心率(HR)、左室射血分数(EF)和左心室短轴缩短率(FS)、经皮脉搏氧饱和度(SpO2)、体温(T)。结果 在Ft2和Ft3时,S组的HR、SF、EF均高于D组和I组。与Ft0相比,在Ft2时D组和I组的HR无明显改变,而SF、EF则明显降低;S组HR明显升高;SF、EF则无明显改变。在Ft3时三组胎儿的HR、SF、EF较Ft0均有显著降低。结论 在EXIT术中,在同等的麻醉深度下,地氟醚与异氟醚对胎儿心功能均有明显的抑制,七氟醚对胎儿心功能的抑制最小,却呈现麻醉深度不足的表现。
产时子宫外手术;胎儿;心功能;吸入麻醉剂
子宫外产时处理技术(ex-utero intrapartum treatment,EXIT)是胎儿外科手术的一种,指剖宫产时在维持胎儿-胎盘循环状态下对胎儿实施手术治疗。手术风险及并发症相对较高。麻醉处理中要同时关注产妇和胎儿两个个体。我科通过Narcotrend麻醉深度监护仪控制适宜的麻醉深度,采用吸入为主的静吸复合全麻成功实施了EXIT的麻醉,报道如下。
1 资料与方法
1.1一般资料:2013年1月至2014年12月就诊于我院产科的11位育龄期妇女,年龄20~35周岁,体质量55~68 kg,孕周33+4~36+1周,均为单活胎妊娠,其中9例合并胎儿肺部囊腺瘤,1例合并隔离肺,1例合并膈疝。拟于插管全麻下行剖宫产+子宫外产时手术(分别为膈疝修补术、隔离肺切除术和肺囊腺瘤切除术)。所有位孕妇均规律产检,ASAⅠ~Ⅱ级,无产科并发症,无内分泌系统疾病,无心肺脑肝肾等重要器官疾病。
1.2方法与处理:所有孕妇按择期手术常规禁食禁饮。入室后开放静脉通道,连接麻醉深度监护仪后行快速静脉诱导:咪达唑仑0.1 mg/kg、异丙酚1.5 mg/kg、舒芬太尼0.3 μg/kg、顺式苯磺酸阿曲库铵0.15 mg/kg,充分面罩给氧后顺利置入ID7.0 mm气管导管,确认导管位置并固定后控制呼吸,潮气量10 mL/kg,呼吸频率12次/分,吸入氧浓度75%,异氟醚组(I组)给予异氟醚浓度2%~3%,氧流量3 L/min吸入;七氟醚组(S组)给予七氟醚浓度7%~8%,氧流量4 L/min吸入;给予地氟醚浓度14%~16%%,氧流量2 L/min吸入,调整并维持吸入麻醉药的肺泡浓度在2个MAC(最低有效浓度),在母体手术开始时使孕妇的麻醉深度达到NTS(Narcotrend stage)的E0~E2级。所有孕妇均行右锁骨下静脉穿刺,监测CVP;左侧桡动脉置管,监测动脉血压。术中根据母体的血压和心率,静脉泵入多巴胺及去氧肾上腺素。切皮时追加舒芬太尼0.1 μg/kg,静滴0.04%安宝15滴/分。剖宫取出胎儿时连接新生儿血氧探头及肛温探头,调整安宝滴速至25滴/分。胎儿手术开始,以热盐水血垫覆盖胎儿及脐带,维持胎儿体温及皮肤湿度至胎儿手术结束。断脐后新生儿即转入NICU。同时减低麻醉气体吸入浓度,使患者的麻醉深度均处于NTS的D0级。母体停止滴注安宝,应用催产素加强宫缩,静脉追加舒芬太尼0.1 μg/kg,顺式苯磺酸阿曲库胺0.1 mg/kg,逐渐减小血管活性药的输注速度,血压稳定后停止输注。母体手术继续,缝合腹膜时停止麻醉气体吸入。术毕产妇自主呼吸恢复,拔除气管导管后送入麻醉恢复室监护观察,清醒后送回病房。
1.3观察指标:记录所有患者的生命体征,包括平均动脉压(MAP)、心率(HR)、经皮脉搏氧饱和度(SpO2)及诱导前(Ft0)、插管后(Ft1)、胎儿手术开始(Ft2)、肿瘤切除(Ft3)、和断脐(Ft4)时胎儿的心率(HR)、左室射血分数(EF)和左心室短轴缩短率(FS)、经皮脉搏氧饱和度(SpO2)、体温(T)。
2 结 果
所有产妇的一般情况及术中各项生命体征均无统计学差异。术中三组胎儿各时间点的SpO2无统计学差异,其余各项指标的比较见表1。组内:与Ft0相比,在Ft2时D组和I组的HR无明显改变,而SF、EF则明显降低;S组HR明显升高;SF、EF则无明显改变。在Ft3时三组胎儿的HR、SF、EF较Ft0均有显著降低。组间:在Ft2和 Ft3时,S组的HR、SF、EF均高于D组和I组,而D组和I组间则无明显差异。
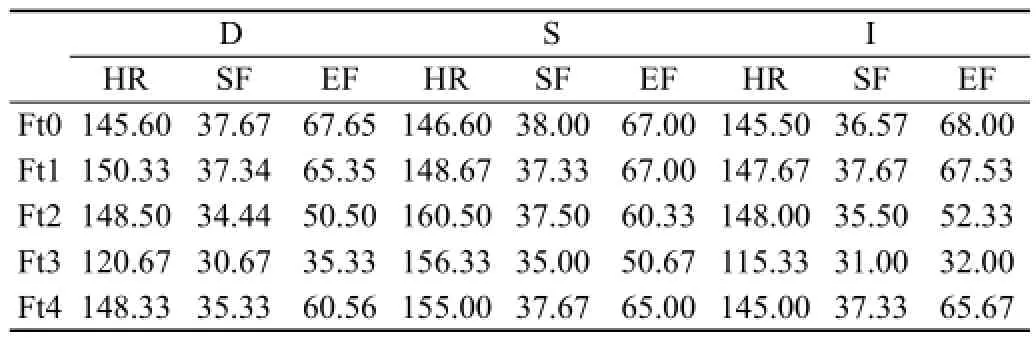
表1 三组胎儿各时间点生命体征比较
3 讨 论
子宫外产时处理技术(EXIT)是剖宫产时在维持胎儿-胎盘循环状态下治疗可预见的胎儿通气障碍以避免产时气道闭塞危及胎儿生命的重要手段及先天性心脏病需由EXIT过渡到体外生命支持。此类手术的关键在于术中需要维持脐带对胎儿的供血与供氧至胎儿手术完成,亦要求子宫充分松弛,尽可能延长胎盘剥离时间,为胎儿手术顺利完成争取更多时间。该手术麻醉处理的特殊之处在于术中胎儿的麻醉将主要通过脐带从母体获得,胎儿与母体均要维持于手术所需的麻醉深度。为了兼顾母亲与胎儿二者的安全,通常选择静吸复合全麻下的深麻醉。
理想的吸入麻醉药应该具有心血管的稳定性,较低血气分配系数,无代谢产物的降解,缺乏肝肾毒性,麻醉诱导迅速和麻醉结束时苏醒迅速[1]。目前可用于EXIT的吸入麻醉剂主要有异氟醚、七氟醚和地氟醚三种。异氟醚最易被胎儿摄入,理论上吸入高浓度异氟醚能使母婴同时进入麻醉状态,但异氟醚麻醉可触发恶性高热和肝坏死,且增加吸入麻醉药的浓度过快时会引起儿茶酚胺的释放及血压增高和心动过速等情况。七氟醚在儿科麻醉中应用很广,特别适用于短小手术和门诊手术,理论上讲,其具有肾毒性,长时间给药以及七氟醚的代谢产物可使无机氟浓度增高,可能加剧对肾的损害[2]。地氟醚是一种麻醉诱导快,苏醒早,对心血管系统影响小的吸入麻醉药,其血气分配系数(0.42)较七氟醚(0.67),异氟醚(1.4)要低,提示随其吸入浓度变化,临床效应变化较快,较其他吸入麻醉药更容易调控[3]。地氟醚组织溶解度低,在体内几乎无代谢产物,地氟醚的体内代谢率仅为0.02%,可安全用于循环紧闭吸入麻醉[4]。
胎儿由于缺乏有功能的肺,只能依靠增加心排血量、血流再分配来改善氧合。心排血量依赖于心率。而吸入麻醉药则会通过对胎儿心肌的直接抑制、扩张血管、造成动静脉分流等破坏胎儿心血管系统的平衡[1]。因此维持胎儿心血管稳定性在胎儿手术麻醉中最为重要。在作为主要麻醉药物的吸入麻醉剂的选择上,我们应该选择既能满足胎儿手术麻醉深度,同时又对胎儿心血管系统影响最小的吸入麻醉药。本研究通过对比常用的三种吸入麻醉药对EXIT术中胎儿心功能的影响,探寻适合胎儿手术的吸入麻醉药。
地氟醚与七氟醚在一般手术麻醉时较异氟醚能够获得更稳定的血流动力学,但在深麻醉时则不具有这种优势,依然会对循环产生抑制,表现为血压下降、心率减慢等[4],这在母体的表现最为明显,本研究中所有孕妇在深麻醉状态时均需要用血管活性药来维持循环的稳定,这与国外很多学者的研究相符[5]。本研究中发现,在EXIT术中,在同等的麻醉深度下,地氟醚与异氟醚对胎儿心功能均有明显的抑制,表现为胎心明显减慢,射血分数和心室短轴缩短率明显下降。七氟醚对胎儿心功能的抑制最小,却呈现麻醉深度不足的表现,如切皮时胎心明显增快。由此可见在胎儿心血管系统的抑制方面,地氟醚与异氟醚的表现基本与母体一致;而七氟醚组的胎儿则似乎麻醉偏浅。在切除肿瘤时,三组胎儿均出现了严重的心血管抑制,表现为心率减慢,射血分数和心室短轴缩短率的显著降低,主要考虑则是与肿瘤切除引起的纵膈摆动相关。
因此,在胎儿手术中,使用强效吸入麻醉剂在得到满意的麻醉深度的同时,必然会破坏胎儿心血管系统的稳定性,甚至使胎儿发生致命的心律失常。即便是在EXIT术中,胎儿的心血管系统基本发育完善,仍无法代偿这种由手术麻醉导致的不良心血管反应。为了更好的保障母婴的安全,除了注意麻醉药物的选择及合理使用,在术中亦应该加强监护,及时处理各种不良事件的发生。
[1]鲍莉莉.小儿麻醉吸入用药[A]//安刚.婴幼儿麻醉学[M].北京:人民卫生出版社,2002:195-213.
[2]庄心良,曾因明,赵俊.现代麻醉学[M].3版.北京:人民卫生出版社,2004:949-950.
[3]Martin JL.Inhaled Anesthetics: Metabolism and Toxicity[A]// Miller RD.Miller's Anesthesia[M].7th ed.New York:Churchill Livingstone,2010:633-666.
[4]Karaman S,Akercan F,Aldemir O,et al.Anaesthetic agents desflurane and sevoflurane in caesarean section: a prospective,randomized clinical study[J].J Int Med Res,2006,34(2):183-192.
[5]Ngamprasertwong P,Michelfelder EC,Arbabi S,et al.Anesthetic techniques for fetal surgery: effects of maternal anesthesia on intraoperative fetaloutcomes in a sheep model[J].Anesthesiology,2013,118(4):796-808.
R614
B
1671-8194(2015)26-0158-02

