局麻导向装置在颈内静脉穿刺中的临床应用
靳志涛 田 雷 冯晓玲 胡莉华 丁力平 白玉蓉胡桃红▲.第二炮兵总医院心血管内科,北京00088;.第二炮兵总医院麻醉科,北京00088;.第二炮兵总医院骨科,北京00088;4.第二炮兵总医院干部病房,北京00088
局麻导向装置在颈内静脉穿刺中的临床应用
靳志涛1田雷2冯晓玲3胡莉华1丁力平1白玉蓉4▲胡桃红1▲
1.第二炮兵总医院心血管内科,北京100088;2.第二炮兵总医院麻醉科,北京100088;3.第二炮兵总医院骨科,北京100088;4.第二炮兵总医院干部病房,北京100088
目的研制一种新型局麻导向装置,并观察局麻导向技术指导颈内静脉穿刺的安全性及有效性。方法选择2012年5月~2014年5月于第二炮兵总医院接受中入路颈内静脉穿刺术的患者共96例。所有患者随机分为局麻导向组(n=39)和常规盲穿组(n=57),局麻导向组借助局麻导向装置指导颈内静脉穿刺,常规盲穿组则采用传统的解剖标志定位法。比较两组的操作时间、一次穿刺成功率、操作成功率及并发症发生情况。结果两组患者基线资料均衡,局麻导向组操作成功率为100%,局麻导向组的一次穿刺成功率和操作时间分别为97.4%和(2.26±1.16)min,常规盲穿组分别为82.5%和(3.11±2.13)min,两组比较差异均有统计学意义(P=0.024、0.032)。两组间并发症发生率比较,差异无统计学意义(P>0.05)。结论局麻导向装置可以为颈内静脉穿刺提供良好的导向作用,具有简便、安全、成功率高的优点,可以作为颈内静脉穿刺的一种选择。
颈内静脉;中心静脉导管;穿刺术;导向装置
颈内静脉穿刺置管是临床上非常重要且常用的有创操作技术,随着微创介入技术的不断发展,颈内静脉穿刺的应用范围不逐步拓展。作为距离心脏最近,且能够准确反映部分血流动力学指标的粗大静脉,颈内静脉可以用于介入手术通路、穿刺置管、半永久透析导管通路等方面,并且还是严重外伤、休克、失血等需快速输血补液的良好液体通道,因此,在临床工作中,颈内静脉穿刺应用较为广泛。传统的颈内静脉穿刺的定位方法为体表标志法,属于盲穿操作,存在一定的失败率和并发症率[1];近年来,虽然超声影像指导下进行颈内静脉穿刺可以提高穿刺成功率,并减少并发症的发生[2-3],但是,由于超声设备较为昂贵,未能普及到床旁,尤其是在紧急情况下,可能来不及等待超声设备的到来,就必须在尽量短的时间内完成穿刺,此时穿刺操作多需要凭借术者的经验,对于某些患者可能需多次尝试才能够穿刺成功。本研究通过研制新型局麻导向装置,利用局麻导向技术指导颈内静脉穿刺,并探讨该方法的安全性及有效性。
1 资料与方法
1.1一般资料
选择2012年5月~2014年5月接受中入路右侧颈内静脉穿刺术的患者共96例,其中男77例,女19例,年龄39~87岁,平均(63.31±11.79)岁。所有患者随机分为局麻导向组(A组),共39例;常规盲穿组(B组),共57例。
1.2局麻导向装置的构造
局麻导向装置为穿刺导向局麻针头(国家实用新型专利,专利号:ZL201420163417.5),包括针头、针头基座、连接柄和导向标,见图1。①针头为空心金属针,远段为斜面尖端,近端为针头基座;②针头基座近端有注射器接口与针头内腔相通,且注射器接口与通用注射器乳头相匹配,针头基座中部形成凹槽,与连接柄的转动环实现转动连接;③连接柄中部呈弧形,弧形凹陷用于容纳血管穿刺针外径,连接柄一端为转动环与针头基座中部凹槽实现转动连接,另一端连接导向标;④导向标上印有刻度,导向标由无弹性的轻质材料制成。该针头可以与通用注射器适配。

图1 穿刺导向局麻针头
1.3操作方法
所有穿刺均由高年资主治医师完成,患者去枕平卧,肩下垫薄枕,头后仰并转向左侧使右侧颈部充分暴露,操作者站立于患者头部前右侧;右侧颈部常规消毒、铺无菌洞巾,选取胸锁乳突肌胸骨头的外侧缘、胸锁乳突肌锁骨头的内侧缘以及锁骨形成的三角区的顶点区域作为穿刺点。
1.3.1局麻导向组穿刺方案组合前述导向装置,先将穿刺导向局麻针头与注射器组合完毕,使注射器乳头插入针头基座,导向标与注射器针筒外缘契合良好,或者将注射器针筒组件与针头组件组合完毕,使注射器乳头插入针头基座,导向标契合入针筒凹陷内,之后吸取适量1%利多卡因,先在穿刺点皮下注射形成皮丘,麻醉时操作者左手触及相邻颈总动脉搏动,在其稍外侧负压下向深部进针,行皮下局部浸润麻醉,待麻醉范围达到穿刺要求后,以针头对颈内静脉区域进行试探性穿刺,回抽见暗红色血液时,表明针头尖端已进入颈内静脉,保留该局麻针头,此时导向标作为针头的延伸,与皮下的针头方向保持一致,并且可以通过连接柄的转动环适当调整导向标的位置,再在导向标的指示下,换用血管穿刺针通过连接柄中部弧形凹陷正式穿刺,待血管穿刺针进入颈内静脉内并送入导丝后,将血管穿刺针和局麻针头一并移除。
1.3.2常规盲穿组穿刺方案操作前准备同前,局部浸润麻醉完毕后,拔除局麻针头,使用血管穿刺针在三角区顶点附近,右侧颈总动脉搏动的稍外侧,斜向下负压下进针,进针时血管穿刺针与皮肤呈30°~45°,针头尖端指向同侧乳头,进针深度为2~3 cm,如未能穿刺进入颈内静脉,则将针头退至皮下,略调整角度后再次穿刺。
1.3.3后续操作穿刺成功后根据穿刺目的,进行植入导管、静脉鞘或扩张器等操作,操作结束后或留置导管拔除后,穿刺点局部加压包扎。
1.4观察指标
①患者基线资料,包括患者年龄、性别、是否抗凝或抗血小板、操作类别等;②操作时间,指从开始局麻到穿刺成功后送入导丝的时间间隔;③穿刺次数,观察为一次穿刺成功还是多次尝试后才成功;④操作成功率,指有效穿刺进入颈内静脉完成操作;⑤并发症情况,包括出血、血肿、气胸或血胸等。
1.5统计学方法
采用SPSS 13.0统计学软件进行数据分析,计量资料数据用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验或Fisher精确检验,两组有序变量列联表资料采用Wilcoxon秩和检验,以P<0.05为差异有统计学意义。
2 结果
2.1两组患者基线资料比较
两组患者年龄、性别、体重指数、抗凝或抗血小板情况及操作类别差异无统计学意义(P>0.05)。见表1。
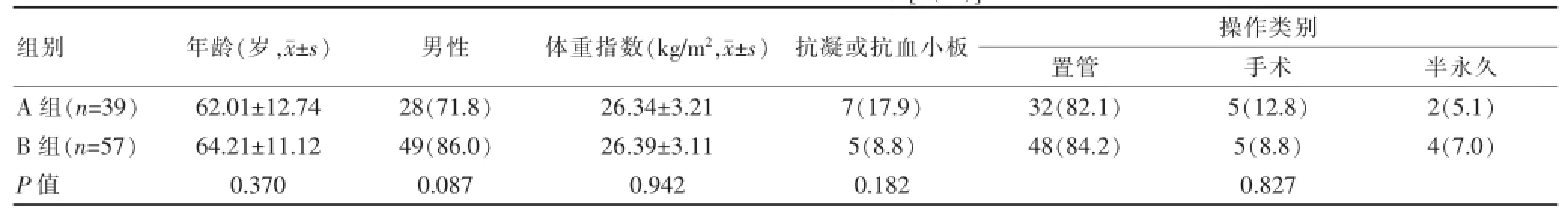
表1 两组患者基线资料比较[n(%)]
2.2两组患者操作过程比较
A组操作时间显著短于B组,差异有统计学意义(P<0.05);在局麻导向装置指引下,穿刺针一次成功率明显提高,A组与B组的一次成功率比较差异有统计学意义(P<0.05);B组有两例患者未穿刺成功,后经颈部超声证实均为右颈内静脉发育性细小,两组操作成功率比较差异无统计学意义(P>0.05)。见表2。
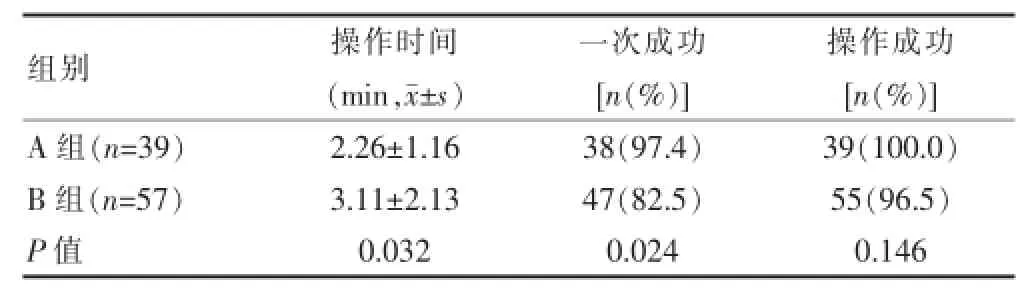
表2 两组患者操作情况比较
2.3两组并发症发生情况比较
A组患者无出血、局部血肿、气胸或血胸等并发症发生,B组1例患者尝试多针后出现皮下血肿,置管完毕后给予局部加压包扎,血肿未进展,B组无出血或血气胸等并发症发生。两组间并发症发生率差异无统计学意义(P>0.05)。
3 讨论
颈内静脉穿刺技术最早由Hermosura等于1966年首次报道[4],到20世纪80年代以后,经颈内静脉途径穿刺置管或作为治疗通路的应用日益广泛。颈内静脉是颈部最粗大的静脉干,其起源于颅骨的颈静脉孔,下行后与颈总动脉、迷走神经一同包裹于颈动脉鞘内。颈内静脉位于颈总动脉外侧稍靠前,行至甲状软骨水平时,颈内静脉恰好位于胸锁乳突肌后面,从体表投影上观察,胸锁乳突肌胸骨头的外侧缘、胸锁乳突肌锁骨头的内侧缘以及横行的锁骨共同构成三角形,颈内静脉行至该三角形顶部时位置表浅,并于此由外上斜向内下方向走行,至胸锁关节后面与锁骨下静脉汇合成无名静脉,通常右侧颈内静脉与无名静脉几乎呈一条直线通往上腔静脉,且右侧胸膜顶较左侧为低,所以临床上通常选用右侧颈内静脉作为深静脉穿刺途径[5-6]。以乳突尖和下颌角连线中点至胸锁关节中点的连线可以视为颈内静脉的体表投影,颈内静脉在颈部的走行分为三段,上段位于胸锁乳突肌外缘,中段位于前述三角区内,下段位于胸锁乳突肌锁骨头前缘的背侧及颈总动脉后外侧[7]。颈内静脉穿刺方法有多种,基本上可以按照解剖学位置分为中入路、后入路和前入路,由于中入路具有不易误穿颈总动脉、离胸膜顶较远、体表标志清晰等优点,多数学者推荐首选中入路途径[8],即穿刺点位于三角区顶部正下方,进针方向指向同侧乳头。
传统的体表解剖标志法盲穿对于有经验的操作者来说,成功率高且并发症较少[9]。然而,据文献统计,右侧颈内静脉盲穿时,一次穿刺成功率仅为62%,部分患者需多次调整进针角度和方向才能完成穿刺[4],究其原因可能与右侧颈内静脉解剖学变异或患者体位等因素有关。Denys等[10]观察了200例患者后发现,约8.5%的患者存在右侧颈内静脉解剖学变异,包括发育性细小(3.0%)、完全缺如(2.5%)、位于颈总动脉内侧(2.0%)、位于颈总动脉背侧(1.0%)。同时,颈内静脉与邻近组织的毗邻关系受患者体位影响也较大[11-12]。另外,Finamore等[13]总结了颈内静脉穿刺困难的主要原因,包括:①患者肥胖,颈部粗短,可能会导致颈总动脉无法触及、胸锁乳突肌标志不清晰等;②患者不配合,意识不清或者被动体位患者,可能限制操作者的穿刺手法,导致操作失败,且并发症发生概率增高;③颈内静脉解剖学变异,如发育性细小、闭塞、解剖畸形等,另外由于手术或放疗引起的局部瘢痕也可能会限制穿刺体位的展开;④患者体质较弱,对于恶病质患者,静脉压较低,静脉壁塌陷,导致穿刺困难;⑤穿刺环境影响,接受机械通气的患者、急性心力衰竭患者端坐呼吸时或者心肺复苏时,使用盲穿法可能导致穿刺失败。
由于邻近颈总动脉,右颈内静脉穿刺时多次尝试可能增加并发症风险,最为常见的并发症为局部血肿,当血管穿刺针误穿颈总动脉后未及时压迫止血,或患者合并有凝血功能障碍时,就可能会引起穿刺部位局部血肿,血肿常常为隐匿性,一旦迟发性颈部血肿形成,则可能因压迫气道危及生命。Karakitsos等[14]发现,右颈内静脉穿刺时误穿至颈总动脉的概率约为13%,约有8.4%的机会形成局部血肿,因此,避免穿刺颈总动脉是减少局部血肿发生的前提。气胸或血胸是右颈内静脉穿刺的另一常见并发症[15],当操作粗暴,血管穿刺针进入过深刺破胸膜或大的血管时,就有可能出现气胸或血胸。由于患者吸气时,颈内静脉接近于负压,因此,可能通过血管穿刺针将空气吸入血管,造成空气栓塞;另外,多次尝试穿刺也可能造成颈部动静脉瘘或血管及神经损伤,尤其是当患者接受抗凝、抗血小板治疗时,更有可能使上述并发症易于发生[16]。因此,应该改良穿刺方法,减少血管穿刺针的反复尝试,降低并发症发生机会。
利用各种导向手段以提高颈内静脉穿刺成功率是至关重要的。超声引导下穿刺是减少颈内静脉穿刺并发症的有力工具,通过超声可以直观地观察颈内静脉与颈总动脉的关系,指导精确的穿刺方向,Londrino等[15]对比了超声引导下穿刺和传统盲穿法后发现,超声引导下颈内静脉穿刺的尝试次数平均为(1.1±0.5)次,而盲穿法则需要高达(2.2±1.6)次,超声引导下穿刺显著减少了多次尝试的可能。有大量研究亦证实,超声引导下颈内静脉穿刺既可以减少并发症的发生,又可以减少穿刺时间[3,17-18]。遗憾的是,多数医院无法做到超声设备的床旁普及,尤其是急危重症患者更是如此。
血管穿刺针直径较粗,通常为18G,与细小的局麻针头相比,使用较粗的血管穿刺针多次尝试势必增加出血、血肿、气胸或血胸的风险。穿刺前,按照操作常规需进行穿刺点皮下软组织局部麻醉,当局麻注射器的细针在负压下进针进行局部浸润麻醉时,一旦穿入颈内静脉,此时就可以记录局麻注射器的角度,待使用血管穿刺针正式穿刺时再凭借记忆的角度进行穿刺。但是,单纯凭借记忆,没有量化指标和特定标记的存在,穿刺仍然存在一定的盲目性;临床工作中,有时在局麻注射器的细针进入颈内静脉时保留针头,再按照留置针头的指示进行血管穿刺针正式穿刺,由于留置针头大部分进入皮下,体外部分较短,导向性不强。因此若能够使用局麻注射器的细针探查到颈内静脉后,在针头的体外部分设置导向标记,用于指导血管穿刺针的穿刺方向,就能够提高颈内静脉穿刺的成功率,减少穿刺相关并发症的发生。
本研究通过使用局麻导向装置,利用特制局麻针头来定位颈内静脉方向,可以提高穿刺成功率、减少并发症的发生。研究结果显示,A组患者的操作时间和一次成功率均高于B组,且差异均有统计学意义。同时,本研究采用的局麻导向装置有以下优点:①局麻导向装置既作为局部麻醉注射器针头,又作为穿刺导向器,局麻针头基座上通过连接柄配置导向标,在完成局部浸润麻醉的同时,利用导向标指示血管穿刺针的角度,提高了穿刺的准确性;②利用本局麻导向装置进行操作时,不需要改变传统解剖定位法穿刺的操作规程,只是将局麻针头进行留置,并不影响局部麻醉时的进针习惯;③局麻针头较细,待局麻完成时再进行试探性穿刺,并不增加患者痛苦;④局麻注射器所采用的细针头对血管壁损伤较小,即使穿刺进入动脉也可迅速闭合,出血或血肿的风险小;⑤未增加辅助器械,术者单人操作即可完成。因此,通过局麻导向装置进行定位,既避免了常规解剖定位法穿刺的盲目性,又不依赖于超声设备,提高了穿刺的准确性和操作的安全性。
综上所述,局麻导向装置可以对颈内静脉穿刺提供良好的导向作用,具有简便、安全、成功率高的优点,可以有效减少盲穿法穿刺带来的并发症,缩短穿刺时间,减轻患者痛苦,具有良好的实用价值。
[1]Tempe DK,Virmani S,Agarwal J,et al.The success rate and safetyof internal jugularvein cannulation usinganatomical landmark technique in patients undergoing cardiothoracic surgery[J].Ann Card Anaesth,2013,16(1):16-20.
[2]ShresthaBR,Gautam B.Ultrasoundversusthelandmark technique:a prospective randomized comparative study of internal jugular vein cannulation in an intensive care unit[J]. JNMA JNepal Med Assoc,2011,51(182):56-61.
[3]DoluH,Goksu S,Sahin L,etal.Comparison ofan ultrasoundguided technique versus a landmark-guided technique for internal jugular vein cannulation[J].JClin Monit Comput,2015,29(1):177-182.
[4]Ray BR,Mohan VK,Kashyap L,et al.Internal jugular vein cannulation:A comparison of three techniques[J].JAnaesthesiol Clin Pharmacol,2013,29(3):367-371.
[5]Boon JM,van Schoor AN,Abrahams PH,et al.Central venous catheterization——an anatomical review of a clinical skill.Part 2.Internal jugular vein via the supraclavicular approach[J].Clin Anat,2008,21(1):15-22.
[6]Ishizuka M,Nagata H,Takagi K,et al.Right internal jugularvein isrecommended forcentralvenouscatheterization[J]. J Invest Surg,2010,23(2):110-104.
[7]Hutchinson J,Hor KF,Wong YM,et al.View of the internal jugular vein and carotid artery in their true anatomical position[J].Eur JAnaesthesiol,2013,30(5):258-289.
[8]HarberCR,Harvey DJ,WilesMD,etal.The abilityofanaesthetists to identify the position of the right internal jugularvein correctly using anatomical landmarks[J].Anaesthesia,2010,65(9):885-888.
[9]KusumotoG,SugiY,Higa K,etal.Training of internal jugular vein cannulation:comparison of landmark method with ultrasound-guided method[J].Masui,2008,57(8):1037-1040.
[10]Denys BG,Uretsky BF.Anatomical variations of internal jugular vein location:impacton central venous access[J]. CritCare Med,1991,19(12):1516-1519.
[11]Hong JY,Koo BN,Kim WO,et al.Effect of head rotation on overlap and relative position of internal jugular vein to carotid artery in infants and children:a study of the anatomy using ultrasonography[J].JCrit Care,2010,25(2):360.e9-360.e13.
[12]Apiliogullari B,Kara I,Apiliogullari S,et al.Is a neutral head position as effective as head rotation during landmark-guided internal jugular vein cannulation?Results of a randomized controlled clinical trial[J].JCardiothorac Vasc Anesth,2012,26(6):985-988.
[13]Finamore M,Troianos CA.Time to reconsider the landmark technique for internal jugular vein cannulation[J]. Anesth Analg,2013,117(4):1026-1027.
[14]Karakitsos D,Labropoulos N,De Groot E,etal.Real-time ultrasound-guided catheterisation of the internal jugular vein:a prospective comparison with the landmark technique in critical care patients[J].CritCare,2006,10(6):R162.
[15]Londrino F,Floccari F,Granata A,et al.Internal jugular vein cannulation:why ultrasound guidance should be expanded asmuch as possible[J].JVasc Access,2013,14(4):400-401.
[16]Nagasawa Y,Shimizu T,Sonoda H,et al.A comparison of outcomes and complications of totally implantable access port through the internal jugular vein versus the subclavian vein[J].Int Surg,2014,99(2):182-188.
[17]Rando K,Castelli J,Pratt JP,et al.Ultrasound-guided internal jugular vein catheterization:a randomized controlled trial[J].Heart Lung Vessel,2014,6(1):13-23.
[18]Kara I,ApiliogullariS,Duman A,etal.Seeing isbelieving:ultrasound-guided internal jugular vein cannulation[J]. Anesth Analg,2012,115(6):1471.
Clinical application of local anesthetics needle guide apparatus for internal jugular vein cannulation
JIN Zhitao1TIAN Lei2FENG Xiaoling3HU Lihua1DING Liping2BAIYurong4▲HU Taohong1▲
1.Department of Cardiology,General Hospital of the Second Artillery,Beijing 100088,China;2.Department of Anesthesiology,General Hospital of the Second Artillery,Beijing 100088,China;3.Department of Orthopedic,General Hospital of the Second Artillery,Beijing 100088,China;4.CadreWard,GeneralHospital of the Second Artillery,Beijing 100088,China?
Objective To evaluate a new local anesthetics needle guide apparatus for internal jugular vein catheterization,to analyze applicability,and to investigate assets and drawbacks.Methods From May 2012 to May 2014,in General Hospital of the Second Artillery,96 patients were given right internal jugular vein cannulation using the central approach were randomized into local anesthetics needle-guided group(n=39)and anatomical landmarks group(n=57). In the local anesthetics needle-guided group,the novel needle serves as a guide for puncturing internal jugular vein.In the anatomic landmarks group,patients were punctured by traditional anatomical landmark technique using the central approach.Handling,success,advantages,drawbacks and complicationswere noted after each procedure.Results Baseline characteristics were similar in both groups.The success rate of local anesthetics needle-guided group was 100%. The first attempt success rate was statistically higher in local anesthetics needle-guided group(97.4%)than in anatomical landmarks group(82.5%)(P=0.024),the time required for successful catheterization was statistically lower in local anesthetics needle-guided group(2.26±1.16)than in anatomical landmarks group(3.11±2.13)(P=0.032).Therewere no significant differences found in the total complications of the two groups(P>0.05).Conclusion The use of local anesthetics needle guide apparatus as a reliable technique for internal jugular vein cannulation can provide a safe and successful procedure.Therefore,it is a good choice as an effectivemethod of puncturing internal jugular vein.
Internal jugular vein;Central venous catheter;Cannulation;Guide apparatus
R614
A
1673-7210(2015)05(a)-0105-05
2015-01-22本文编辑:任念)
▲共同通讯作者

