通气控制CT测量5岁以下儿童肺支气管径线
刘明,闫淯淳,杨洋,郭红伟,袁新宇
·儿科影像学·
通气控制CT测量5岁以下儿童肺支气管径线
刘明,闫淯淳,杨洋,郭红伟,袁新宇
目的:采用通气控制CT测量5岁以下儿童吸气末、呼气末呼吸道径线值,初步探讨儿童气管发育特点并为临床气管插管型号的选择提供参考。方法:本研究采用前瞻性研究,选取2011年1月-2013年8月因胸壁软组织病变来本院行胸部CT扫描的小于5岁的患儿共80例。随机将其分为吸气末扫描组与呼气末扫描组进行通气控制CT扫描,获得吸气末、呼气末图像。扫描图像由两位高年影像医师评估,将肺内及纵隔内无病变的患儿共63例纳入本研究。径线:气管隆突上2cm处的水平气管直径(TD);气管隆突水平右主支气管直径(RBD)、左主支气管直径(LBD);气管隆突至右中下叶支气管开口的距离作为右主支气管长度(RBL)、气管隆突至左下叶支气管开口的距离作为左主支气管长度(LBL)。角度:右主气管长轴与矢状面夹角(RA)、左主气管长轴与矢状面夹角(LA)、右上叶支气管长轴与右中下叶支气管长轴夹角(RA′)、左上叶支气管长轴与左下叶支气管长轴夹角(LA′)。分析性别、年龄、体重与径线、角度之间的关系。结果:性别、年龄、体重、径线都与角度之间不存在相关性(P>0.05)。角度的平均值及范围:RA:34.69°±5.29°(24.43°~42.05°),LA:45.27°±5.09°(24.43°~42.05°),RA′:66.27°±7.71°(51.73°~84.06°),LA′:52.12°±6.87°(37.62°~66.84°)。吸气末和呼吸末的呼吸道径线和角度间差异均无统计学意义(P>0.05)。性别和径线之间无相关性(P>0.05)。年龄、体重和径线间的存在相关性,并建立了相关的线性方程:TD=4.52+0.16×体重+0.04×月龄、RBD=3.17+0.16×体重+0.02×月龄、LBD=3.11+0.11×体重+0.03×月龄、RBL=7.07+0.11×体重+0.14×月龄、LBL=15.33+0.94×体重+0.02×月龄。结论:年龄和体重是影响5岁以下儿童呼吸道径线的重要因素,可以根据年龄、体重与径线间的线性方程选择合适的气管插管。
体层摄影术,X线计算机;通气控制;气管;儿童
儿童的肺气道处于生长发育期[1],在解剖学、组织生理学、病理学等方面均与成人有很大差异,因此成人的肺气道径线值并不适合于儿童。以往有关儿童呼吸道径线的研究多以尸体解剖为主[2],有关儿童活体的研究很少,5岁以内儿童的活体肺气道径线研究更少。5岁以下儿童无法控制呼吸,所以在静息状态下很难测得吸气末和呼气末清晰的CT图像。因此,研究本年龄段儿童的肺气道径线值对探讨其肺气道发育特点具有重要意义。笔者采用通气控制CT[3](controlled ventilation CT,CVCT)双相测量5岁以下儿童呼气末、吸气末的呼吸道径线和角度,为初步探讨儿童呼吸道径线的发育特点和临床选择适合的气管插管型号[4]提供参考。
材料与方法
本研究采用前瞻性研究方法,获得本院伦理委员会的批准,并获得患儿监护人的知情同意。选取2011年1月-2013年8月因胸壁软组织病变(肿瘤除外肺转移)等疾病来本院进行胸部CT扫描的≤5岁的患儿。入组标准:患儿均无呼吸道症状和体征,无胸廓畸形,无慢性呼吸道病史。患儿营养状况良好,无营养不良或超重[5]。将患儿分为新生儿组(0~1月)、<1岁组、<2岁组、<3岁组、<4岁组、<5岁组共6组。将各年龄组的患儿随机分配到吸气末扫描组与呼气末扫描组进行通气控制CT扫描,分别获得吸气末、呼气末图像。
仪器设备:氧气源,复苏用面罩(婴幼儿型),压力测量表,通气控制装置(图1)。采用GE Brightlight 16排螺旋CT扫描仪。柯达Carestream PACS系统。管电压100kV,管电流60mA,旋转时间0.5s,层厚7.5mm,层间距7.5mm螺旋扫描,螺距1.375。所得图像进行标准重建,层厚0.625mm。
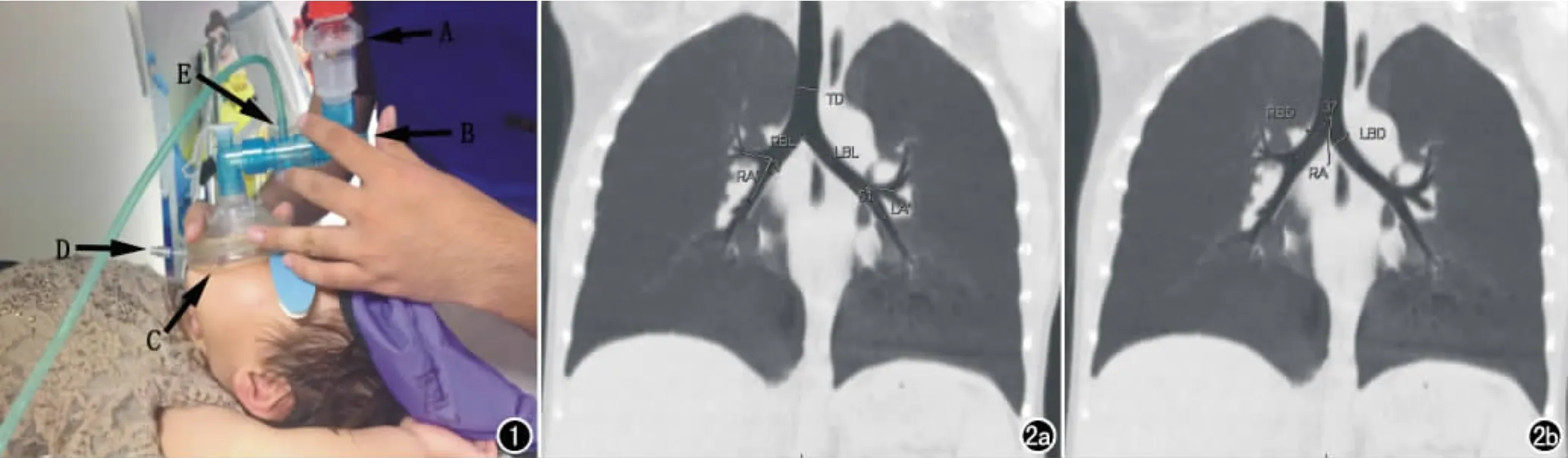
图1 通气控制操作图。25~30cm H2O压力安全阀(A);拇指按压口控制通气频率(B);婴幼儿型复苏用面罩(C);压力计量表连接口(D);氧气连接口(E)。 图2 肺气道径线及角度示意图。a)气管直径(TD),右主支气管长度(RBL),左主支气管长度(LBL),右上叶支气管长轴与右中下叶支气管长轴夹角(RA′),左上叶支气管长轴与左下叶支气管长轴夹角(LA′);b)右主气管直径(RBD),左主气管直径(LBD),气右主气管长轴与矢状面夹角(RA)。
所有受检患儿按50mg/kg(0.5mL/kg)口服水合氯醛镇静[6-7]。给患儿做好基本的防护措施。操作者站在检查床一侧,用右手拇指、食指及中指将可控制流量的氧气面罩固定并完全覆盖受检儿口鼻,确保无气体外溢,同时右手无名指或小指在通气时按压甲状软骨(Sellick手法),使甲状软骨向后按压食管,防止正压通气时大量气体进入食管(图1)。持续给予25cm水柱压力的氧气,每次施压持续4s,暂停3s,通常连续5次可诱发生理性呼吸暂停。通过观察受检儿胸部、腹部随通气的起伏判断生理性呼吸暂停是否诱发成功。保持25cm水柱压力持续通气时进行CT扫描获得吸气末图像;撤去25cm水柱压力通气,诱发生理性呼吸暂停时进行CT扫描获得呼气末图像[8-9]。所有患儿吸气末或呼气末扫描图像都在平扫期完成,动脉期、静脉期按疾病需要进行选择扫描。
两位高年资影像医师分别在柯达Carestream PACS工作站上,利用0.625mm重建图像,在冠状面最大密度投影(MIP),窗位-600HU,窗宽1000HU条件下,使用CT电子测量工具测量以下径线和角度[10],三次测量取平均值作为测量结果(图2、3)。
径线测量:气管隆突上2cm处的水平气管直径(TD);气管隆突水平右主支气管直径(RBD)、左主支气管直径(LBD);气管隆突至右中下叶支气管开口的距离作为右主支气管长度(RBL)、气管隆突至左下叶支气管开口的距离作为左主支气管长度(LBL)。
角度测量:右主气管长轴与矢状面夹角(RA)、左主气管长轴与矢状面夹角(LA)、右上叶支气管长轴与右中下叶支气管长轴夹角(RA′)、左上叶支气管长轴与左下叶支气管长轴夹角(LA′)。
采用SASS 9.2软件对数据进行统计学分析。吸气末扫描组与呼气末扫描组所得计量资料用±s表示。对两组间的性别差异进行卡方检验,对两组间的径线差异进行t检验。同时分析性别、体重、年龄与径线、角度间是否存在相关关系,并建立线性方程。以P<0.05为差异有统计学意义。
结 果
搜集80例患儿胸部CT图像,由两位高年资影像医师进行评估,将肺及纵隔内无病变的患儿共63例入组本研究。吸气末扫描组:33例(男20例,女13例),年龄3天~4岁9个月,平均(2.08±1.47)岁。呼气相扫描组:30例(男18例,女12例),年龄17天~5岁,平均(2.01±1.58)岁。
角度的平均值及范围:RA 34.69°±5.29°(24.43°~42.05°),LA 45.27°±5.09°(24.43°~42.05°),RA′66.27°±7.71°(51.73°~84.06°),LA′52.12°±6.87°(37.62°~66.84°)。性别、年龄、体重、径线都与角度无相关性(P>0.05)。
按年龄分组所得吸气末和呼气末的统计结果见表1~2。对两组径线值进行成组t检验,TD、RBD、LBD、RBL、LBL的t值和P值分别为tTD=1.23、 PTD=0.22;tRBD=1.24、PRBD=0.22;tLBD=1.50、PLBD=0.14;tRBL=1.26、PRBL=0.21;tLBL=1.16、PLBL=0.25。吸气末和呼气末直径和角度的差异均没有统计学意义,所以将两组数据合并使用,吸气末和呼气末数据合并后的统计结果见表3。
计算年龄、体重与径线的相关关系:①年龄、体重与径线间呈正相关(P<0.05);性别和径线间无相关性(P>0.05)。②径线间相关关系:TD和RBD(r=0.91,P<0.001),TD和LBD(r=0.89,P<0.001);RBD和LBD(r=0.93,P<0.001);RBL和LBL(r=0.87,P<0.001)均呈正相关。
利用多元线性回归的方法求出年龄、体重和径线间的线性方程(体重:kg,年龄:月):①TD=4.52+0.16×体重+0.04×年龄。②RBD=3.17+0.16×体重+0.02×年龄;LBD=3.11+0.11×体重+0.03×年龄。③RBL=7.07+0.11×体重+0.14×年龄;LBL=15.33+0.94×体重+0.02×年龄。

表1 吸气末呼吸道径线平均值(mm)
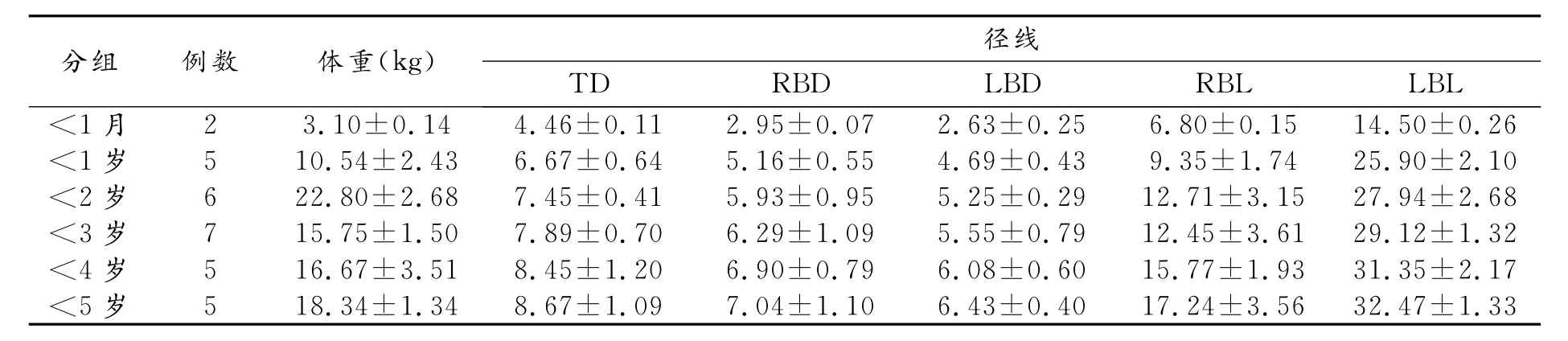
表2 呼气末呼吸道径线平均值(mm)
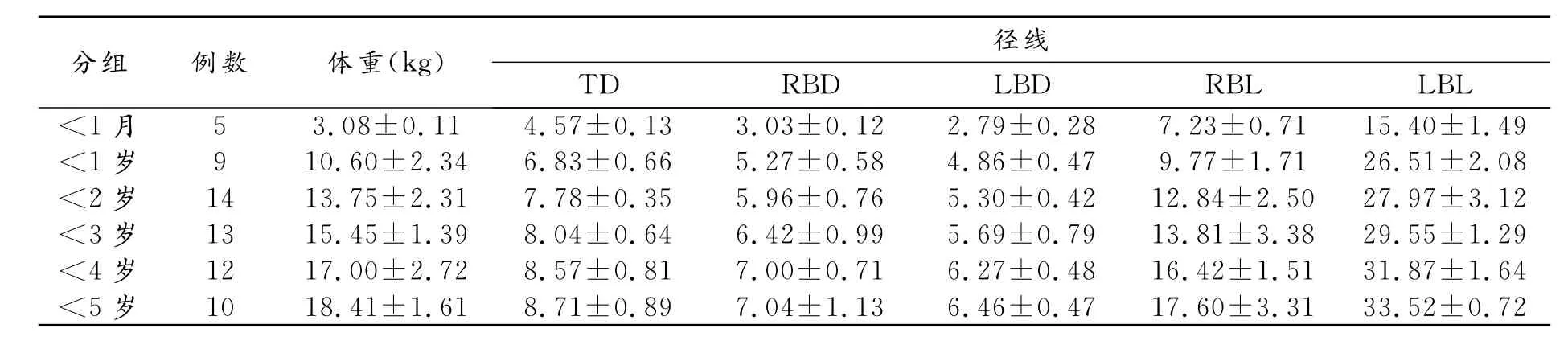
表3 呼吸道径线平均值(mm)
讨 论
不同的呼吸状态和程度可影响肺部CT的图像表现,也可以造成呼吸道的径线值变化,因此在评价肺部病变时,采集特定时相图像的方法在成人中已广泛应用。但5岁以下的儿童自身难以配合检查,人为不干预的呼吸控制扫描难以完成。不同呼吸时相末气道径线如何改变,尤其是在活体的婴幼儿研究上,目前文献罕有报道。上世纪末国外专家发明的通气控制方法使研究5岁以下儿童呼气末、吸气末气道径线成为现实[9]。国外仅用通气控制方法研究5岁以下儿童的肺间质疾病,并没有对气道径线做相关研究。
5岁以下难以配合CT检查的儿童都需要服用水合氯醛镇静,本研究采用婴幼儿型复苏用面罩吸氧进行吸气末扫描,触发呼吸暂停时进行呼气末扫描。复苏用面罩没有对患儿造成任何机械创伤,吸入氧气对儿童也没有任何损害,所以这种研究方法对儿童自身不会造成什么损害。通气控制CT减少了患儿的呼吸运动伪影,使图像质量更加清晰。本研究新生儿组和<5岁组的患儿较少,分析原因可能是新生儿因为胸壁软组织病变和肿瘤除外肺转移就诊率低。<5岁组的患儿有的在清醒状态下已经可以配合医生完成检查,这种情况下不再需要镇静,所以入组的人数也少。
笔者在满足伦理与研究条件的情况下,3年来运用通气控制方法收集到80例完整的吸气末或呼气末CT扫描病例,最终对符合条件的63例进行统计学分析,探讨5岁以下儿童呼气末、吸气末肺气道径线值及其相关影响因素。吸气末和呼气末对肺角度的影响不大,其差异无统计学意义。RA为34.69°±5.29°(24.43°~42.05°),LA为45.27°±5.09°(24.43°~42.05°),这与传统认为的右主支气管粗而短、左主支气管细而长相符;与叶靖等[10]测量结果相似(RA 37.9°±7.1°、LA 50.0°±6.1°),可能与测量方法相似有关;但是和周显光等[2]儿童尸体解剖的测量结果相比有较大的差别(RA 24.52°±2.10°、LA 54.30°± 1.90°),可能与测量方法和误差有关。另一个原因是尸体解剖的肺组织在福尔马林的浸泡中会发生萎缩,角度会发生相应的缩小,而活体的肺组织因充气角度可能略微偏大。通过观察上叶支气管与中下叶支气管间的角度,RA′为66.27°±7.71°(51.73°~84.06°),LA′为52.12°±6.87°(37.62°~66.84°)可以发现,角度是符合正态分布的,但是不同的个体间仍存在一定的差异。
呼吸道径线在吸气末、呼气末双相扫描中,差异不具有统计学意义(P>0.05)。因此任何呼吸状态下的儿童CT图像都可以用来测量呼吸道的径线值,这对选择适合个体的气管插管型号提供了参考。新生儿组的呼吸道径线与其他组之间具有明显的差异,1岁以后径线间差异明显缩小,可能与儿童在1岁以前经历了一个快速的生长发育高峰有关。对5岁以下儿童来说,性别和径线之间无相关性(P>0.05),和欧阳荣珍等[11]的研究结果相同;年龄、体重和径线之间存在相关性(P<0.05),这与影响成人径线的因素的报道[9,11]不同。对成人来说,身高和性别是影响径线的重要因素。充分体现了儿童在解剖学、生理学等方面与成人的显著差异,成人的规律并不完全适合儿童。因此,探讨儿童呼吸道径线的生长发育规律和影响因素具有重要意义。通过多元线性回归的方法分析初步求得了年龄、体重和径线间的线性方程,在已知年龄和体重的情况下就可以粗略的估计呼吸道的径线值。不同径线间还计算出相关系数,已知一个径线值的情况下可以粗略的估计其他几个径线值。这为选择适合儿童个体的气管插管型号提供了便捷,也间接推动了儿童个性化、特色化医疗的建设和实施。
为了减少对儿童不必要的射线照射,FOV未能完全包含整个主气道,所以主气道的长度未进行测量。本研究忽视了对身高的统计和分析,而且样本的数量不够大,这都是本研究的不足之处。未来研究中,增大样本量,把身高纳入影响因素来分析纠正线性方程,对儿童呼吸道径线进行更深入、更全面的研究,从而得出更准确更有代表性的数据。
[1] Nishio M,Matsumoto S,Ohno Y,et al.Emphysema quantification by low-dose CT:potential impact of adaptive iterative dose reduction using 3Dprocessing[J].AJR,2012,199(3):595-601.
[2] 周显光,黄海龙.新生儿气管及支气管应用解剖[J].解剖与临床,2006,11(3):202-203.
[3] Long FR,Castile RG,Brody AS,et al.Lungs in infants and young children:Improved thin-section CT with a noninvasive controlledventilation technique-initial experience[J].Radiology,1999,212(2):588-593.
[4] 欧阳葆怡,温笑晖,梁丽霞,等.双腔支气管导管型号选择分析[J].中华麻醉学杂志,2001,21(6):366-367.
[5] 九市儿童体格发育调查协作组,首都儿科研究所.2005年中国九市七岁以下儿童体格发育调查[J].中华儿科杂志,2007,8(45):609-614.
[6] Reinhardt JM,Ding K,Cao KL,et al.Registration-based estimates of local lung tissue expansion compared to xenon-CT measures of specific ventilation[J].Med Image Anal,2008,12(6):752-763.
[7] Chon D,Beck KC,Simon BA,et al.Effect of low-xenon and krypton supplementation on signal/noise of regional CT-based ventilation measurements[J].J Appl Physiol,2007,102(4):1535-1544.
[8] Warburton D,El-Hashash A,Carraro G,et al.Lung organogenesis[J].Curr Top Dev Biol,2010,90():73-158.
[9] Mueller KS,Long FR,Flucke RL,et al.Volume-monitored chest CT:a simplified method for obtaining motion-free images near fullinspiratory and end expiratory lung volumes[J].Pediatr Radiol,2010,40(10):1663-1669.
[10] 叶靖,候会文,曾庆思,等.多层螺旋CT三维成像行国人气道径线分析[J].现代临床医学生物工程学杂志,2005,11(5):389-391.
[11] 欧阳荣珍,钟玉敏,孙爱敏,等.多层螺旋CT评估儿童正常气管大小[J].放射学实践,2013,28(9):909-912.
Measurement of airway dimensions in children under 5y of age:a CT study with controlled ventilation
LIU Ming,YAN Yu-chun,YANG Yang,et al.Department of Radiology,Capital Institute of Pediatrics,Peking University,Peking 100020,P.R.China
Objective:To measure the airway in children under 5y of age with controlled ventilation(CVCT).The dimensions of the airway at the end phase of inspiration and expiration were measured in order to find out the development characteristics of airway trees and provide reference for selecting the appropriate trachea cannula in mechanical ventilation.Methods:80patients,who underwent chest CT for chest wall soft tissue lesions in our institute from January 2010to August 2013,were enrolled to this prospective study.They were randomly divided into Group 1(end of inspiration)and Group 2(end of expiration)for CT scan.The images were evaluated by two senior radiologists.63patients presented no clinical respiratory symptoms and had no pulmonary and mediastinal lesions were enrolled in this study.The measurements included inner diameter of tracheal 2cm above carina(TD),inner diameters of right and left main bronchus(RBD,LBD)at carina level,lengths of right and left main bronchus(RBL,LBL)from carina of trachea to the opening of lower lobe bronchus,angles between long dimension of main bronchus and median sagittal plane(RA,LA),and angels between upper lobe bronchus and lower lobe bronchus(RA′,LA′).The relationship between sex,age,body weight and airway dimensions,angles was analyzed.Results:There was no correlation between sex,age,body weight,airway dimensions and angles(P>0.05).The average value and range of angles of RA,LA,RA′and LA′was 34.69°±5.29°,45.27°±5.09°,66.27°±7.71°and 52.12°± 6.87°respectively.There was no statistical difference in diameter,lengths and angles of the airways at the end of inspiration and expiration(P>0.05).There was no correlation between sex and dimensions(P>0.05).Interestingly,there was strong correlation between age,body weight and dimensions of the airways.The formula of the airway dimensions associated with body weight and age was TD=4.52+0.16×weight+0.04×age of month,RBD=3.17+0.16×body weight+0.02×age of month,LBD=3.11+0.11×body weight+0.03×age of month,RBL=7.07+0.11×body weight+0.14×age of month,and LBL=15.33+0.94×body weight+0.02×age of month.Conclusion:The dimensions of airway trees in children less than 5y of age were impacted mainly with their age and body weight and we can select the appropriate trachea cannula according to formula of the airway dimensions associated with body weight and age.
Tomography,X-ray computed;Controlled ventilation;Trachea;Children
R814.42;R816.4
A
1000-0313(2015)03-0275-04
10.13609/j.cnki.1000-0313.2015.03.015
2014-08-12
2014-10-15)
100020 北京,北京大学首都儿科研究所教学医院放射科
刘明(1987-),男,山东日照人,硕士研究生,主要从事儿科影像学诊断工作。
袁新宇,E-mail:xinyu_y@sina.com

