解脲脲原体和沙眼衣原体感染对男性不育影响的Meta分析*
杨华君 惠 亚 施尚鹏 石修权
遵义医学院公共卫生学院流行病与卫生统计教研室(遵义 563099)
解脲脲原体和沙眼衣原体感染对男性不育影响的Meta分析*
杨华君 惠 亚 施尚鹏 石修权**
遵义医学院公共卫生学院流行病与卫生统计教研室(遵义 563099)
目的 探讨解脲脲原体、沙眼衣原体和男性不育之间的关系。方法 运用计算机检索和手工检索相结合的方法,系统检索1994年1月至2014年5月关于男性不育的文献。数据库包括中国生物医学文献数据库(CBM)、中国知网(CNKI)、万方(Wanfang)以及维普(VIP);Pubmed、Cochrane library、Highwire以及Google scholar。按照纳入及排除标准筛选文献后运用Stata12.0软件对提取数据进行Meta分析。结果 最终纳入文献42篇,其中仅含有UU的26篇,仅含有CT的7篇,两者都有的9篇。UU感染对男性不育的汇总效应OR=5.03,95% CI = 4.45~5.69(P<0.001),而CT感染得到的汇总效应OR=4.34,95% CI = 3.03~6.23(P<0.001),两个因素对男性不育的影响均有统计学意义。结论 UU感染和CT感染均为男性不育的危险因素,感染者不育风险分别增加5.03倍和4.34倍。
解脲支原体; 衣原体,沙眼; 不育, 男性
研究表明,生殖系统感染是男性不育的重要危险因素,而其中非淋球菌性尿道炎的解脲脲原体(ureaplasma urealyticum,UU)和沙眼衣原体(Chlamydia traehomatis,CT)感染又占了很大的比例[1]。有研究表明UU感染[2]和CT感染[3]均可通过影响精液质量和产生抗精子抗体等方式导致男性不育。但是也有研究认为UU感染和CT感染对于男性不育的影响是不确定的[4,5]。由于研究方法的差异和研究人群的不一致,现在相关的研究结果结论存在差异。本文采用Meta分析的方法定量汇总分析UU、CT感染与男性不育的关系,阐明两者对男性不育的危险度,并比较不同亚组对危险度差异的影响。
资料与方法
一、资料来源
分别以“男性不育”、“对照”、“Male Infertility”、“Male Sterility”、“control group”为主题词或关键词,检索中国生物医学文献数据库(CBM)、中国知网(CNKI)、万方(Wanfang)、维普(VIP);Pubmed、Cochrane library、Highwire以及Google scholar数据库,检索语种为汉语和英语。并采用参考文献追溯法手工补充检索几篇类似主题的Meta分析[6-9],剔除重复后最终有717篇文献纳入筛选范围(见图1)。
二、文献筛选及纳入与排除标准
1. 文献筛选方法如下:(1)初筛,逐篇阅读文献题目和摘要,排除与UU和CT无关的;(2)细读全文进行第二轮复筛;(3)根据纳入、排除标准确定最终纳入本研究的文献。
2. 纳入标准:(1)不育组为婚后未采取避孕措施,同居2年以上而未能受孕,排除女方因素的男性不育患者;(2)生育组来自于妻子已怀孕三月以上或是已生育过的男性,以及明确说明有正常生育能力的男性;(3)文献中可以得到各组具体例数;(4)若检测病原体的方法分两种,培养法和其他方法,则两组数据都录入;若是文献中检查的两种方法是培养法以外的,则录入阳性检出率较高的一组。(5)发现重复发表的文献,优先选择信息量较大和年限较近者;(6)研究类型为病例对照。
3. 排除标准:(1)研究对象为男女混合,数据无法分离;(2)动物研究;(3)质量较差无法利用的文献;
经以上纳入与排除标准,最终有42篇[10-51]文献进入我们的Meta分析(见图1),由两名独立的研究员对文献进行数据提取,将数据导入Stata12.0软件进行分析,并对文献进行质量评价。
三、文献质量评价以及资料提取
根据曾宪涛[52]的建议,运用NOS量表作为评价标准。满分为9分,得分5分以上就可以纳入Meta分析。
本研究将最终纳入的相关文献数据全部转换为四格表类型。并按文献中不同的病原体检验方法、采样样本、对照组来源分好亚组(method1培养法,method2其他检验方法;sample1禁欲2~7d自慰取得精液,sample2其他样本;fertility1的对照为妻子已生育或已怀孕3个月以上,fertility2的对照为仅提及有正常生育或正常生育能力,或婚检对象,或志愿者,但未明确说明已生育过子女或妻子已怀孕的男性),以便下一步进行亚组分析。亚组分析的主要目的在于探讨该亚组因素对最终结果有无影响。
四、统计学分析
对纳入文献进行资料合并,经异质性检验(Q检验以及I2)后以比值比(odds ratio,OR)为效应指标合并值,并计算其95%可信区间(confidence interval,CI),做出森林图,并作亚组分析。以不同的样本量和不同的模型两种方式做敏感性分析,运用漏斗图和Egger法评价发表偏倚。以上分析和绘图均采用Stata12.0软件完成。
结 果
一、纳入文献的基本情况
根据关键字检索后,人工进行过滤。流程见图1。

图1 文献筛选流程及结果
本研究最终纳入4 2篇文献,其中中文41篇[10-15,17-51],英文仅有1篇[16]。主要原因是,世界卫生组织(WHO)把男性不育定义为由于男方因素造成同居1年以上的不育,而根据我国多数学者的观点,本研究把如果婚后由于男方因素导致2年以上不避孕性生活而未受孕者定义为男性不育。由于发表的英文通常是根据WHO的标准来定义男性不育的,所以本研究检索到的英文文献多数被排除。
通过NOS评分,UU感染相关文献中得分为5分的有10篇[19, 20, 23, 27, 32, 34, 37, 39, 40, 44],6分有16篇[10, 12, 13, 17, 18, 22, 24-26, 28, 29, 33, 36, 41-43],7分有9篇[11, 14-16, 21, 30, 31, 35, 38];CT感染
相关文献中得分为5分的有4篇[31,47-49],6分有6篇[26,30,32, 45, 46, 51],7分有6篇[27-29, 33, 34, 50]。
一、资料的异质性检验
纳入的42篇[10-51]文献中,其中含有UU的26篇[10-25,35-44],含有CT的7篇[45-51],两者皆包含的9篇[26-34]。UU研究累计不育组8 145例,生育组2 713例;CT研究累计不育组3 022例,生育组2 782例。
对U U相关文献进行异质性检验,得到QUU=49.19、I2UU=28.8%(P=0.056>0.05),可认为纳入文献无异质性,故采用固定效应模型,得到OR=5.03(95%CI:4.45~5.69,P<0.001)(见图2)。
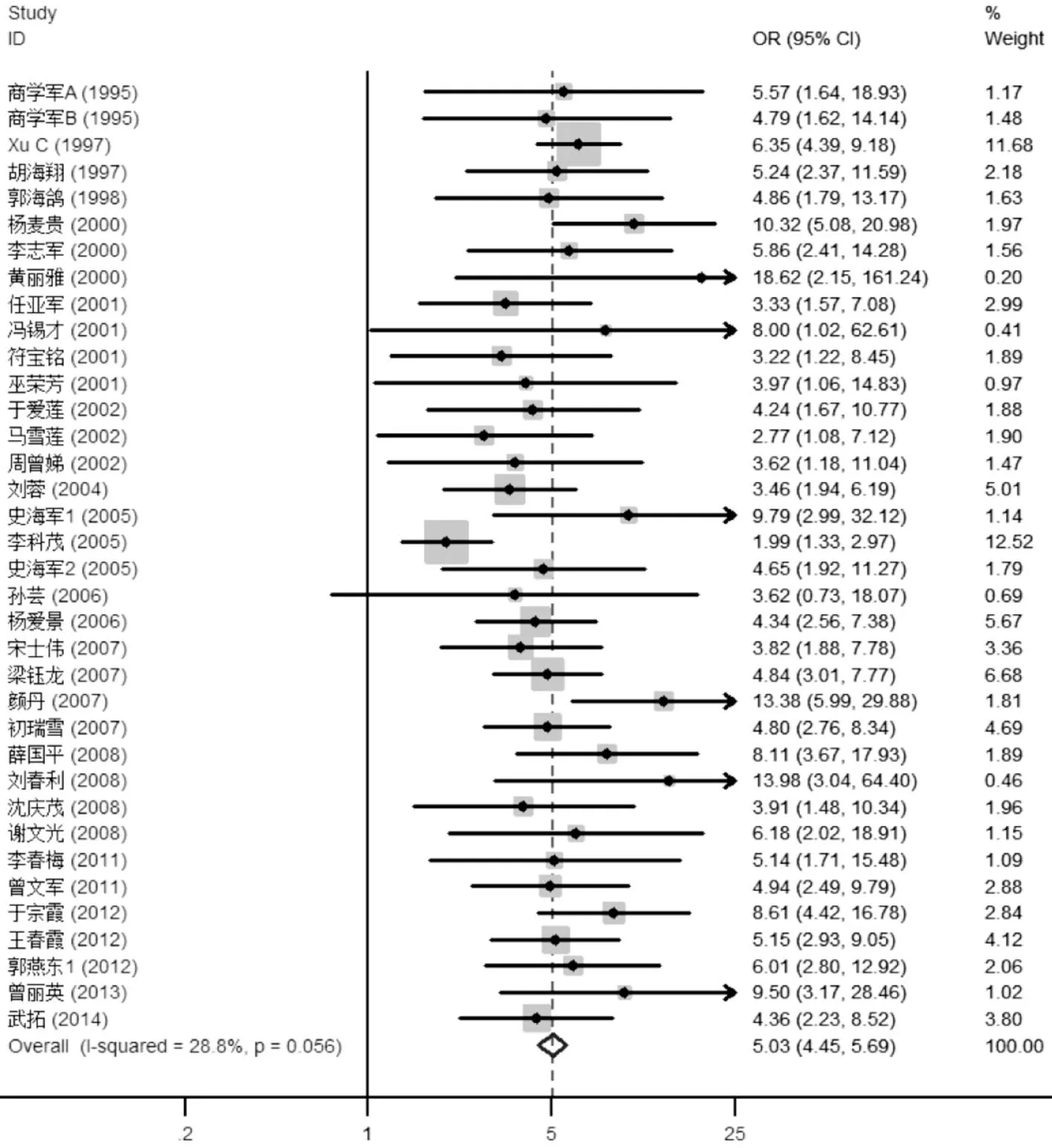
图2 UU感染与男性不育Meta分析森林图
对C T相关文献进行异质性检验,得到QCT=50.05、I2CT=70.0%(P<0.001),可认为纳入的文献有异质性,故选用随机效应模型,得到OR=4.34(95%CI:3.03~6.23,P<0.001)(见图3)。

图3 CT感染与男性不育Meta分析森林图
三、亚组分析和敏感性分析
由于CT相关文献中检验方法均未选择培养法,故在CT相关文献作Meta分析时,仅对其他两个因素进行亚组分析。结果见表1。

表1 两种模型UU和CT亚组分析结果
在做UU相关纳入文献的敏感性分析时,我们剔除小样本,对22篇[10-31]大样本(不育组和生育组n≥45,且总例数n≥90)文献进行两组模型结果比较,得到结果ORfixed=5.02(95%CI:4.39~5.74),ORrandom=5.08(95%CI:4.16~6.19),发现两者差异不大。再用大样本文献结果和纳入的全部文献结果进行比较,发现两者计算得到的结果差异同样不大。在进行CT感染与男性不育的Meta分析时,发现两种模型的结果差异亦不大,以上均说明UU与CT感染与男性不育关系Meta分析的结果稳定可靠。
四、发表偏倚评价
UU和CT感染与男性不育关系Meta分析漏斗图(图4)对称性均较好,且Egger检验结果P分别为0.086、0.475,均是大于0.05,可认为两个研究纳入文献均不存在发表偏倚。

图4 UU、CT感染与男性不育Meta分析的漏斗图
讨 论
Meta分析通过综合多个研究结果而提供一个量化的平均效果,是对现有信息实现最优利用[53]。本研究通过系统检索公开发表的国内外关于UU、CT感染与男性不育相关的文献,对其进行了Meta分析,以此来评价UU、CT感染对男性不育的影响及其程度。
本研究涵盖众多文献,基本可以代表两种病原体感染的男性不育人群的流行病学特点。而Meta分析方法,可使得到的结果检验效能提高,估计的合并效应以及估计值的有效范围更精确,使得我们得到的结论更加可靠。
虽然已有关于UU和CT与男性不育关系的Meta分析,但是本研究与既往Meta分析存在较大的差别。首先,本研究就可能影响结果的多项因素来做亚组分析,探讨不同检验方法、不同样本、不同生育情况是否可能会影响得到研究的结果。其次,在纳入标准方面,李荆霞[7]的研究,对于不育患者没有明确描述其纳入标准;吴卓和刘德风等[8,9]的研究中,不育期限选择的是1年,而本研究是2年;而王一等[6]的研究中虽然不育期限与本研究同样定为2年,但是却未对生育组制定标准。因此本研究在纳入标准方面更细致,包括对照组都进行了明确的规定。另外,既往Meta分析大多仅检索了中文文献库,或包含很少量英文数据库(中英文总共最多5个数据库),而本研究总共检索了8个中英文数据库,相对更加全面。
通过本研究得到的合并效应显示,U U(OR=5.03,95%CI:4.45~5.69)和CT(OR=4.34,95%CI:3.03~6.23)感染均确定为男性不育的危险因素,这与部分学者[4-7]研究结果一致。但是UU感染与男性不育关系的合并效应值大于之前四篇Meta分析OR合并值4.73[6],4.08[7],3.29[8],4.43[9]。CT感染与男性不育关系的合并效应值则是小于之前王一(OR=4.59)[6]的研究,但大于吴卓(OR=3.43)[8]的研究。
研究结果显示,当UU和CT按照取样方法进行亚组分析时,亚组间重叠区域都较小。UU的ORsample1=5.77(95%CI:4.75~7.00),ORsample2=4.45(95%CI:3.57~5.54);CT的ORsample1=6.11(95%CI:4.01~9.29),ORsample2=4.45(95%CI:3.57~5.54)。两种感染结果均显示禁欲后所取的精液比未禁欲所取得的精液、男性尿液及其他分泌液体的UU和CT的OR要高。在郭永忠、朱俊勇以及Gdoura等[46,54,55]的研究中,他们的结论都是精液CT检出率要比尿液和尿道分泌物中CT的检出率高,本研究的结论与其一致。但是在Gdoura[55]的研究中,UU在精液和晨尿的检测率是一样的,故而还需进一步研究来确认。
对纳入的研究进行单组率的Meta分析得到男性不育组UU感染率合并量为43.6%(95%CI:40.4%~46.9%),CT感染率合并量为26.9%(95%CI:21.7%~32.0%)。两种微生物在男性不育组中的感染率都较高,所以,对于预防UU感染和CT感染引起的男性不育,我们应该从源头上解决,即应积极预防UU和CT的感染,而对于已感染的,则要采取积极的治疗。因此在后续研究中,我们将考虑开展关于UU感染和CT感染在药物疗效方面的研究,以此来指导治疗UU和CT感染。
在本研究纳入的文献中,有部分文献并未对男性不育患者纳入标准进行详细描述,即并未对男性不育患者有无精索静脉曲张和梗阻性无精子等这些症状进行描述,但我们也不能排除其纳入的不育患者中就有出现上述症状的男性,所以本研究无法彻底地控制和消除这两种混杂因素的影响。故在以后的研究中,我们应该把纳入和排除的标准更加细致化,以免引入混杂。
1 蒋树伦. 非淋菌性尿道炎对男性继发不育的影响. 中国药业 2006; 15(12): 45
2 陈继明, 张传涛. 解脲脲原体致男性不育的机制研究进展.现代中西医结合杂志 2007; 16(5): 706-708
3 李雪兰. 沙眼衣原体感染致男性不育症研究进展. 检验医学与临床 2011; 8(9): 1108-1109
4 Günyeli IL, Abike F, Dünder I, et al. Chlamydia, Mycoplasma and Ureaplasma infections in infertile couples and effects of these infections on fertility. Arch Gynecol Obstet 2010; 283(2): 379-385
5 Dieterle S. Urogenital infections in reproductive medicine. Andrologia 2008; 40(2): 117-119
6 王一, 孙光, 潘建刚, 等. 溶脲脲原体、沙眼衣原体感染与男性不育随机对照实验的Meta分析. 中华男科学杂志 2006; 12(7): 615-618
7 李荆霞, 邓勇, 明德松. 我国解脲支原体感染与男性不育关系的Meta分析. 中国男科学杂志 2012; 26(12): 42-45
8 吴卓, 徐计秀, 王璟琦, 等. 溶脲脲原体感染与中国男性不育关系的Meta分析. 中华男科学杂志 2013; 27(4): 30-33
9 刘德风, 姜辉, 洪锴,等. 溶脲脲原体感染与中国男性不育关系的Meta分析. 中华男科学杂志 2008; 14(7): 618-623
10 史海军, 常永超. 支原体感染与男性不育症患者精液质量状况分析. 中国皮肤性病学杂志 2005; 19(6): 358-359
11 宋士伟, 李克秋, 王砚,等. 精液微生物感染对精子质量的影响及其检测意义. 中国医学检验杂志 2007; 8(6): 396-398
12 梁钰龙. 解尿支原体感染与男性不育. 现代中西医结合杂志 2007; 16(10): 1308-1309
13 薛国平. 男性不育症患者精子质量与解脲脲原体感染的关系探讨. 河北医学 2008; 14(10): 1156-1158
14 王春霞, 李永伟, 陈建设. 解脲支原体感染与精液质量关系临床研究. 现代预防医学 2012; 39(20): 5438-5439, 5441
15 武拓. 解脲支原体感染对精液影响与男性不育的相关性探讨. 中国保健营养 2014; 24(2): 656
16 Xu C, Sun Gf, Zhu Yf, et al. The correlation of Ureaplasma urealyticum infection with infertility. Andrologia 1997; 29(4):219-226
17 胡海翔, 贾海骅, 王琦. 解脲支原体与男性不育的相关性研究. 空军总医院学报 1997; 13(1):23-24
18 郭海鸽, 林延双, 唐绍章, 等. 生殖道解脲支原体感染与男性不育关系的研究. 广后医学 1998; 12(3): 144-146
19 任亚君. 解脲支原体感染与不孕症的相关性研究. 职业与健康 2001; 17(6): 124
20 李春梅. 解脲支原体感染与不孕不育关系的研究. 右江医学 2011; 39(3): 317-318
21 曾文军, 陈群, 皮红泉,等. 解脲脲原体生物群及抗精子抗体与男性不育的相关性探讨. 山东医药 2011; 51(7): 80-82
22 史海军, 杨石强. 解脲支原体感染对不育男子精液质量的影响. 陕西医学杂志 2005; 34(9): 1114-1115
23 杨麦贵, 张竹映, 郑善銮, 等. 精液中溶脲脲原体与不育症相关. 第四军医大学学报 2000; 21(12): S239
24 郭燕东. 解脲脲原体感染和抗精子抗体与男性不育的相关性研究. 亚太传统医药 2012; 8(5): 117-178
25 刘蓉, 吴泳. 解脲脲原体感染与男性不育. 四川医学2004; 25(5): 583-584
26 于爱莲, 邢友莲, 苏延友,等. 生殖系多种病原体感染与男性不育的关系. 中国寄生虫病防治杂志 2002; 15(6): 349-351
27 李科茂, 王学本, 方小玲, 等. 解脲支原体和沙眼衣原体感染对男性生育的影响-广州市增城地区居民生殖道感染对不孕不育影响的调查(一). 中国性科学2005; 14(10): 9-11
28 初瑞雪. 234例男性不育患者精液解脲支原体、沙眼衣原体检测结果分析. 山东医药 2007; 47(26): 110
29 杨爱景. 解脲支原体、沙眼衣原体感染与男性不育关系的探讨. 中国艾滋病性病 2006; 12(1): 47-48
30 于宗霞. 赣榆地区男性不育患者UU和CT的检测分析.医学动物防制 2012; 28(11): 1285-1286
31 颜丹, 颜海婴, 钟桂书, 等. 男性不育患者精液中衣原体、支原体感染的现状研究. 现代预防医学 2007; 34(9): 1766-1767
32 冯锡才, 张明霞, 刘丛森. 男性不育症精液异常原因探讨. 中华微生物学和免疫学杂志 2001; 21(增刊): 125-126
33 周曾娣, 王光荣, 葛争鸣, 等. 不育男性生殖道沙眼衣原体、解脲支原体感染与精子凋亡关系. 生殖医学杂志2002; 11(4): 226-229
34 谢文光, 林晓桃. FQ-PCR检测不孕不育患者解脲支原体和沙眼衣原体结果. 实用医技杂志 2008; 15(10): 1270-1271
35 李志军, 刘春凡, 陈素娟,等. 生殖道解脲支原体感染对精液的影响. 洛阳医专学报 2000; 18(4): 288-289
36 沈庆茂, 方玲, 杜国有. 解脲支原体感染与男性不育症患者关系的探讨. 检验医学与临床 2008; 5(1): 17-18
37 曾丽英, 邹其昌, 景尉,等. 男性不育症患者支原体感染状况及药敏结果分析. 现代医药卫生 2013; 29(10): 1460-1461
38 孙芸. 男性不育患者解脲脲原体的检测. 实用医技杂志2006; 13(23): 4158-4159
39 刘春利, 苏玉芬, 阮学雨, 等. 解脲支原体感染引起不育的检测分析. 检验医学与临床 2008; 5(2): 78-79
40 商学军, 黄宇烽, 王鹤楼, 等. 解脲支原体感染与男性不育. 实用男科杂志 1995; 1(1): 35-37
41 黄丽雅. 用UU、HOS试验联合检测精子功能的结果分析. 陕西医学检验 2000; 15(1): 7
42 符宝铭. 解脲支原体感染与男性不育关系的探讨. 右江民族医学院学报 2001; 23(6): 961-962
43 巫荣芳, 陆芳梅. 感染解脲支原体引起不育的分析. 邯郸医学高等专科学校学报 2001; 14(6): 575-576
44 马雪莲. 精液解脲支原体感染对不育的影响. 中国优生与遗传杂志 2002; 10(6): 111-112
45 周亚东, 葛百明, 吴瑞娟, 等. 衣原体感染与男性不育.男性学杂志 1997; 11(3): 171-173
46 郭永忠, 张峰, 齐心亮,等. 不同部位标本检测男性不育患者的沙眼衣原体感染. 中华检验医学杂志 2001; 24(3): 170
47 赵先兰, 宋东奎, 步星耀, 等. 男性不育症中沙眼衣原体感染. 生殖医学杂志 1997; 6(1): 55-56
48 戴庆福, 林芳, 赖东莲. 沙眼衣原体感染与男性不育关系的探讨. 职业与健康 2000; 16(4):91-92
49 朱庆华, 曹征. 泌尿生殖道衣原体感染在男性不育发病中的意义. 中国煤炭工业医学杂志 2002; 5(11): 1120-1121
50 陈智慧. 无症状不育男性沙眼衣原体感染和热休克蛋白60抗体关系探讨. 兰州大学 2007;
51 郭燕东. 支原体和衣原体感染对男性不育患者精液质量的影响. 中国现代医生 2012; 50(11): 133-134
52 曾宪涛, 刘慧, 陈曦, 等. Meta分析系列之四:观察性研究的质量评价工具. 中国循证心血管医学杂志 2012; 4(4): 297-299
53 方积乾主编. 卫生统计学. 7版. 北京:人民卫生出版社2012: 434-435
54 朱俊勇, 安萍, 颜建辉, 等. 男性不育患者不同部位沙眼衣原体感染的检测与比较. 郴州医学高等专科学校学报 2002; 4(2): 16-17
55 Gdoura R, Kchaou W, Ammar-Keskes L, et al. Assessment of Chlamydia trachomatis, Ureaplasma urealyticum, Ureaplasma parvum, Mycoplasma hominis, and Mycoplasma genitalium in semen and first void urine specimens of asymptomatic male partners of infertile couples. J Androl 2008; 29(2): 198-206
(2015-01-28收稿)
The increased risk of Ureaplasma urealyticum and Chlamydia trachomatis infection on male infertility: a Meta-analysis*
Yang Huajun, Xi Ya, Shi Shangpeng, Shi Xiuquan**
Department of Epidemiology and Health Statistics, School of Public Health, Zunyi Medical University, Zunyi 563099, China Corresponding author: Shi Xiuquan, E-mail: xqshi@zmc.edu.cn
Objective To explore the relationship between ureaplasma urealyticum or Chlamydia trachomatis and male infertility. Methods The studies related to male-infertility between January 1994 to May 2014 were searched from databases such as China Biology Medicine disc (CBM), China National Knowledge Infrastructure (CNKI), Wanfang and VIP, Pubmed, Cochrane library, Highwire and Google scholar by computer retrieval and a manual retrieval. The eligible studies were further screened by inclusion and exclusion criteria and used for Meta-analysis using Stata 12.0. Results Total of 42 studies were screened for final Meta-analysis, including 26 on UU infection, 7 on CT infection, while 9 on both infection. The combined OR of UU and CT infection on male infertility was 5.03 (95% CI: 4.45 ~ 5.69) and 4.34 (95% CI: 3.03 ~ 6.23), respectively. Both UU and CT infection had signifcantly increased the risk of male infertility (P <0.001). Conclusion UU infection and CT infection are risk factors of male infertility. The risk of male infertility in patients who infected with UU and CT will increase 5.03 times and 4.34 times, respectively.
ureaplasma urealyticum; chlamydia trachomatis; infertility, male
10.3969/j.issn.1008-0848.2015.05.007
R 375; R 374; R 698.2
资助: 贵州省科技厅、遵义医学院、遵义市科技局联合基金资助项目(黔科合J字LKZ[2010]32号);贵州省卫生厅优秀医学青年科技人才基金(gzwkj2010-2-001号)**通讯作者, E-mail: xqshi@zmc.edu.cn

