自动调节持续气道正压通气治疗对肥胖型重度阻塞性睡眠呼吸暂停低通气综合征患者减肥效果的影响
莫建明,尹 慧,宋卫东
本研究背景:
现代社会,因生活条件的改善以及饮食结构的改变,导致我国肥胖人群日益增多,直接或间接导致了阻塞性睡眠呼吸暂停低通气综合征 (OSAHS)患病率急剧升高,从而导致了心脑血管等疾病的增加,故及早正确地治疗OSAHS,以预防心脑血管疾病尤为重要。
肥胖作为当今社会的一种亚健康状态,其危害性日益严重。人们已经意识到肥胖是许多慢性疾病的高危因素,如高血压、高血脂、冠心病以及2型糖尿病。此外,肥胖更是阻塞性睡眠呼吸暂停低通气综合征(OSAHS)的主要高危因素[1];而OSAHS引起的日间嗜睡症状严重影响工作效率[2],甚至导致职业事故[3]以及交通意外的发生[4]。自动调节持续气道正压通气(Auto-CPAP)是治疗OSAHS最有效的方法;另外,减肥也已经被许多研究证明,其在改善睡眠质量方面起到积极的作用[5-7];显著的减肥效果可以减少 OSAHS患者使用Auto-CPAP治疗的时间周期[5]。本研究收集肥胖型重度OSAHS患者的体质量数据进行统计分析,并从另外一个方向说明Auto-CPAP治疗对其减肥效果的影响,现报道如下。
1 对象与方法
1.1 纳入与排除标准 纳入标准:经多导睡眠图(PSG)监测,睡眠呼吸暂停低通气指数 (AHI)≥30次/h或夜间最低外周血氧饱和度≤80%,并且体质指数 (BMI)≥28 kg/m2。排除标准:肺气肿、肺大疱患者;严重心肺疾病患者;不能耐受体力锻炼的其他疾病患者。
1.2 研究对象 选取2011年2月—2012年10月北京大学深圳医院呼吸内科经过睡眠呼吸初筛检查并诊断为肥胖型重度OSAHS[8]患者98例为研究对象,其中男88例,平均年龄 (39.5±8.6)岁;女10例,平均年龄(40.1 ±7.7)岁。AHI(47.9 ±5.5)次/h;BMI(30.7±1.1)kg/m2;行为能力完好,能进行体育锻炼,无严重基础疾病。
1.3 分组及方法 根据诊断重度OSAHS后是否使用Auto-CPAP治疗,将患者分为治疗组 (50例)与对照组 (48例)。两组患者性别、年龄、体质量、BMI、AHI、日间Epworth嗜睡量表 (ESS)评分、高血压发生率比较,差异均无统计学意义 (P>0.05,见表1)。以面谈或电话形式对所有患者进行减肥教育,根据个体差异进行饮食控制以及坚持每日运动 (主要是散步或慢跑)。
1.4 随访 分别于治疗后1、3、6、12个月末进行随访,共4次,其中第1次和第2次电话形式进行随访,第3次和第4次以回院复诊形式随访并测定相关指标。
1.5 观察指标 分别记录患者治疗后1、3、6、12个月的体质量及治疗后6、12个月的AHI、ESS评分。
1.6 统计学方法 使用IBM SPSS Statistics 19.0统计分析软件处理数据。计量资料以 (±s)表示,两组间比较采用t检验;两组不同时间点体质量的比较采用双因素重复测量方差分析,两两比较采用SNK-q检验;计数资料以相对数表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者不同时间点体质量比较 治疗方法与时间间存在交互作用,差异有统计学意义 (P<0.05);组间比较,差异有统计学意义 (P<0.05);治疗后3、6、12个月,对照组与治疗组患者体质量比较,差异均有统计学意义 (P<0.05)。两组患者不同时间体质量比较,差异有统计学意义 (P<0.05,见表2)。
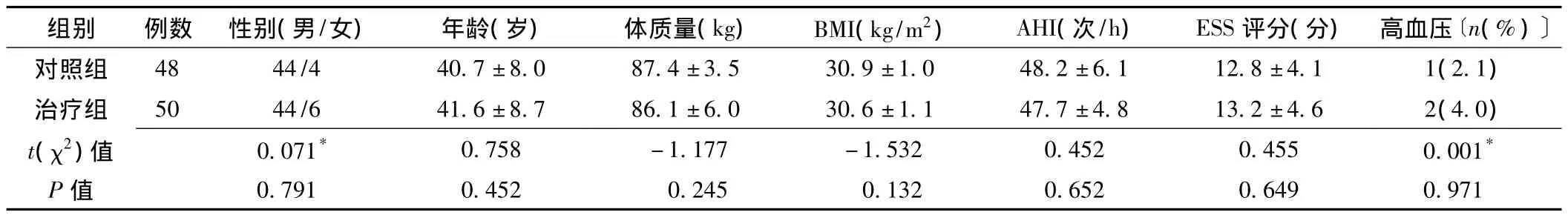
表1 两组患者一般资料比较Table 1 Comparison of general information between two groups of patients
表2 两组患者不同时间点体质量比较 (±s,kg)Table 2 Comparison of body mass at different time points between two groups of patients
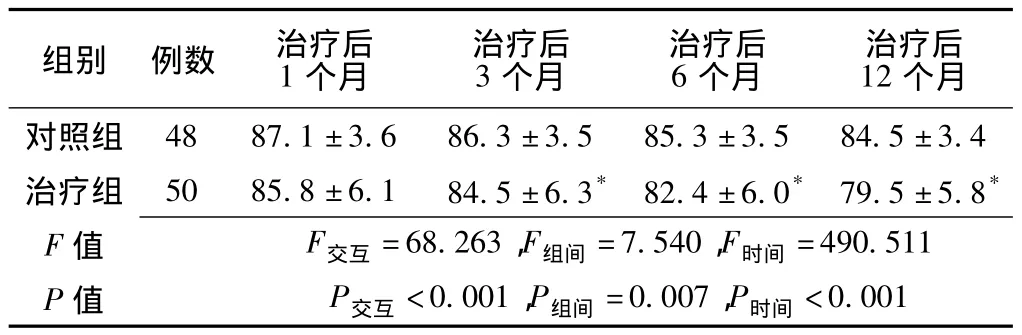
表2 两组患者不同时间点体质量比较 (±s,kg)Table 2 Comparison of body mass at different time points between two groups of patients
注:与对照组比较,*P<0.05
组别 例数 治疗后1个月治疗后3个月治疗后6个月治疗后12个月对照组48 87.1 ±3.6 86.3 ±3.5 85.3 ±3.5 84.5 ±3.4治疗组 50 85.8 ±6.1 84.5 ±6.3* 82.4 ±6.0* 79.5 ±5.8*F F交互 =68.263,F组间 =7.540,F时间 =490.511 P 值 P交互 <0.001,P组间 =0.007,P时间值<0.001
2.2 两组患者AHI比较 治疗后6、12个月治疗组患者AHI低于对照组,差异有统计学意义 (P<0.05,见表3)。
2.3 两组患者ESS评分比较 治疗后12个月治疗组患者ESS评分低于对照组,差异有统计学意义 (P<0.05,见表 4)。
表3 两组患者AHI比较 (±s,次/h)Table 3 Comparison of AHI between two groups of patients
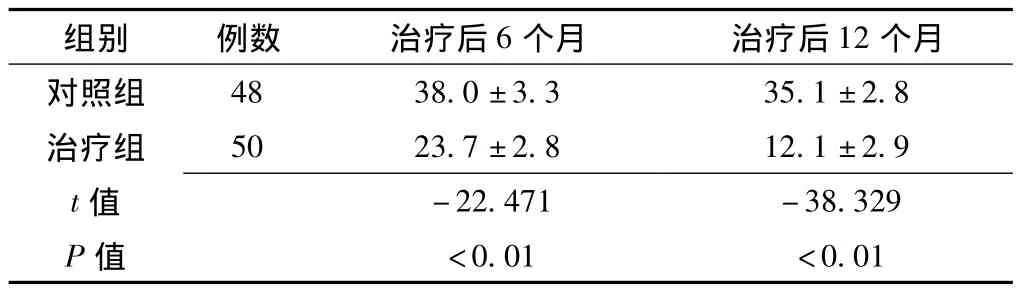
表3 两组患者AHI比较 (±s,次/h)Table 3 Comparison of AHI between two groups of patients
组别 例数 治疗后6个月 治疗后12个月对照组48 38.0 ±3.3 35.1 ±2.8治疗组 50 23.7 ±2.8 12.1 ±2.9 t -22.471 -38.329 P值值<0.01 <0.01
表4 两组患者ESS评分比较 (±s,分)Table 4 Comparison of ESS score between two groups of patients
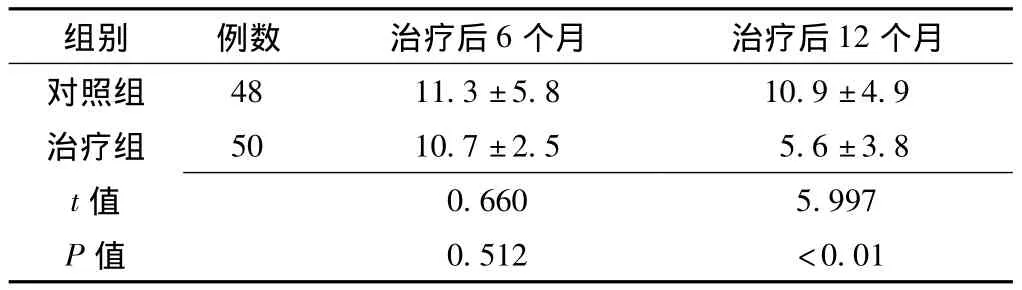
表4 两组患者ESS评分比较 (±s,分)Table 4 Comparison of ESS score between two groups of patients
组别 例数 治疗后6个月 治疗后12个月对照组48 11.3 ±5.8 10.9 ±4.9治疗组 50 10.7 ±2.5 5.6 ±3.8 t 0.660 5.997 P值值0.512 <0.01
3 讨论
OSAHS是一组病因复杂的疾病,发病与性别、年龄、肥胖、内分泌、遗传等因素密切相关[9-11],尤其是肥胖,更是OSAHS发病的重要因素之一。2006年世界卫生组织调查发现,全球约有16亿人体质量超标,其中至少有3亿肥胖患者[12]。肥胖和OSAHS常同时存在,其中,40%的肥胖患者合并OSAHS,而70%的OSAHS患者常有肥胖[13-14]。目前,医学界认同的OSAHS治疗方法中,减肥是最简单的治疗方法,而Auto-CPAP治疗则是最有效的无创性治疗手段[15]。
本研究结果显示,两组患者体质量有差异,治疗后6、12个月治疗组患者 AHI低于对照组。提示Auto-CPAP治疗和减肥在重度OSAHS治疗中有相互促进作用,能更好地改善患者的日间嗜睡症状。本研究结果显示,治疗后3、6、12个月,对照组患者体质量低于对照组;但治疗后1个月,两组患者体质量无差异,原因可能为患者减肥时间较短,减肥的效应并不能及时地反映在体质量变化上。
本研究发现,治疗后6、12个月治疗组患者AHI低于对照组。提示Auto-CPAP治疗配合减肥,可以更有效地降低AHI。本研究组考虑AHI的下降主要归功于Auto-CPAP治疗,但在肥胖型重度OSAHS患者中,体质量的下降也是不能忽略的一个重要因素。Fujii等[16]对10例重度OSAHS患者进行了为期4个月的饮食减肥和体育运动减肥研究,并同时给予Auto-CPAP治疗,结果发现,早期Auto-CPAP治疗在患者减肥过程中作用更加明显。有研究显示,Auto-CPAP治疗配合有计划的减肥方案,患者的体质量下降更为明显[17],本研究结果与之一致。Bratel等[18]研究发现,Auto-CPAP治疗能在很大程度上改善重度OSAHS患者的夜间缺氧情况以及降低24 h尿儿茶酚胺水平,而24 h尿儿茶酚胺水平与患者日间嗜睡症状呈正相关,故能够改善患者的日间嗜睡症状,从而使患者日间有更多的精力进行体育锻炼,使减肥达到更好的效果;另外,体质量的下降从另一方面改善患者AHI,进一步改善夜间缺氧及日间嗜睡症状,形成良性循环。
本研究的样本量不足,且研究过程中存在人为主观因素影响,入选患者均在减肥治疗前进行相同的减肥教育及饮食建议,但本研究组并不能完全保证患者每天做到相同强度的体育运动以及每天摄入相同热量的食物。虽然这种影响因素在两组患者中的起始概率是相同的,但随着治疗组患者日间嗜睡情况的改善,其依从性可能会明显增加,从而导致差异的出现。故本研究结论的科学性还有待考证,需要更大样本量、更加精确量化的评比标准来证实。
综上所述,对于肥胖型重度 OSAHS患者,Auto-CPAP治疗能够显著改善其日间嗜睡症状,使其日间有充沛的精力进行运动减肥,以达到更好的预期效果;另外,体质量的减轻同时有利于降低患者的AHI,从而进一步改善其日间嗜睡症状,形成良性循环。
[1] FanJF,FanWW,GuYH,et al.Therelationshipbetween abdominal fat volume and obstructive sleep apnea hypopnea syndrome in obesity people [J].Zhonghua Zheng Xing Wai Ke Za Zhi,2013,29(1):37-39.
[2] Jacobsen JH,Shi L,Mokhlesi B.Factors associated with excessive daytime sleepiness in patients with severe obstructive sleep apnea[J].Sleep Breath,2013,17(2):629-635.
[3] GarbarinoS, Traversa F, Spigno F, et al.Sleepiness, sleep disorders and risk of occupational accidents[J].G Ital Med Lav Ergon,2011,33(3 Suppl):207-211.
[4] Akkoyunlu ME,Altln R,Kart L,et al.Investigation of obstructive sleep apnoea syndrome prevalence among long-distance drivers from Zonguldak,Turkey [J]. Multidiscip Respir Med, 2013, 8(1):10.
[5] Basoglu OK,Midilli M,Midilli R,et al.Adherence to continuous positive airway pressure therapy in obstructive sleep apnea syndrome:effect of visual education [J].Sleep Breath,2012,16(4):1193-1200.
[6] Inoue Y,Takasaki Y,Yamashiro Y.Efficacy and safety of adjunctive modafinil treatment on residual excessive daytime sleepiness among nasal continuous positive airway pressure-treated japanese patients with obstructive sleep apnea syndrome:a double-blind placebocontrolled study [J].J Clin Sleep Med,2013,9(8):751-757.
[7] Kajaste S,Brander PE,Telakivi T,et al.A cognitive-behavioral weight reduction program in the treatment of obstructive sleep apnea syndrome with or without initial nasal CPAP:a randomized study[J].Sleep Med,2004,5(2):125-131.
[8] Zhao MM,Zhang XL.Diagnosis and treatment of obstructive sleep apnea hypopnea syndrome [J].Zhonghua Yi Xue Za Zhi,2012,92(18):1228-1230.
[9] Ralls FM,Grigg-Damberger M.Roles of gender,age,race/ethnicity,and residential socioeconomics in obstructive sleep apnea syndromes[J].Curr Opin Pulm Med,2012,18(6):568-573.
[10] Kaparianos A,Sampsonas F,Karkoulias K,et al.Obstructive sleep apnoea syndrome and genes[J].Neth J Med,2006,64(8):280-289.
[11] Burioka N,Koyanagi S,Endo M,et al.Clock gene dysfunction in patients with obstructive sleep apnoea syndrome [J].Eur Respir J,2008,32(1):105-112.
[12] Passannante AN,Tielborg M.Anesthetic management of patients with obesity with and without sleep apnea [J].Clin Chest Med,2009,30(3):569-579,x.
[13] Goodfriend TL.Obesity,sleep apnea,aldosterone,and hypertension[J].Curr Hypertens Rep,2008,10(3):222-226.
[14] Wolk R,Shamsuzzaman AS,Somers VK.Obesity,sleep apnea,and hypertension [J].Hypertension,2003,42(6):1067-1074.
[15] McDaid C,Durée KH,Griffin SC,et al.A systematic review of continuous positive airway pressure for obstructive sleep apnoeahypopnoea syndrome[J].Sleep Med Rev,2009,13(6):427-436.
[16] Fujii H,Miyamoto M,Miyamoto T,et al.Weight loss approach during routine follow-up is effective for obstructive sleep apnea hypopnea syndrome subjects receiving nasal continuous positive airway pressure treatment[J].Ind Health,2010,48(4):511-516.
[17] Anandam A,Akinnusi M,Kufel T,et al.Effects of dietary weight loss on obstructive sleep apnea:a meta-analysis[J].Sleep Breath,2013,17(1):227-234.
[18] Bratel T,Wennlund A,Carlström K.Pituitary reactivity,androgens and catecholamines in obstructive sleep apnoea.Effects of continuous positive airway pressure treatment(CPAP) [J].Respir Med,1999,93(1):1-7.

