肝脏灌注异常的CT表现及意义
1.江苏省东台市人民医院影像科(江苏 东台 224200) 2.复旦大学附属中山医院介入科(上海 200032)
常燕翔1张 雯2颜志平2武汉忠1
肝脏灌注异常的CT表现及意义
1.江苏省东台市人民医院影像科(江苏 东台 224200) 2.复旦大学附属中山医院介入科(上海 200032)
常燕翔1张 雯2颜志平2武汉忠1
目的 分析肝脏灌注异常的CT表现,认识其发病机制及意义,提高肝脏疾病诊断水平。方法 回顾性分析2012.6-2014.6肝脏动态增强CT表现为灌注异常的病例。分析其不同表现与相关疾病关系。结果 38例肝脏灌注异常,6例为单发,2例为多发;与肿瘤相关29例,与炎症相关4例,门静脉血栓3例,肝硬化1例,原因不明1例;CT表现为动脉期、门脉期的异常强化,呈高密度或低密度,平衡期多呈等密度。异常灌注的形态肝叶、肝段型3例,楔形或扇形18例,片状16例,条带状1例。HPD没有占位效应,内可见正常血管穿行。结论 正确认识肝脏灌注异常对肝脏疾病的诊断和鉴别诊断具有重要意义。
肝脏; 灌注异常; 体层摄影术; X线计算机
肝脏灌注异常(hepatic perfusion disorders,HPD)是各种原因导致肝脏局部血流动力学的改变,CT表现为动态增强动脉期或(及)门脉期与正常肝实质强化程度不一致的区域。随着多排螺旋CT的广泛应用,肝脏灌注异常的检出逐渐增多。
1 资料和方法
1.1 一般资料搜集2012年6月至2014年6月在我院行腹部增强检查发现的肝脏灌注异常38例,男性22例,女性16例,年龄22~83岁,平均51岁。伴随肝脏灌注异常的肝脏病变:原发性肝癌17例,血管瘤8例,局灶性结节增生2例;转移性肝癌2例,门静脉血栓3例;肝脓肿3例;胆囊炎1例,肝硬化1例,原因不明1例。除1例不明原因,其余病例均经病理或临床证实。
1.2 检查方法所有病例均用Siemens SOMATOM Definition AS 64排螺旋CT机扫描;扫描参数:层厚5mm层距5mm;电压120Kv,电流250mA,对比剂采用碘海醇90ml,注射速率3.0ml/s,注射后25~30s、70~75s、3min对肝脏进行动脉期、门静脉期及平衡期扫描;原始数据传至工作站后处理,进行冠状位、矢状位重建。以上病例均由1位主治医师和1位副主任医师共同诊断。
2 结 果
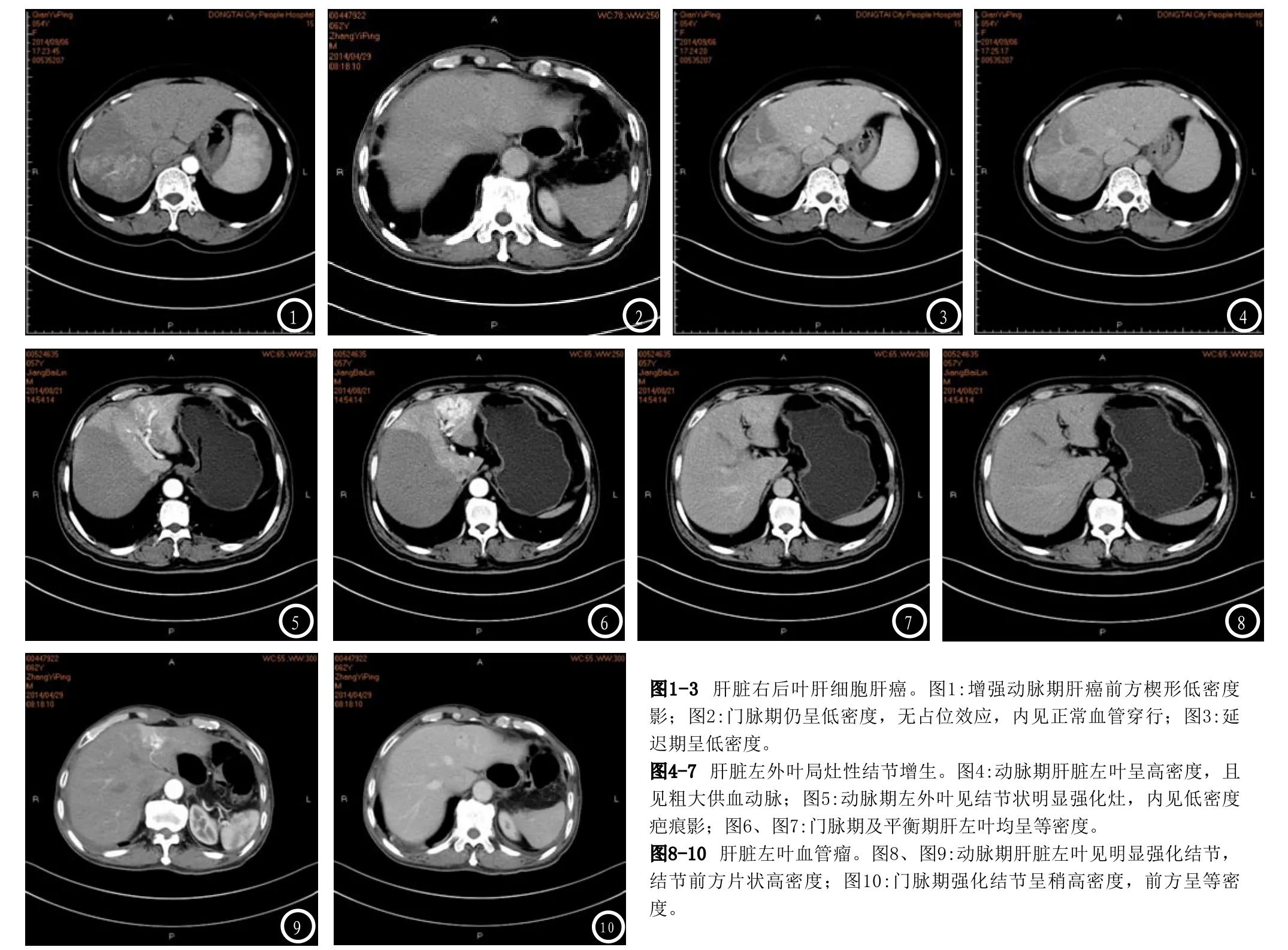
38例肝脏灌注异常36例为单发,2例为多发;34例分布在肝实质病变周围,3例呈肝叶、肝段分布,1例位于肝脏边缘;灌注异常的形态表现为肝叶、肝段型3例,楔形或扇形18例,片状16例,条带状1例;强化方式表现为动脉期高密度、门脉期等密度33例,动脉期高密度、门脉期低密度3例,动脉期等或低密度、门脉期低密度2例;平衡期大多数(36例)呈等密度,少数(2例)呈低密度。出现肝动脉—门静脉瘘6例,均为原发性肝癌所致,表现为肝内门静脉分支提前显影。门静脉内充盈缺损7例,其中癌栓5例,血栓3例。肝动脉异常增粗1例,见图1-10。
3 讨 论
肝脏灌注异常(HPD)是指由各种原因引起的肝段、亚段及肝叶之间的血流灌注差异,在CT、MR动态增强及肝动脉造影时表现为正常肝实质的异常强化或染色。HPD最早在增强CT检查中发现,曾被称为一过性肝脏密度差异(transient hepatic attenuation difference,THAD);后来有学者对双期螺旋CT增强扫描时出现的肝脏灌注异常现象进行了综述,采用HPD命名这一现象。THAD只描述了这一现象的CT表现,不能概括其他影像学检查;而HPD反映了这一现象的本质,并且能概括各种影像学检查。因此,用HPD更准确。
3.1 肝脏的血供的特点肝脏同时接受肝动脉和门静脉的双重供血,肝动脉供血约占25%,门静脉供血约占75%;这2套系统并非彼此独立,相互之间有多种交通,主要有经肝窦、经脉管、经周围血管丛通路。当门静脉血供减少时,这些潜在的通路开放,导致肝动脉血供增加,肝脏的局部血供重新分配。
3.2 根据HPD形成的机制和病因分为以下几类
3.2.1 动脉—门静脉分流(APS):APS是引起肝脏灌注异常的主要原因。APS的典型征象是CT增强动脉期门静脉主干尚未显影时肝内门静脉分支显影。引起APS的常见原因有肿瘤、介入性操作、外伤及肝硬化。(1)肿瘤:良性肿瘤、恶性肿瘤都可以引起APS;恶性肿瘤最常见的是肝细胞肝癌,其次是转移瘤,胆管细胞癌相对少见。良性肿瘤主要是血管瘤、局灶性结节增生(FNH)等富血供肿瘤。肝脏肿瘤通过脉管途径和肿瘤途径2种方式形成APS。(2)介入性操作,包括肝脏活检术、胆道引流、肿瘤的物理消融术及TIPS等,这些介入性操作可引起肝动脉与门静脉的之间的直接交通。(3)外伤,造成肝内血管断裂,动静脉交通后形成APS。(4)肝硬化,导致门脉高压,引起门静脉灌注减少甚至逆流,肝动脉血流代偿性增加。
3.2.2 门静脉、肝静脉受压或阻塞:门静脉受压阻塞时,相应血流灌注减少,肝动脉血流灌注代偿性增加,引起HPD。引起门静脉、肝静脉阻塞的常见原因有肿瘤的侵犯、压迫,还有癌栓或血栓形成。
3.2.3 富血供肿瘤的盗血现象:富血供肿瘤常引起肿瘤所在肝叶、肝段的供血动脉增粗、血供增加,产生虹吸效应,对周围肝实质产生“盗血”作用,使得受累区域肝动脉血流灌注增加,邻近肝叶或肝段动脉血流灌注相对减少,引起HPD。
3.2.4 炎性病变引起:炎症引起局部组织充血、水肿,累及周围肝实质,局部肝动脉充血引起HPD。
3.2.5 血管变异:主要指一些迷走引流静脉,如副胆囊静脉、迷走胃右静脉,这些变异静脉血流较门静脉提前进入肝脏,出现相应区域的一过性强化。这类HPD常出现在胆囊窝周围、肝门前方及肝脏包膜下区域。
本组资料中肝细胞肝癌17例,占44.7%,其次是血管瘤8例,占21%;炎性病变4例,占10.5%;这3类最常见,符合文献报道。原因不明1例,可能是迷走血管引起,因未做进一步检查没有得到证实。
3.3 HPD的CT表现平扫表现为等密度;增强扫描动脉期多表现为一过性楔形、扇形或片状强化,少数表现为相对低密度区;动脉期呈低密度是由于肝动脉受到侵犯或受压,导致动脉血流灌注减少。HPD门脉期及平衡期多数为等密度,少数表现为低密度;门脉期呈低密度可能与门静脉灌注严重不足或者肝动脉灌注未能完全代偿有关;作者查阅的文献没有HPD平衡期呈低密度的报道,希望引起重视和进一步的研究。HPD没有占位效应,异常强化的区域内可见正常血管穿行。根据HPD的形态分为4型:(1)肝叶、肝段型,(2)楔形,(3)不规则型,(4)弥漫型。肝叶、肝段型累及一个肝叶或肝段,本组资料中有3例呈此型,局灶性结节增生、门静脉血栓及肝癌伴门静脉癌栓引起HPD各1例。楔形累及范围较肝叶肝段型小,呈三角形或扇形,与正常肝实质境界清晰,本组有18例,肝脏肿瘤、炎性病变、肝硬化及门静脉血栓引起HPD都可以呈此型。不规则型呈斑片状、条带状,本组有17例,斑片状可发生在肿瘤、炎性病变周围;而条带状在肝脏包膜下、胆囊窝旁,本组有1例,发生在肝脏边缘包膜下,肝脏未见实质性病变及弥漫性改变,肝脏血管未见异常,周围脏器未见明显异常,考虑和迷走血管有关。弥漫型累及全肝,呈多发小片状、结节状;文献报道慢性活动性肝炎、肝硬化可出现弥漫型HPD,本组资料中无此型。
3.4 HPD的鉴别诊断HPD在动脉期多数呈高密度,这需要和一些富血供的肝脏实质性病变鉴别;尤其是局灶性结节增生(FNH),平扫呈等密度或稍低密度,动脉期异常强化,门脉期呈等密度或稍高密度,表现非常相似;但FNH有占位效应,并且中央常有低密度影(疤痕),以资鉴别。血管瘤平扫呈稍低密度,门脉期逐渐充填、延迟强化;肝细胞肝癌,平扫呈低密度,门脉期强化减弱;这些特点和HPD不同,因此不难鉴别。另外发生在肝脏病变周围的HPD区域有时会误以为病变本身,高估病变范围;这时要注意观察门脉期及延迟期的病变范围,才能确定病变大小。
综上所述,HPD既不是伪影,也不是病灶,反映了肝脏局部血流的改变,是多种肝脏病变的伴随征象。正确认识HPD的发病机制、常见病因及CT表现,对肝脏疾病的诊断和鉴别诊断有重要意义。
[1]田锦林,张金山.肝脏灌注异常产生的机制及相关疾病,中华放射学杂志,2007,41(1);98-100.
[2]韦红星.肝脏灌注异常的多层螺旋C T征象分析,实用放射学杂志,2010,26(3);368-371
[3]裴贻刚,胡道予.肝脏一过性灌注异常的MSCT表现及其原因探讨,放射学实践,2010,25(7);776-779
[4]乔晓春,刘金有.64层螺旋CT对门静脉海绵样变的诊断价值,中国CT和MRI杂志,2014,12(1);62-64
[5]张嵘,梁碧玲,李勇,等.64层螺旋CT对评价门静脉病变的价值,中国CT和MRI杂志,2010,8(2);46-49
(本文编辑:谢婷婷)
CT Findings and Significance of Hepatic Perfusion Disorders
CHANG Yan-xiang, ZHANG Wen, YAN Zhi-ping,et al., Dongtai People's Hospital of Video Branch, Dongtai 224200,Jiangsu Province, China
Objective To analyze the CT manifestation of abnormal hepatic perfusion, understanding its pathogenesis to improve the diagnosis of liver disease.Methods To analyze the cases show liver perfusion abnormalities with dynamic contrast-enhanced CT between June 2012 to June 2014, retrospectively. To analyze the relationship between the CT performance and primary disease.Results 38 cases of hepatic perfusion disorders, six cases for single, two cases for multiple; 29 cases associated with tumor, four cases with inflammation, three cases with portal vein thrombosis, one case with cirrhosis, and one case with unknown cause. CT findings showed high or low density abnormal enhancement in arterial phase and portal phase. mostly, isodense in the equilibrium phase. The case numbers of perfusion abnormalities shape shows like lobe or liver segment type, wedge or fan, sheet and banded were 3,18,16 and 1, respectively . Hepatic perfusion disorders has no mass effect, but has normal blood vessels crossed.Conclusion correct understanding of liver perfusion abnormalities is important in the diagnosis and differential diagnosis of liver disease.
Liver; Perfusion Disorders; Computer Tomography; Multi-detector
R333.4
A
10.3969/j.issn.1672-5131.2015.12.021
张 雯
2015-11-04

