川崎病合并肝损害的特点及相关因素分析*
彭丽珠 李彩环 李军黎
川崎病(KD)又称为皮肤黏膜淋巴结综合症(MCLS)[1],是一种以全身血管炎症为主要病理改变的急性发热出疹性小儿疾病[2],其原因仍不明确,但是罹患此病后可导致小儿出现严重的心血管并发症,川崎病已经取代风湿热成为我国儿童后天性心脏病的主要原因之一,因此引起人们的广泛关注[3]。随着人们研究的深入,川崎病并发其他器官如脑、肾、肝、肺的损害愈来愈多,但对其报道较少。本院回顾性分析了2008年5月-2014年5月所收的川崎病患儿的临床资料,对合并肝损害的特点进行总结,并分析并发肝损害的相关因素,以期对临床工作提供一定的指导。
1 资料与方法
1.1 一般资料 选取本院2008年5月-2014年5月收治的78例川崎病患儿的临床资料,其中男42例,女36例。年龄2个月~13岁,平均(3.2±1.7)岁。所有患儿均符合国际川崎病会议修订的诊断标准[4]。肝损害是指天冬氨酸氨基转移酶(AST)、ALT、γ谷氨酰转肽酶(GGT)或胆红素其中一项或者多项出现异常者,本组研究以肝损害特异性的ALT作为主要肝损害指标,具体为ALT≥80 U/L,且排除其他影响肝脏功能疾病。入院后所有患儿均行常规检查,以是否有肝损害分为肝损害组26例,对照组52例,两组患儿性别、年龄等一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 肝功能改变 川崎病患儿中肝损害者26例,占33.3%,21例患儿血清ALT升高在200 IU/L以内,约占80.8%,其中肝肿大者3例,黄疸1例,脾大1例,分别占肝损害患者的11.5%、3.8%、3.8%。肝肿大(<3岁患儿超过右肋下2 cm者)多为轻度肿大,均未超过右肋6 cm。川崎病合并肝损害患儿多无特异性临床症状,仅表现为不同程度的消化道症状如腹泻、呕吐、腹痛等。
1.3 研究方法 回顾性分析两组患儿入院检查的以下指标:血常规、ESR、CRP、肝功能、腹部B超等。
1.4 统计学处理 应用SPSS 13.0软件进行统计学处理,计量资料以(x-±s)表示,组内和组间比较采用t检验。同时选择多元逐步回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿观察指标比较 肝损害组与对照组ALT、AST、GGT水平比较差异具有统计学意义(P<0.05),见表1。
2.2 发生肝损害的危险因素Logistic回归分析 以发生肝损害为因变量,以AST、ALT、GGT、总胆红素、清蛋白、C反应蛋白、WBC、PLT、ESR水平为自变量。多因素Logistic回归分析显示白细胞计数、血小板水平进入回归模型,见表2。
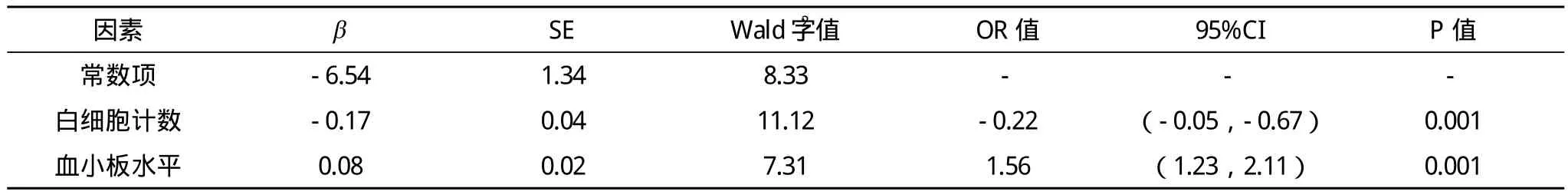
表2 发生肝损害影响因素的Logistic回归分析
3 讨论
川崎病于1967年由日本川崎富作医生首次进行报道[5],其主要的病理改变是全身性的血管性炎症,因此可以引起心、肝、脑、肾、肺等全身多脏器的损伤,其中对心脏的损伤最为突出,其已成为我国小儿后天性心脏病的重要致病原因之一[6]。小儿与成人相比其肝脏相对较大,储血功能强,血流量更多,因此更容易受到感染、毒物、缺血的影响,从而造成肝脏功能的损伤[7]。
川崎病合并肝损害其实在临床上并不少见,患儿往往都是肝功能轻度异常,非常容易漏诊,这为治疗带来不利影响,甚至延误了治疗时机,加重患儿的病情[8]。因此正确分析合并肝损害患儿的特点,有着非常重要的意义。本组研究中发现,血小板、白细胞计数的升高与肝损害有着密切的关系。血小板增高后使体内血小板膜糖蛋白CD62、CD63含量增加[9],从而增加了血小板的聚集黏附性,聚集后的血小板活化后可产生如前列环素等一系列炎性介质,使肝脏局部毛细血管通透性增加,血浆外渗损伤到局部肝脏组织。由于血小板的激活,肝窦内皮细胞及枯否细胞释放出多种白细胞趋化因子,使白细胞发生趋化聚集[10],白细胞增多嵌塞了毛细血管,同时释放出大量氧自由基、蛋白酶等,引起内皮细胞的凋亡,损伤肝脏。
研究中亦发现肝损伤发生与CRP无明显关系,考虑肝损害更可能是因为肝脏血管炎症的原由[11-12],与免疫应答无相关关系。
综上所述,对于川崎病合并肝损害的患儿来说,血小板、白细胞计数增高与之有密切关系,同时肝损伤一般为轻度,容易造成漏诊,医务工作者更应对此多加关注,早期进行干预保护肝脏功能,帮助病情恢复。
[1] 王志,张若松.川崎病并发肝功能损害患儿的临床特点及其与丙种球蛋白无反应的关系[J].中国全科医学,2013,16(15):1719-1721.
[2] 张雪琳.川崎病患者的肝功能分析[J].华夏医学,2011,24(1):57-58.
[3] 林小梅,吴本清,徐位仁,等.川崎病患儿的肝功能损害[J].广东医学,2011,22(3):228-229.
[4] 刘俊峰,黄军华.川崎病患者冠脉病变的研究现状[J].疑难病杂志,2010,9(4):316.
[5] 吴海英.丙种球蛋白治疗不耐受川崎病患儿人免疫球蛋白G亚型及肿瘤坏死因子α的改变[J].中国全科医学,2010,13(5):1691.
[6] 张海军,董晓蕾.川崎病合并肝损害的特点及相关因素分析[J].临床肝胆病杂志,2014,30(7):663-665.
[7] 史宏,李晓静,张庆,等.肝素对川崎病炎性细胞因子及组织因子途径抑制物影响的研究[J].血栓与止血学,2012,18(3):120-123.
[8] Takafirall T,Tadashi K,Suglru P,et al.1nteraction between kupffer cells and platelets in the early period of hepaticschemia-repefusion injxny-an invivo study[J].J Surg Res,2012,178(1):443-451.
[9] 张庆,李晓静,史宏,等.血小板增高后体内血小板膜糖蛋白CD62、CD63含量的改变[J].血栓与止血学,2011,17(3):115-117.
[10] 吴爱勤.26例川崎病合并肝损害与阿司匹林应用关系的临床分析[J].福建医药杂志,2009,31(4):28-30.
[11] Newburger J W,Takahashi M,Gerber M A,et al.Diagnosis,treatment,and long-term management of Kawasaki disease;a statement for health professionals from the Committee on Rheumatic Fever,Endocarditis,and Kawasaki Disease,Council on Cardiovascular Disease in the Young,American Heart Association [J].Peadiatrics,2011,114(6):1708-1733.
[12] Durongpisitkul K,Soongswang J,Laohaprasitiporn D,et al.Immunoglobulin failure and retreatment in Kawasaki disease[J].Pediatric Cardiology,2009,24(2):145-148.

