急性坏死型胰腺炎超声与CT诊断对照探讨
贾月霞 温琳峰
(新乡医学院第三附属医院 河南新乡 453003)
急性坏死型胰腺炎超声与CT诊断对照探讨
贾月霞 温琳峰
(新乡医学院第三附属医院 河南新乡 453003)
目的:探讨急性坏死型胰腺炎(ANP)超声与CT诊断价值。方法:回顾分析我院2012年4月-2013年8月间收治的58例ANP患者的超声、CT诊断资料,分别与病理诊断结果进行比较,分析超声、CT诊断与病理结果的符合情况及诊断价值。结果:超声诊断ANP特异性、敏感性、阳性、阴性预测值与预测精准度分别为60.3%、66.7%、91.5%、24.7%、66.7%;CT诊断ANP的特异性、敏感性、阳性、阴性预测值与预测精准度分别为82.9%、96.3%、95.4%、81.2%、93.5%。结论:超声与CT均能有效诊断ANP,但CT检查在阴性预测值、预测精确性、敏感性方面优于超声,因此临床诊断时应当密切结合CT检查与临床体征。
急性坏死型胰腺炎;超声;CT诊断
急性坏死型胰腺炎(ANP)起病急骤、进展迅速、病因复杂、并发症多,死亡率能够达到20~50%,临床治疗相对棘手。目前,超声与CT是诊断ANP的主要方式,临床应用广泛[1]。为提高ANP的影像诊断水平,积累丰富经验,我院回顾分析了2012年4月--2013年8月间收治的58例急性坏死型胰腺炎患者的超声、CT诊断资料,并分别与病理结果进行比较,现报道如下。
1.资料和方法
1.1 一般资料
选取我院2012年4月--2013年8月间收治的急性坏死型胰腺炎患者58例作为本次研究对象。男性33例,年龄21~73岁,平均年龄(41.62±3.48)岁;女性25例,年龄23~62岁,平均年龄(42.75±3.91)岁。34例胆源性胰腺炎,15例酒精性胰腺炎,6例创伤性胰腺炎,3例原因不明。临床表现:上腹疼痛,部分患者的浆膜腔存在积液,血白细胞明显升高,外血淀粉酶>500U。患者年龄、性别、临床表现等一般资料差异较小,无统计学意义(P>0.05)。
1.2 方法
患者分别给予超声检查与CT检查,超声检查应用3.5MHz探头频率的西门子prima与RT-2800超声诊断仪进行检测,CT诊断应用GE lightspeed16层螺旋CT进行检测。取半卧位或者平卧位,扫查胰腺,测量胰头、胰尾与胰体厚度,查看胰腺周围、腹腔、胸腔是否存在积液,注意胰腺实质回声变化,检查肝胆是否出现异常。分别与手术病理结果进行对比,分析超声与CT诊断急性坏死型胰腺炎的敏感性、特异性、阳性预测值、阴性预测值、预测准确性[2]。

表1 超声、CT诊断与病理结果符合情况(n/%)
1.3 统计学分析
对本文所得实验数据均采用SPSS 12.0统计学软件进行检验,所得计量资料采用t检验,所得计数资料采用χ2检验,以P<0.05为有统计学意义。
2.结果
2.1 病理诊断
根据手术病理诊断结果,急性重症胰腺炎患者58例中急性坏死型胰腺炎40例,化脓性胆囊炎14例,急性水肿型胰腺炎4例,患者胰腺未出现异常。
2.2 超声、CT诊断与病理结果符合情况,见表1。
2.3 超声与CT诊断价值,见表2。
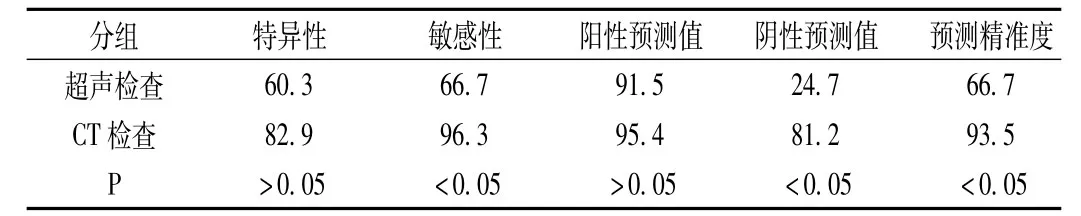
表2 超声与CT诊断急性坏死型胰腺炎的临床价值(n/%)
3.讨论
3.1 超声检查
本研究结果显示,超声检查与病理诊断结果相符的ANP患者31例,临床特征表现为:①胰腺肿大,多数患者出现呈桑蚕征的弥漫性肿大,4例患者出现局限性肿大;②胰腺实质分布不均,回声增强,其中2例患者出现回声减弱,1例强弱相间;③图像显示,7例患者的胰腺周围出现低回声带;④部分患者的浆膜腔中存在积液,其中10例腹腔积液,4例胸腔积液,3例两种积液并存,2例心包积液并发胸腔积液与腹腔积液。超声显示的图像特征同手术所见的胰腺组织出血坏死、胰腺肿胀、周围脂肪形成皂化斑或坏死、胰包膜水肿、腹腔内存在炎性渗液或者血性渗液的结果相近[3]。本研究中,超声诊断ANP特异性、敏感性、阳性、阴性预测值与预测精准度分别为60.3%、66.7%、91.5%、24.7%、66.7%,与蔡庄伟[4]的文献报道基本一致。但本研究中的阴性预测值相对较低,笔者认为这可能与研究病例数少,假阴性高有关。本次研究中有4例因肠腔气体干扰与肥胖原因,致使胰腺显示模糊。作为后腹腔重要脏器,胰腺容易受到肠腔中的气体干扰,临床中往往通过饮水增强胰腺显示,然而急性坏死型胰腺炎往往能够造成肠麻痹,导致患者恶心呕吐,不能正常饮水,对超声检查造成影响。一般来说,ANP的主要超声特征为胰腺增大,但胰腺增大通常取决于病情严重程度与持续时间,病情较轻或者早期患者通常胰腺增大不明显。
3.2 CT检查
本研究中,CT检查与病理结果相符的有39例,临床征象包括:①患者胰腺体积增大明显;②胰腺中存在低密度的斑片状区,3例患者全胰存在低密度区,15例位于胰体、胰尾,6例位于胰头;③24例患者浆膜腔存在积液,分别位于肾脏间隙、胸腔、盆腔、小网膜囊与膈下间隙,此类征象和手术所见相符。本研究中,CT诊断急性坏死型胰腺炎的特异性、敏感性、阳性、阴性预测值与预测精准度分别为82.9%、96.3%、95.4%、81.2%、93.5%,与刘婷[4]在报道中提出的观点一致。
3.3 超声与CT检查对照
本次研究结果表明,急性坏死型胰腺炎应用超声检查与CT诊断的阳性预测值与特异性差异较小,但是在阴性预测值、敏感性与预测精准性方面,CT诊断结果显著由于超声检查,笔者认为这是由于CT诊断不会受到腹腔积气与肥胖的影响,可以全面、清晰的显示胰腺,尤其是给予造影剂强化后,能够更加清晰的显示胰腺实质坏死区的整体形态与边缘部分,并且可以准确显示周围组织遭受侵犯的程度与范围。目前,临床中普遍认为CT扫描是诊断急性坏死型胰腺炎的首选方法,但是不可忽视的是,CT检查同样可以出现误诊,本研究中有2例患者属于化脓性中囊炎,但是患者胰腺并未发生异常,超声检查与CT诊断均将其误诊为急性坏死型胰腺炎[5]。这可能是因为患者的胰腺本身体积偏大,而且化脓性胆囊炎能够造成腹腔渗液影响图像质量,从而发生误诊,由此可见,急性坏死型胰腺炎的影像诊断应当密切结合患者的临床特征。
综上所述,超声与CT均能够有效诊断急性坏死型胰腺炎,在阳性预测值与特异性方面,超声与CT相似,但在阴性预测值、预测精确性、敏感性方面,CT优于超声,因此临床诊断时应密切结合CT检查与临床体征。
[1]张宁,袁顺娴,周莉娟;急性胰腺炎的超声诊断[J].川北医学院学报,2002年04期2012,28(04):213-215.
[2]王芹秀.超声在胰腺炎及胰腺肿瘤诊断中应用价值的回顾性研究[D];山西医科大学;2005年
[3]Balthazar EJ.Acute Pancreatitis:Assessment of severity with clinical and CT Evaluation[J].Radiology,2010,25(04):157-159.
[4]蔡庄伟.超声在急性出血坏死型胰腺炎早期诊断中的价值[J].中国超声医学杂志,2012,31(10):216-218.
[5]刘婷.彩超诊断急性胰腺炎的临床观察[J].中国医学创新,2011,18(5):149-150.
ObjectiveTo study the acute necrotizing pancreatitis(ANP)value of ultrasound and CT diagnosis.Methods:retrospective analysis of our hospital from 2012 April to 2013 August--58 cases of ANP patients by ultrasound,CTdiagnostic data,respectively,are compared with the Results of pathological diagnosis,analysis of ultrasonic,CT diagnosis and pathologic Results accord with value and diagnosis.Results:ultrasound diagnosis of ANP specificity,sensitivity,positive and negative predictive values,and the prediction accuracy is 60.3%,66.7%,91.5%,24.7%,66.7%respectively;the prediction of CT in the diagnosis of ANP the sensitivity,specificity,positive,negative values and the predictionaccuracy were 82.9%,96.3%,95.4%,81.2%,93.5%.Conclusion:ultrasound and CT are effective in diagnosis of ANP,but the CT check the predictive value,accuracy in predicting,sensitivity is superior to ultrasound in the negative,so the clinical diagnosis should be combined closely with clinical signs of CT examination.
acute necrotizing pancreatitis;ultrasound;CT diagnosis
R657.5+1
B
1009-6019(2015)03-0017-02

