以中-重型颅脑损伤为主的多发伤患者综合救治分析
刘红军,任大力,李 海,张 茜,李建伟
以中-重型颅脑损伤为主的多发伤患者综合救治分析
刘红军1,任大力1,李 海1,张 茜1,李建伟2
目的 探讨以中-重型颅脑损伤为主的多发伤患者的救治策略。方法 回顾分析44例以中-重型颅脑损伤为主的多发伤患者病历资料及其救治方法,并总结救治经验。结果 颅脑损伤中急性硬膜下血肿最多,有21例(47.73%),急性硬膜外血肿9例(20.45%),脑挫裂伤7例(15.91%);合并伤数量最多的为骨科损伤,共25例(56.82%),其中为四肢骨折最多,共18例(40.91%);术后三个月根据格拉斯哥预后评分(glasgow outcome scale,GOS),恢复良好23例(52.3%),轻度残疾6例(13.6%),重度残疾3例(6.8%),植物生存7例(15.9%),死亡5例(11.4%)。结论 优先处理中-重型颅脑损伤,及早手术控制颅内高压,其他部位损伤采取损伤控制手术,积极防治低氧、低血压和创伤致死三联征是治疗合并中-重型颅脑损伤为主的多发伤患者的救治策略。
颅脑损伤;多发伤
多发伤是指机体在机械致伤因素作用下,2个或2个以上解剖部位遭受损伤,其中1处损伤即使单独存在也可危及生命。多发伤患者占创伤人数的1.0%~1.8%[1],其病情变化快,诊断和治疗复杂,病死率和致残率高,严重威胁患者的生命。以颅脑损伤为主的多发伤,病死率更高,治疗更加棘手。目前,多发伤死亡患者中63.5%是由颅脑损伤引起,所以对颅脑损伤的积极救治是降低多发伤病死率的关键[2]。笔者回顾性分析我院外二科收治的44例以中-重型颅脑损伤为主的多发伤患者,救治效果满意,现报道如下。
1 资料与方法
1.1 一般资料 选取2012-01至2014-12收治的44例以颅脑为主要损伤部位的多发伤患者,其中男32例,女12例,年龄16~75岁,平均(34.6±14.1)岁。致伤原因:道路交通伤23例,坠落伤11例,击打伤10例;闭合性颅脑损伤24例,开放性颅脑损伤20例。以格拉斯哥昏迷评分(glasgow coma scale, GCS)≤12分认定为中-重型颅脑损伤,其中3~5分11例,6~8分15例,9~12分18例。入院时合并休克9例,低氧血症16例。
1.2 纳入与排除标准 纳入标准:(1)患者入院时存在2个或2个以上部位损伤;(2)GCS≤12分,或就诊时GCS>12分,但入院后病情加重,GCS评分下降者;(3)颅脑损伤的简明损伤定级评分≥3分,且损伤严重程度评分≥16分者。排除标准:(1)颅脑损伤以外的合并伤并致患者死亡;(2)入院前接受过手术治疗者。
1.3 治疗方法
1.3.1 一般检查及治疗 入院后急诊室对患者按照C(circulation,心脏及循环系统)、R(respiration,胸部及呼吸系统)、A(abdomen,腹部脏器)、S(spine,脊柱脊髓)、H(head,颅脑)、P(pelvis,骨盆)、L(limb,四肢)、A(arteries,动脉)、N(nerves,神经)等程序系统进行初次评估,重点是气道、呼吸和循环等威胁生命的损伤。气道、呼吸、循环相对稳定的立即进行二次评估,行全身计算机X线断层扫描(computed tomography,CT),明确身体各部位明显的、需要急诊手术的损伤。对颅脑创伤患者行颅内压监测,符合开颅手术指证者尽早行手术减压治疗。采用损伤控制手术原则处理其他部位损伤。急诊术后患者均入住重症加强护理病房(intensive care unit,ICU),在ICU进行全面的第三次评估。重症监护治疗包括:动态监测颅内压、中心静脉压、尿量、血常规、尿常规、生化、凝血等指标变化,并定时观察患者意识、瞳孔变化及肢体活动情况;注意加强监测,关注血压、颅内压及脑灌注压,维持控制血压、体温,预防致死三联征,保护重要脏器功能,对于预计昏迷时间长的患者早期开放气道,行气管切开术,综合给予抗感染,脱水降颅压,神经营养药物,维持水电解质酸碱平衡,营养支持等对症支持治疗。
1.3.2 手术治疗 44例患者均符合急诊手术指征,均行侧脑室穿刺+颅内压监测治疗。其中21例行去骨瓣减压术+硬膜下血肿清除术/内减压术(其中标准大骨瓣减压17例,双额去骨瓣减压4例),9例行硬膜外血肿清除术,6例行粉碎性骨折清创+颅内血肿清除术,8例单纯行侧脑室穿刺外引流术+颅内压监测。其他部位手术:胸腔闭式引流术13例,剖腹探查术(包括肝修补,脾切除等)2例,开胸止血以及固定肋骨3例,四肢骨折急诊外固定手术10例,伤后1周行骨折内固定手术8例,椎管探查并脊柱内固定术3例。
1.4 疗效判定 术后3个月,根据GOS评分进行疗效评定,结果分为:恢复良好,恢复正常生活,尽管有轻度缺陷;轻度残疾,残疾但可独立生活,能在保护下工作;重度残疾,清醒、残疾,日常生活需要照料;植物生存,仅有最小反应;死亡。
1.5 统计学处理 采用SPSS 17.0对数据进行统计学处理,计数资料采用构成比表示,分析采用描述性方法。
2 结 果
2.1 损伤分类
2.1.1 主要颅脑损伤情况 本组病例中术前双侧瞳孔散大2例,单侧瞳孔散大11例,颅脑损伤最多的为急性硬膜下血肿21例(47.73%)。见表1。

表1 以中-重型颅脑损伤为主的多发伤患者 主要颅脑损伤情况
注:同一位患者可有多处损伤
1.2.2 合并伤类型 本组病例中,入院时已并发休克9例,合并伤数量最多的为骨科损伤,共25例(56.82%),骨科损伤最多的为四肢骨折,共18例(40.91%)。见表2。
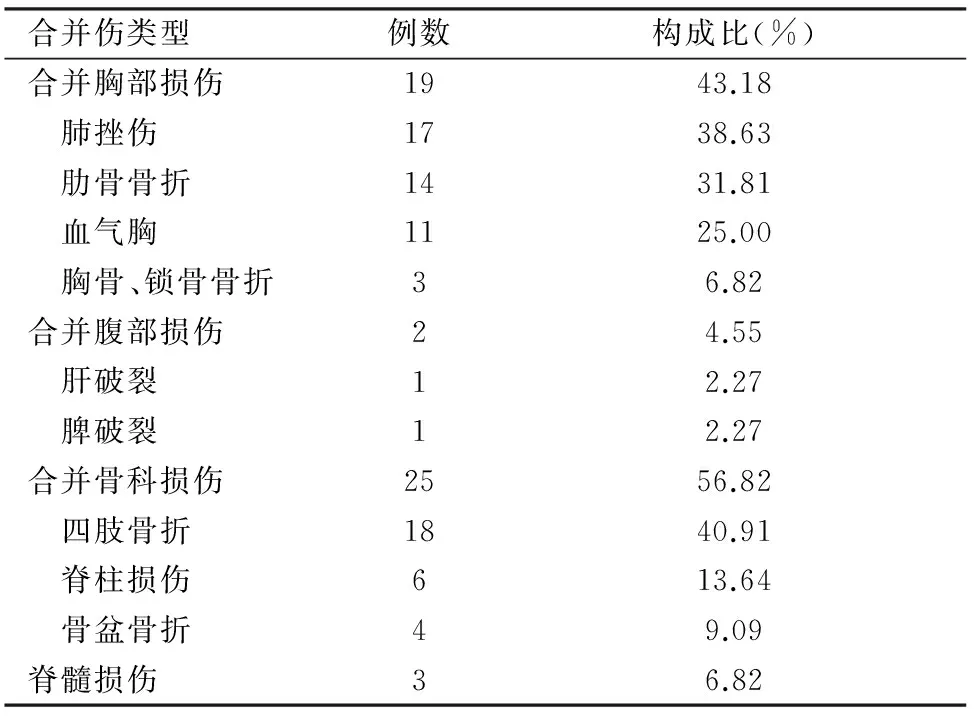
表2 以中-重型颅脑损伤为主的多发伤患者合并伤类型
注:同一位患者可有多个部位损伤
2.2 随访结果 术后3个月对所有患者进行随访,恢复良好23例(52.3%),轻度残疾6例(13.6%),重度残疾3例(6.8%),植物生存7例(15.9%),死亡5例(11.4%),其中2例合并出血性休克者死于创伤致死性三联征;1例长期昏迷者死于多器官功能衰竭;1例术前双侧瞳孔散大者死于严重中枢神经功能衰竭;1例死于严重颅内感染。有3例患者病情危重自动出院,计入植物生存。入院时不同GCS评分人群预后情况统计,见表3。

表3 以中重型颅脑损伤为主的多发伤患者 预后人数分布情况 (n;%)
3 讨 论
以脑外伤为主的多发伤患者早期伤情诊断必须快速、准确,不能为求全面诊断而耽误抢救时间,首先必须处理危及患者生命的损伤,尤其是呼吸道梗阻以及失血性休克,这是此类患者早期死亡的最常见原因。对发生脑疝患者要尽早施行开颅手术,其他部位伤情行损伤控制性手术,预防死亡三联征的发生。另外,多次评估、准确的全身体格检查以及必要的辅助检查能够减少多发伤的漏诊率。笔者救治经验总结如下。
3.1 气道管理 合并脑外伤的多发伤患者入院时多有昏迷,颅内压升高导致呕吐,极易造成窒息,所以气道管理至关重要。严重脑外伤、胸部外伤患者合并昏迷、休克时90%会出现严重低氧血症,低氧血症可引起脑缺氧、脑水肿,在原有颅脑损伤的基础上,使颅内高压进一步恶化,对此类患者入院后应尽早行气管插管开放气道,对胸部创伤导致低氧血症应急诊处理[3]。
3.2 血压管理 对于休克的多发伤患者在出血控制前采用限制性液体复苏有利于患者恢复。但脑外伤患者颅内压升高,治疗上要保证正常的脑灌注压。要使平均动脉压维持80 mmHg(1 mmHg=0.133 kPa)以上,如果有颅内压监测,则使脑灌注压维持50 mmHg以上。复苏液体的选择以平衡盐液为主,胶体液则为血浆和红细胞悬液[4]。
3.3 创伤致死三联征 严重多发伤患者尤其合并大出血患者易出现创伤致死三联征:低体温、酸中毒、凝血功能障碍。创伤致死三联征是多发伤患者生理潜能耗竭达到极限的一种状态。三者相互影响,形成恶性循环。若不进行早期干预,则患者病死率将大幅上升。适当的液体复苏,维持血压,积极复温,纠正凝血功能障碍,纠正酸中毒等措施综合应用才能减少或避免致死三联征的危害[5]。
3.4 颅脑损伤处理 对颅脑损伤的处理要有“时间就是生命”的概念,尽早手术清除颅内血肿和坏死脑组织。早期手术主要是清创、清除血肿和挫伤脑组织、去骨瓣减压、脑室外引流术等。标准大骨瓣减压已成为治疗严重颅脑创伤患者的有效手段。颅内压监测是判断颅内病情的重要客观依据,是神经外科监护室监护治疗的核心。中国神经创伤专家委员会专家共识中对颅内压监测的指征和临床价值有明确的说明[6]。颅内压监测不仅能够早期发现进展性脑损害,减少甘露醇的滥用,同时也能准确的监测脑灌注压,指导血压控制治疗。低血压和颅内高压是引起重型颅脑损伤合并多发伤患者脑灌注压降低、脑血流量减少的主要原因, 并因此导致中枢神经系统功能障碍或死亡,故监测血压、颅内压对重型颅脑损伤合并多发伤患者的治疗及预后均有重要意义。
3.5 其他部位伤情处理 以颅脑损伤为主的多发伤患者,在处理其他部位伤情时,宜采用损伤控制原则,首先止血、清创、简单固定,待病情稍稳定后再行确定性手术。其早期处理的目标以止血、清除污染、维持脏器功能为主,方式参照具体专科处理。对合并腹腔大出血的重型脑外伤患者,应在开颅手术同时行开腹探查术;对于合并严重血气胸,可在开颅手术前行胸腔闭式引流术,必要时行开胸手术;对于合并四肢、骨盆骨折者,可同时行清创及外固定手术,择期行确定性手术。
3.6 漏诊 严重多发伤患者的漏诊不可避免。根据文献[7]报道,多发伤患者漏诊率高达15%,漏诊最多的部位依次是四肢、脊柱、骨盆、胸部、头部及腹部,脊柱损伤的漏诊会造成永久性残废;而胸腹部损伤的漏诊如不能及时发现,常使患者失去抢救的机会。对于以颅脑损伤为主的多发伤患者,因入院时多伴有昏迷,医师若对患者病史及受伤机制了解不清,且病情紧急,不能对其进行详细全面的查体,故发生漏诊的几率更大。漏诊可发生于多发伤救治的各个环节:约15%发生在急诊科、手术室或ICU紧急救治、初次评估时, 25%发生在紧急救治后ICU或外科病房行二次评估时,50%是在外科病房进行第3次评估时[1,7]。由于多发伤可能从头到脚,查体和辅助检查不可能面面俱到,应有的放矢、重点突出。有研究显示,多发伤患者漏诊病例中,53.8%与医师评估有关,46.2%与患者伤情有关,与医师评估有关的因素是可以避免的[8],因此,笔者认为按照CRASH PLAN程序系统评估并在不同时段多次评估的方法能够最大限度减少多发伤患者漏诊率。
笔者所在科室自成立多发伤救治中心以来,对合并中-重型颅脑创伤的多发伤患者采取了综合救治手段,在气道、血压管理,监护室治疗,并发症防治,颅脑损伤的处理,合并伤的处理及伤情评估方面不断总结经验并取得了明显效果。患者致残率、病死率较成立中心以前有所下降,较其他文献报道也具有优势,这说明采取的综合救治手段对提高以中-重型颅脑创伤为主的多发伤患者救治成功率具有积极意义。
[1] 张连阳. 多发伤的紧急伤情评估策略[J].创伤外科杂志,2010,12(1):1-3.
[2] Pfeifer R, Tarkin I S, Rocos B,etal. Patterns of mortality and causes of death in polytrauma patients--has anything changed?[J]. Injury, 2009,40(9):907-911.
[3] 唐华民,张剑锋,赵会民. 重型颅脑损伤合并重症胸部损伤早期救治[J]. 创伤外科杂志,2014,16(6):543.
[4] Spahn D R, Bouillon B, Cerny V,etal. Management of bleeding and coagulopathy following major trauma: an updated European guideline[J]. Critical Care,2013,17(2):R76.
[5] 张利远,李 政,张 鹏. 336例多发伤救治中死亡病例特点分析[J]. 中华灾害救援医学,2014,2(12):675-681.
[6] 中国医师协会神经外科医师分会, 中国神经创伤专家委员会. 中国颅脑创伤颅内压监测专家共识[J]. 中华神经外科杂志, 2011,27(10): 1073-1074.
[7] Hirshberg A, Wall M J Jr, Allen M K,etal. Causes and patterns of missed injuries in trauma [J]. Am J Surg, 1994,168(4): 299-303.
[8] 王伟雄,刘坚义,冯 骏.严重多发伤误漏诊的原因分析[J]. 中国急救医学,2007,6(6):556-558.
(2015-01-04收稿 2015-03-14修回)
(责任编辑 潘奕婷)
Analysis on comprehensive treatment of patients with moderate-severe traumatic brain injury combined with multiple trauma
LIUHongjun1,RENDali1,LIHai1,ZHANGQian1,andLIJianwei2.
1.TheSecondSection,DepartmentofSurgery,HainanProvincialCorpsHospital,ChinesePeople’sArmedPoliceForces,Haikou570203,China; 2.BrainHospital,AffiliatedHospitalofLogisticsCollege,ChinesePeople’sArmedPoliceForces,Tianjin300162,China
LIJianwei,E-mail:lijianweitj@163.com
Objective To investigate the therapeutic strategies for patients with moderate-severe traumatic brain injury combined with multiple trauma. Methods The clinical data and therapeutic method of 44 patients with moderate-severe traumatic brain injury combined with multiple trauma were analyzed retrospectively. Treatment experience of moderate-severe traumatic brain injury with multiple trauma were summarized. Results The most common type of traumatic brain injury is acute subdural hematoma, found in 21 cases (47.73%), acute epidural hematoma in 9 cases (20.45%), cerebral contusion in 7 cases (15.91%). Orthopedics injury, as the most frequent associated injury, was found in 25 cases (56.82%). The most common type of orthopedics injury is limbs fracture, 18 cases (40.91%). According to glasgow outcome scale (GOS), 23 cases revealed (52.3%) after three months of post-operation follow up, patients got good recovery, 6 cases (13.6%) had moderate deficits, 3 cases (6.8%) severe deficits, 7 cases (15.9% ) were in vegetative status and 5 (11.4%) were dead. Conclusions Treating traumatic brain injury preferentially, performing surgeries to control acute intracranial hypertension, taking damage control operation in multiple trauma, preventing and treating hypoxia, hypotension, and trauma triad of death as soon as possible are the therapeutic strategies for patients with moderate-severe traumatic brain injury combined with multiple trauma.
traumatic brain injury;multiple trauma
10.13919/j.issn.2095-6274.2015.03.005
刘红军,本科学历,副主任医师, E-mail:18608961299@163.com
1.570203 海口,武警海南总队医院外二科;2.300162 天津,武警后勤学院附属医院脑科医院
李建伟,E-mail:lijianweitj@163.com
R651.1

