伐昔洛韦联合复方甘草酸苷治疗带状疱疹临床效果观察
杨光
[摘要] 目的 观察伐昔洛韦联合复方甘草酸苷治疗带状疱疹的临床效果。 方法 选择2012 年1月~2013 年 6 月于门诊就诊的66例患者随机分为治疗组和对照组:治疗组口服盐酸伐昔洛韦片及复方甘草酸苷片;对照组仅口服盐酸伐昔洛韦片,疗程均为10 d。用药后第3、6、9、11 天观察疼痛、水疱和红斑变化情况,10 d后对比两组总有效率;皮疹消退后1 个月随访后遗神经痛的发生情况。 结果 治疗组的止疱时间、结痂时间、止痛时间短,治疗总有效率高(治疗组为96.8%,对照组为80.0%),后遗神经痛的发生率低(治疗组为6.5%,对照组为28.6%),两组比较有统计学意义;而两组不良反应的发生率比较,无统计学意义。 结论 伐昔洛韦联合复方甘草酸苷治疗带状疱疹治疗效果好,不良反应少,后遗神经痛的发病率低,值得临床推广。
[关键词] 伐昔洛韦;复方甘草酸苷;带状疱疹;带状疱疹后遗神经痛
[中图分类号] R752.12 [文献标识码] B [文章编号] 1673-9701(2015)17-0111-03
带状疱疹是由水痘-带状疱疹病毒引起的病毒感染性皮肤病,常见临床表现为成群小水疱沿神经走向单侧分布,多伴有明显的神经痛。年长者患病时疼痛多数比较严重,且皮疹消退后常会遗留神经痛。因此治疗带状疱疹的主要目的是缓解疼痛、缩短病程、预防后遗神经痛。临床上常在带状疱疹起病的5~7 d内使用糖皮质激素,以促进带状疱疹急性期皮损的愈合,减轻急性期皮损的疼痛,有研究显示带状疱疹早期应用糖皮质激素治疗可明显降低后遗神经痛的发生率[1]。但糖皮质激素禁忌证和免疫抑制作用限制了其临床应用范围。据陈健忠[2]报道:在带状疱疹的早期应用复方甘草酸苷,既可以减轻患者的疼痛程度,又可以使带状疱疹后遗神经痛的发生率降低,这无疑为带状疱疹引起疼痛的治疗提供了一种新选择。本文对应用复方甘草酸苷的治疗方案进行了比较和评价,现报道如下。
1 资料与方法
1.1 一般资料
所选病例为2012 年1月~2013年6 月于门诊就医的患者,符合带状疱疹的诊断标准,病程1周以内,排除皮疹类型特殊者,如大疱型、血疱型、坏疽型;所有病例均未曾使用抗病毒、免疫调节剂及糖皮质类固醇激素;无高血压、无低血钾、无严重肝肾功能障碍;排除恶性肿瘤或免疫功能异常者及妊娠和哺乳期妇女,排除重症感染伴高热者,排除不遵医嘱用药或未能完成疗程和观察者。66例带状疱疹患者发生在头面部18 例,胸背部23 例,腰腹部16 例,四肢9例;年龄21~73岁。随机分为治疗组和对照组,治疗组31例,其中男16例,女15例,平均年龄52.36岁,发疹时间平均2.57 d;对照组35例,其中男19例,女16,平均年龄51.85岁,发疹时间平均2.66 d。治疗组和对照组患者在病情严重程度、性别及年龄方面无统计学意义(P>0.05)。
1.2 治疗方法
治疗组口服伐昔洛韦片(商品名兰其兰,宜昌长江药业有限公司生产,规格0.3 g×6 s/盒,批准文号:国药准字H20083437)每次0.3 g,每天2次,同时口服复方甘草酸苷片(商品名美能,日本米诺发源制药株式会社生产,规格25 mg×10 s×10板/盒,批准文号:国药准字J20130077)每次2片,每天3 次;对照组仅口服盐酸伐昔洛韦片每次0.3 g,每天2 次,疗程均为10 d。治疗前后分别检查血常规、尿常规及肝功能、肾功能。用药后第3、6、9、11 天观察疼痛、水疱和红斑变化情况,10 d后对比两组总有效率;皮疹消退后1个月随访后遗神经痛的发生情况。
1.3 疗效评定标准
(1)患者的症状(疼痛等)和体征(水疱、红斑等)采用4 级评分法进行评分。无计为0分,轻度计为1分,中度计为2分,重度计为3分。疗效指数=(治疗前总评分-治疗后总评分)/治疗前总评分×100%。
(2)痊愈:疼痛基本消失,皮损基本消退,疗效指数≥90%;显效:疼痛明显减轻,皮损大部分消退,疗效指数为60%~90%;有效:疼痛减轻,皮损部分消退,治疗指数30%~60%;无效:疼痛无明显减轻,皮损小部分消退,治疗指数<30%。总有效率=(痊愈例数+显效例数)/总例数×100%[3]。
(3)后遗神经痛发生率=发生后遗神经痛例数/总例数×100%。
1.4 统计学方法
采用SPSS13.0 统计学软件对数据进行统计分析,计量资料采用t检验,计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组疗效观察及各项观察指标比较
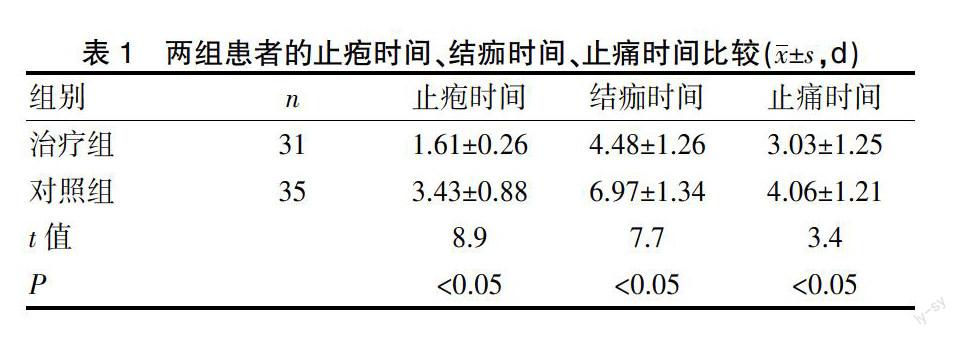
治疗组的止疱、结痂、止痛时间更短,两组各项比较均有统计学意义(P<0.05),见表1。
表1 两组患者的止疱时间、结痂时间、止痛时间比较(x±s,d)
治疗组共31例,痊愈27例,显效3例,有效1例,无效0例,总有效率为96.8%;对照组共35例,痊愈22例,显效6例,有效7例,无效0例,总有效率为80.0%,两者比较有统计学意义(χ2=4.3,P<0.05)。
2.2 两组后遗神经痛发生率
治疗组发生后遗神经痛2例,占6.5%;对照组有10例,占28.6%,两组比较差异有统计学意义(χ2=5.4,P<0.05)。
2.3 不良反应
治疗组出现胃肠不适3例,腹痛1例、头晕2例; 对照组出现恶心3例,头痛4例,均症状轻微,不影响继续治疗。治疗组和对照组患者肝、肾功能和血、尿常规在治疗前后检查均未发现异常。两组不良反应发生率无统计学差异(19.35% vs 20.00%,P>0.05)。
3 讨论
水痘-带状疱疹病毒是引起带状疱疹的病原体, 该病毒具有亲神经和皮肤的特性,它由呼吸道进入血液后形成病毒血症,发生水痘或隐性感染后,病毒潜伏于脊髓后神经节或脑神经感觉神经元内。当机体抵抗力下降时,潜伏病毒被激活,沿感觉神经轴索下行,到达该神经支配区域的皮内复制, 产生水疱, 同时受累的神经产生炎症、坏死, 产生神经痛[4]。治疗该病的重点是抗病毒,难点是降低后遗神经痛发生率。
目前抑制此病毒的药物主要为阿昔洛韦、泛昔洛韦和伐昔洛韦等核苷类似物,这些药物可选择性地抑制病毒复制,从而发挥治疗作用。阿昔洛韦有确切的抗病毒活性,但口服吸收差,常需静脉给药。如果静脉给药速度过快或剂量过大,血药浓度短时间较高,可能给肾脏带来较大负担,甚至有诱发肾功能衰竭的危险,且多数需要住院治疗而增加患者经济负担,因此静脉注射阿昔洛韦并非最好的选择[5]。
伐昔洛韦是阿昔洛韦的前体药,其水溶性较阿昔洛韦高150倍,吸收迅速,进入人体后完全水解成阿昔洛韦,可获得静脉注射阿昔洛韦相等的血药浓度而不增加副作用。其生物利用度是阿昔洛韦的3~5倍,其体内的抗病毒活性优于阿昔洛韦[6],因此伐昔洛韦通常是治疗带状疱疹的首选抗病毒药物。虽然阿昔洛韦有确切的抗病毒活性,但只用抗病毒的药物治疗该病并不能有效避免带状疱疹后遗神经痛(PHN)的发生。
PHN是带状疱疹最常见的并发症, 目前对于带状疱疹后遗神经痛较为广泛接受的定义为急性带状疱疹临床治愈后疼痛持续超过1个月[7]。这种疼痛比较顽固,临床治疗困难,在老年人或患有慢性全身性疾病的带状疱疹患者中,20%~50%的人会发生PHN[8],这种疼痛可持续长达3~5年。糖皮质激素可在一定程度上干扰补体激活,减少炎性反应介质的产生,抑制前列腺素的合成,最终可抑制炎性反应的发生[9],从而减少神经节的炎症后纤维化。所以早期合理应用糖皮质激素可以抑制炎症过程,促进带状疱疹急性期皮损的愈合,减轻急性期皮损的疼痛,预防带状疱疹后遗神经痛发生。但对免疫功能低下者和老年患者却可导致病毒播散,引起播散性带状疱疹。
顽固的后遗神经痛之所以会发生,是因为在带状疱疹急性期,感觉神经大面积损伤,一部分患者在神经愈合过程中出现一系列暂时或永久性病理改变,最终出现与损伤前不一样的外周和中枢神经结构和功能,使得这部分患者在疱疹和神经愈合后,疼痛依然存在。因此,在急性带状疱疹期间预防“非正常愈合”,才能避免发生PHN[10]。以往多采用核苷类似物抗病毒,联合糖皮质激素治疗疼痛和预防后遗神经痛的方法进行治疗,但许多老年患者有应用糖皮质激素禁忌证及糖皮质激素的免疫抑制作用限制其临床应用。据陈健忠[2]和王精融[11]报道在带状疱疹早期抗病毒药联合复方甘草酸苷注射液进行治疗,可有效降低后遗神经痛的发生率,取得较好的疗效,所以本实验也采用了相似的方法。
复方甘草酸苷(美能)具有免疫调节、抗炎及抗病毒作用,临床上可用于治疗多种病毒性皮肤病[12],其主要成分是甘草酸苷、甘氨酸和蛋氨酸。其化学结构与皮质类固醇类似,可竞争性抑制在肝内代谢失活的皮质类固醇,间接提高体内的皮质类固醇水平,而副作用轻微,可抑制炎症反应,减轻神经节的炎症后纤维化[13],同时通过免疫调节作用,促进神经功能的修复,从而达到止痛和预防后遗神经痛的发生。其主要成分甘草酸能增强巨噬细胞与自然杀伤细胞(NK 细胞)的活性,提高血中干扰素(IFN)水平,从而抑制水痘-带状胞疹病毒的增殖,是一种治疗带状疱疹的理想药物[14]。
本实验结果与伦振新等[15]报道的结果相近,再次证明了伐昔洛韦联合复方甘草酸苷治疗带状疱疹的方法较单独应用伐昔洛韦止疱、结痂、止痛时间明显缩短;有效率高、后遗神经痛发生率低,差异具有统计学意义,又可以避免联合应用糖皮质激素产生的副作用,比糖皮质激素适应范围更广,因此值得临床进一步推广。
[参考文献]
[1] 童燕芳,倪荣中. 阿昔洛韦联合糖皮质激素治疗对带状疱疹后遗神经痛的影响[J]. 临床皮肤科杂志,2005,34(5):327.
[2] 陈健忠. 复方甘草酸苷减少带状疱疹后遗神经痛的临床观察[J]. 皮肤性病诊疗学杂志,2010,17(3):220-221.
[3] 贾冬梅,苏海辉,张颖,等. 更昔洛韦治疗带状疱疹多中心开放研究[J]. 临床皮肤科杂志,2006,35(11):743.
[4] 张学军. 皮肤性病学[M]. 第7版. 北京:人民卫生出版社,2008:63-64.
[5] 郝飞,翟志芳,钟华. 谈谈带状疱疹规范化治疗的问题[J].实用皮肤病学杂志,2013,6(3):129.
[6] Waller S,Btum MR,Douoette M,et al. Pharmamkinetics of the acyclovir pro-drug valaciclovir after escalating single-and multi-pledose administration to normal volunteers[J]. Clin Pharmacol Ther,1993,54(6):595-605.
[7] 林志森,杨勇,李若瑜,等. 带状疱疹及后遗神经痛[J]. 临床皮肤科杂志,2010,39(6):393-394.
[8] Wu CL,Marsh A,Dworkin RH. The role of sympathetic nerve blocks in herpes zoster and postherpetic neuralgia[J].Pain,2000,87(2):121-129.
[9] 朱学骏,范廉洁,沈丽玉. 实用皮肤病性病治疗学[M]. 北京:北京医科大学、中国协和医科大学联合出版社,1992:49.
[10] 社冬萍. 带状疱疹和带状疱疹后遗神经痛——了解可能的病理生理机制,避免盲目治疗[J]. 上海医学,2009, 32(6):473-475.
[11] 王精融. 复方甘草酸苷治疗带状疱疹后遗神经痛68例临床观察[J]. 实用全科医学,2007,5(1):55.
[12] 陈建秀,许建杰. 复方甘草酸苷的临床应用[J]. 四川医学,2005,26(4):468.
[13] 刘科锋,杨莎丽,轩俊丽. 阿昔洛韦联合复方甘草酸苷治疗带状疱疹疗效观察[J]. 中国皮肤性病学杂志,2008, 19(5):444-445.
[14] 刘伟. 复方甘草酸苷联合伐昔洛韦治疗带状疱疹的疗效观察[J]. 吉林医学,2012,33(17):3637.
[15] 伦振新,黎建海,黄汉飞. 伐昔洛韦联合复方甘草酸苷治疗带状疱疹60例疗效观察[J]. 皮肤性病诊疗学杂志,2010,17(2):127-128.
(收稿日期:2015-03-16)

