不同剂量芬太尼复合罗哌卡因用于腰硬联合麻醉分娩镇痛的临床观察
赵钦征 李凌洁 顾雪静
不同剂量芬太尼复合罗哌卡因用于腰硬联合麻醉分娩镇痛的临床观察
赵钦征李凌洁顾雪静
【摘要】目的观察不同剂量芬太尼复合罗哌卡因2.5 mg用于腰硬联合麻醉分娩镇痛的临床效果。方法将600例初产妇随机分为A、B、C组,每组200例。宫口开至2~3 cm时,蛛网膜下腔内注射2.5 mg罗哌卡因与芬太尼混合液2 ml,3组混合液分别含芬太尼0、5、10 g。观察起效时间、持续时间、镇痛效果、产程进展、不良反应、新生儿Apgar评分和转剖宫产率。结果3组起效时间、镇痛效果、产程进展、新生儿Apgar评分和转剖宫产率差异无统计学意义(P<0.05)。A组持续时间明显短于其他2组(P<0.05)、C组不良反应发生率明显高于A、B组(P<0.05)。结论5 g芬太尼复合2.5 mg罗哌卡因用于腰硬联合麻醉分娩镇痛既能延长罗哌卡因作用时间,又能降低较大剂量芬太尼的不良反应,效果满意。
【关键词】芬太尼;罗哌卡因;分娩镇痛
作者单位: 252000山东省聊城市东昌府区妇幼保健院麻醉科
近年来,随着社会经济的快速发展,人们对生活质量的要求越来越高,椎管内麻醉分娩镇痛作为目前效果最好的分娩镇痛方式被越来越多的产妇接受,腰硬联合麻醉分娩镇痛因其起效快、镇痛效果好、对母婴无不良影响在临床日益普及。阿片类药物复合小剂量局麻药可减少局麻药用量的同时延长作用时间。本文旨在观察不同剂量芬太尼用于腰硬联合麻醉分娩镇痛的临床效果,寻找最适合的药物剂量。
1 资料与方法
1.1一般资料选取在2013年11月至2014年3月我院分娩的自愿接受分娩镇痛的足月妊娠初产妇600例,要求美国麻醉师协会(ASA)Ⅰ~Ⅱ级、单胎、头位、无医学剖宫产指征、无椎管内麻醉禁忌,随机分为A、B、C组,每组200例。3组孕妇在年龄、身高、体重、孕周、麻醉时宫口大小等一般资料差异无统计学意义(P >0.05)。见表1。
表1 3组产妇一般资料比较 n=200,±s
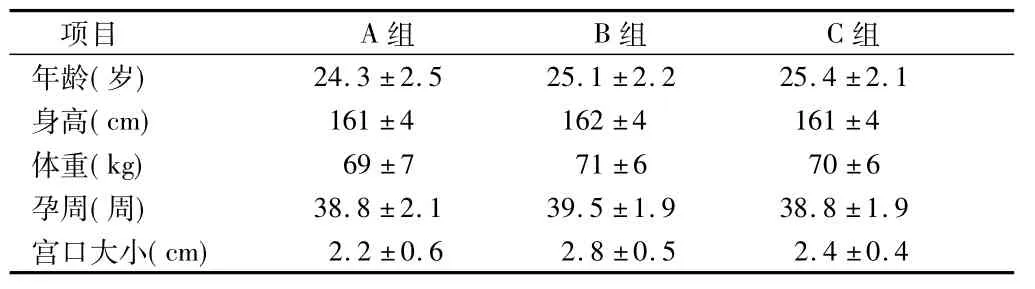
表1 3组产妇一般资料比较 n=200,±s
项目 A组 B组 C组年龄(岁)24.3±2.5 25.1±2.2 25.4±2.1身高(cm) 161±4 162±4 161±4体重(kg) 69±7 71±6 70±6孕周(周) 38.8±2.1 39.5±1.9 38.8±1.9宫口大小(cm)2.2±0.6 2.8±0.5 2.4±0.4
1.2方法每例蛛网膜下腔注入2.5 mg罗哌卡因(与芬太尼混合液2 ml,3组混合液分别含芬太尼0 g (A组)、5 g(B组)、10 g(C组)。罗哌卡因为阿斯利康公司耐乐品,芬太尼为宜昌人福药业枸橼酸芬太尼注射液。产妇进入待产室,常规监测血压、脉搏、氧饱和度、胎心率、宫缩情况,宫口开大2~3 cm时,开放静脉通道,静脉输注复方氯化钠注射液500 ml,实施腰硬联合麻醉分娩镇痛。具体如下:产妇均取右侧卧位,常规于L3~L4椎间隙穿刺,硬膜外穿刺成功后以细腰麻针经硬膜外穿刺针管腔内刺入蛛网膜下腔,见脑脊液通畅流出后注入上述罗哌卡因与芬太尼混合液,退出腰麻针后向头端置入硬膜外导管,硬膜外腔部分长约4 cm,拔出硬膜外穿刺针以宽胶带固定好硬膜外导管,产妇取仰卧位或侧卧位,5~10 min后取自由体位或遵医嘱。镇痛作用减弱时开始硬膜外镇痛,采用0.125%罗哌卡因溶液(含芬太尼2 g/ml),先注入5 ml基础量,随即以8 ml/h速度泵入,阻滞平面控制在T10左右,宫口开全后停药。所有操作均由有相关操作经验2 000例以上的麻醉医师实施。
1.3观察项目与评分观察麻醉起效时间、镇痛持续时间、镇痛效果、产程进展、下肢运动阻滞情况、副作用(恶心呕吐、瘙痒)、新生儿Apgar评分和试产失败转剖宫产率。镇痛效果采用视觉模拟评分(VAS评分)评定:0分为完全不痛,1~3分为轻度疼痛,能忍受; 4~6分为中度疼痛,影响睡眠但尚能忍受; 7~10分为剧烈疼痛,疼痛难忍,影响食欲、影响睡眠。持续时间指麻醉起效至VAS评分达4分以上需硬膜外给药时间。运动阻滞情况采用改良Bromage运动阻滞评分,评定标准: 0级为无运动神经阻滞; 1级为不能抬腿; 2级为不能弯曲膝关节; 3级为不能弯曲踝关节。
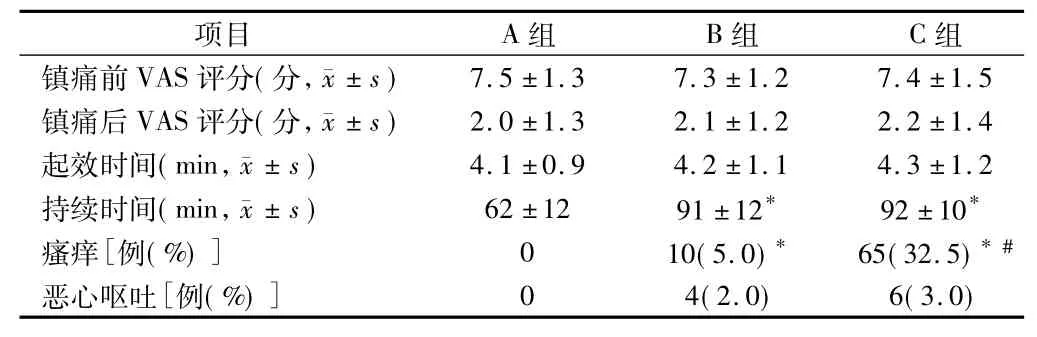
表2 3组镇痛情况比较 n=200
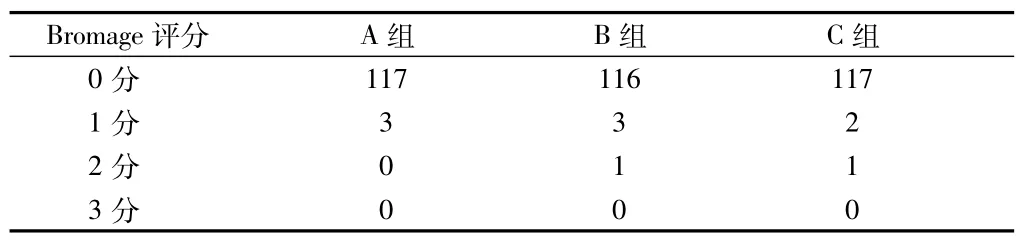
表3 3组运动阻滞情况比较 n=200,例

表4 3组产科情况比较 n=200
2 结果
2.13组镇痛情况及不良反应3组产妇镇痛前VAS评分及镇痛起效时间差异无统计学意义(P>0.05) ; 3组产妇均镇痛效果良好,镇痛后VAS评分差异无统计学意义(P>0.05)。A组镇痛持续时间明显短于其他2组,差异有统计学意义(P<0.05),但B组与C组镇痛持续时间差异无统计学意义(P>0.05)。瘙痒发生率3组间均有明显不同,差异有统计学意义(P<0.05),但绝大多数产妇瘙痒均能自行缓解;恶心呕吐发生率各组无明显不同,差异无统计学意义(P >0.05)。见表2。
2.23组运动阻滞情况比较3组间运动阻滞中差异无统计学意义(χ2=1.2557,P>0.05)。见表3。
2.33组产科情况比较3组产妇产程进展、缩宫素使用及转剖宫产率差异无统计学意义(P>0.05)。见表4。
2.43组新生儿Apgar评分比较3组新生儿1、5、10 min的Apgar评分差异无统计学意义(P>0.05)。见表5。
表5 3组Apgar评分比较 n=200,分,±s
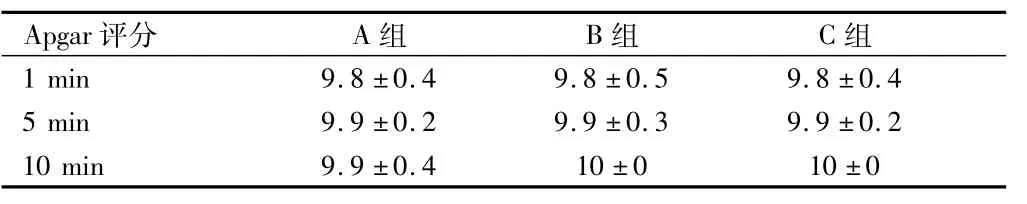
表5 3组Apgar评分比较 n=200,分,±s
Apgar评分 A组 B组 C组1 min 9.8±0.4 9.8±0.5 9.8±0.4 5 min 9.9±0.2 9.9±0.3 9.9±0.2 10 min 9.9±0.4 10±0 10±0
3 讨论
产痛在第一产程和第二产程的性质并不相同,第一产程疼痛源于子宫体部的收缩和宫颈的扩张,疼痛刺激被感受器接受后,经过子宫的内脏感觉神经纤维伴随交感神经纤维传入至T10~L1脊髓背角,继而上传至中央后回。在此期间子宫体部的收缩和宫颈的扩张导致β-促酯素、缓激肽、肾上腺皮质激素、P物质等致痛物质释放,刺激神经末梢,激发传入冲动,引起疼痛感受。疼痛部位主要在腰骶部和下腹部,其性质往往描述不清,疼痛的部位也不能明确,属于“内脏痛”;第二产程宫颈完全扩张,疼痛由软产道、外阴部、会阴部膨胀、牵拉甚至撕裂所致,疼痛刺激传递到S2~4脊髓背角,其疼痛为刀割样锐痛,部位集中在阴道、直肠、会阴部,属于“躯体痛”。此时因为存在强烈的宫缩,有人认为“内脏痛”与“躯体痛”兼而有之。造成第三产程疼痛的主要因素是宫颈的扩张和子宫收缩。产痛可致产妇情绪紧张、焦虑、进食减少,能量大量消耗而致宫缩乏力、产程延长;可致产妇过度通气、耗氧量增加,引起胎儿低氧血症和酸中毒;可致产妇儿茶酚胺释放增加、抑制子宫收缩、导致产程延长、子宫动脉收缩性胎儿窘迫发生率增加等[1]。
随着社会的发展和人民经济水平的提高,人们对生活质量的要求也越来越高,消除分娩痛的带来的痛苦、提高围生期质量成为亟待解决的问题。有调查表明:超过85%的产妇有分娩镇痛的强烈要求,同时也有75%的产妇担心分娩镇痛会给母婴带来负面影响,但绝大多数产妇表示可以接受分娩镇痛[2]。理想的分娩镇痛技术应当满足下列条件:对产妇和胎儿都是安全的;不影响产程进展和分娩;镇痛效果可靠;而且对情况的变化能做出快速的反应(比如满足紧急剖宫产的需要)。另外还应该能持续的缓解疼痛、作用时间长、最大程度减少副作用(比如运动阻滞)。椎管内阻滞麻醉是目前所有镇痛方法中镇痛效果最可靠、使用最广泛和操作性最强的镇痛方法,镇痛有效率达95%以上[3]。腰硬联合麻醉的优点在于腰麻起效迅速、用很少量药物就能提供完善的镇痛,而硬膜外麻醉能提供持续的镇痛效果,不受时间的限制,二者扬长避短、相互补充。同时产妇保持清醒状态,可以与医务人员充分配合,也有利于保持正常肺通气及生理功能的稳定,可降低机体耗氧量,避免酸中毒的发生,有利于胎儿供氧和产妇康复[4],所以越来越多的被应用于分娩镇痛中来。
腰硬联合麻醉分娩镇痛所用的药物主要为阿片类药物和局麻药,目前国内外比较普遍的方法是使用低浓度的长效局麻药复合小剂量的脂溶性阿片类药物。
局麻药中常用的有布比卡因和罗哌卡因,布比卡因为长效酰胺类局麻药,具有较高的蛋白结合率,胎盘转运率较低(脐血和母血的浓度比为0.3左右),从硬膜外进入母血的布比卡因只有极少量进入胎儿,低浓度时有明显的运动-感觉神经阻滞分离的特点,因此较早用于分娩镇痛。罗哌卡因是一种新型长效酰胺类局麻药,基本结构与布比卡因相似,低浓度时运动-感觉神经阻滞分离的特点更明显,蛋白结合率更高,脂溶性较低,对心脏和中枢神经系统毒性低,胎盘转运率相似,因此相对布比卡因更安全。两者所用浓度相似,复合阿片类药物时一般为0.075%~0.125%。麻醉性镇痛药的机制是多方面的,在外周麻醉性镇痛药与外周神经阿片受体结合;在脊髓,与位于脊髓背角的感觉神经元上的阿片受体结合,抑制致痛物质释放,从而阻止疼痛传入脑内;在脊髓以上的高级中枢神经系统麻醉性镇痛药作用于大脑和脑干的疼痛中枢,发挥下行性疼痛抑制作用。三十多年前,在脊髓背角发现了浓度密集的阿片类受体,应用小剂量的阿片类药物,就可以产生特定的、强烈的阿片类药物反应。通过对脊髓阿片受体镇痛机制的研究,认为妊娠和分娩疼痛与脊髓内源性阿片肽有关,临产妇的高性激素水平能激活脊髓内啡肽δ受体和强啡肽κ受体镇痛系统,但强力脑啡肽受体很少参与分娩镇痛。因此,腰硬联合麻醉分娩镇痛时多选用δ受体、κ受体类镇痛药芬太尼或舒芬太尼。芬太尼起效快、镇痛强度高、血流动力学稳定、代谢迅速,为临床最常用阿片类药物。局部麻醉药与阿片类药的作用部位不同,局麻药作用于神经轴突,阿片类药作用于脊髓内的阿片受体,两者合用可产生良好的协同镇痛效果,临床研究表明,局麻药中加入阿片类药用于分娩镇痛能缩短起效时间、延长镇痛作用时间、大大提高镇痛效果和强度,降低局麻药的浓度,减少局麻药的用量,从而减少椎管内分娩镇痛对分娩的影响[5]。
腰硬联合麻醉分娩镇痛与普通硬膜外麻醉技术同样安全,但可能在少数患者发生的不良反应及并发症。麻醉引起的产妇低血压和心率变化是分娩期间常见的主要并发症。产妇收缩压较长时间低于100 mm Hg (1 mm Hg=0.133 kPa)可导致胎盘血流明显下降,导致胎儿得不到所需氧供。低血压的发生是由于局麻药阻滞了交感神经造成周围容量性血管的扩张,减少了有效血容量,造成回心血量不足引起的,大多数情况下不难处理。有几项研究描述了给予阿片类药物后产妇血压下降,起初研究人员认为鞘内给予阿片类药物会导致交感神经阻滞,但随后的研究证明血压下降是因为疼痛缓解,而不是交感神经阻滞[6]。心动过速会随着镇痛的起效而逐渐从趋于正常,心率的下降往往与低血压相伴。呼吸频率在椎管内镇痛中并无显著变化。腰硬联合麻醉分娩镇痛对胎儿心率的影响仍存在争议,Van de Velde等[[7]研究提示胎儿心动过缓发生可能与蛛网膜下腔注入阿片类药物剂量过大有关。蛛网膜下腔注入阿片类药物可能会引起胎儿心率的变化,但阿片类药物导致的胎心率减慢都是一过性的,也并不影响剖宫产率。新生儿评分及神经行为学的变化是椎管内分娩镇痛的主要关注内容之一。然而,多数研究就神经轴镇痛对新生儿Apgar评分和神经行为学评分进行探讨,发现Apgar评分并无显著改变[8]。
硬膜外或鞘内给予阿片类药物最常见的副作用是皮肤瘙痒,较重的瘙痒往往引起产妇的担心,鞘内注射阿片类药物与硬膜外给予阿片类药物相比,无论是瘙痒的发生率还是严重程度都要高的多,联合给予局麻药从而减少用量可以使瘙痒的发生率降低。瘙痒的发生原因可能是由于阿片类药物扩散到颅内,甚至到达延髓背角的三叉神经核,从而干扰感觉传入所引起。越来越多证据表明,椎管内阿片类药物引起的皮肤瘙痒是通过中枢阿片受体介导的,它可以拮抗中枢抑制性神经递质或作用于中枢5-HT3受体而产生瘙痒。目前很少研究涉及到瘙痒的治疗,最有效的治疗给予阿片受体拮抗剂,但这些药物可能会逆转镇痛作用。
恶心呕吐也经常发生在分娩过程中,要想确定与硬膜外或鞘内使用阿片类药物直接相关的恶心呕吐发生率很难。恶心呕吐也可能跟低血压、疼痛、妊娠本身、胃排空延迟或其他药物有关。椎管内阿片类药物相关的恶心呕吐病因目前还不明确,可能是对延髓后区传入信息或对延髓孤束核传入信息进行调节所致;目前也没有针对分娩期间椎管内镇痛有关的恶心呕吐治疗的研究,建议给予小剂量的昂丹司琼、氟哌利多和(或)甲氧氯普胺等治疗。
下肢肌力的下降虽然发生率较低,对产力也不会造成真正的影响,因而不会影响分娩的结局,但是也需要认真对待,麻醉医师、产科医师和助产人员对产妇实行有针对性的专业性的指导、教给她们生产和用力的技巧,会有效的解决此类问题。
腰硬联合麻醉分娩镇痛目前已经在临床上得到了广泛的应用。但是分娩本身是一个复杂的特殊生理过程,分娩镇痛是一个多学科交汇的课题,很多问题需要在临床工作中加以改善和解决。椎管内应用阿片类药物存在瘙痒、恶心、呕吐、镇静等不良反应,而且与所用剂量呈正相关,本资料中,从起效时间、作用效果、产科情况及新生儿情况看,3组差异无统计学意义(P>0.05) ;从作用时间看B组(5 g芬太尼组)作用时间明显长于A组(0 g芬太尼组),而与C组(10 g芬太尼组)无明显差异;从不良反应看B组(5 g芬太尼组)不良反应明显少于C组(10 g芬太尼组)。说明5 g芬太尼复合2.5 mg罗哌卡因蛛网膜下腔给药既能延长罗哌卡因作用时间,为产妇提供良好的镇痛,又能降低较大剂量芬太尼的副作用,效果令人满意,值得推广。
参考文献
1徐铭军.对分娩镇痛的思考.北京医学,2009,31: 624-625.
2曲元.分娩镇痛研究的回顾与展望.中国医刊,2008,43: 34-37.
3周应仓.小剂量布比卡因复合芬太尼单次腰麻在分娩镇痛中的应用.中国初级卫生保健,2013,27: 53-54.
4张群一.罗哌卡因复合芬太尼腰硬联合麻醉在无痛分娩中的应用.中国社区医师,2012,10: 161-162.
5姚尚龙,吴新民,赵晶,等.产科麻醉临床指南(2008).
6Riley ET,Walker D,Hamilton CL,et al.Intrathecal sufentanil for labor analgesia doesn’t cause a sympathectomy.Anesthesiology 2009,91: 84-89.
7Van de Velde M,Teunkens A,Hanssens M,et al.Intrathecal sufentanil and fetal heart rate abnormalities: a double-blind,double placebo-controlled trial comparing two forms of combined spinal epidural analgesia with epidural analgesia in labor.Anesth Analg,2004,98: 1153-1159.
8Reynolds F.The effects of maternal labour analgesia on the fetus.Best Pract Res Clin Obstet Gynaecol,2010,24: 289.
(收稿日期:2014-11-10)
doi:10.3969/j.issn.1002-7386.2015.10.019
【文章编号】1002-7386(2015) 10-1502-04
【文献标识码】A
【中图分类号】R 971.2

