不同口径通道经皮肾镜取石术与术后感染的相关性研究
潘铁军, 谢旭敏, 李功成
(广州军区武汉总医院泌尿外科,湖北武汉 430070)
·临床研究·
不同口径通道经皮肾镜取石术与术后感染的相关性研究
潘铁军, 谢旭敏, 李功成
(广州军区武汉总医院泌尿外科,湖北武汉 430070)
目的 探讨不同通道经皮肾镜取石术与术后感染的相关性。方法 选取2014年4~8月广州军区武汉总医院泌尿外科的肾结石患者87例,随机分为微通道组(F16)与标准通道组(F24),微通道组43例,标准通道组44例。从两组患者中随机选取患者各15例,监测经皮肾镜取石术中的肾盂内压。比较两组手术时间、术中灌注压、术中出血量、术后发热率(体温>37.5℃)、血白细胞异常升高率、降钙素原、白介素-6及结石清除率等指标。结果 F24标准通道组与F16微通道组在术中灌注压、手术时间、术后发热率、白细胞异常升高率、降钙素原、白介素-6及结石清除率的差异有统计学意义。结论 微通道经皮肾镜取石术中肾盂内压较标准通道高,术后感染率也更高。术中控制安全肾盂内压具有减少术后感染的临床意义。术中监测F24通道肾盂内压均低于安全灌注压,并且通道大,结石清除率高,手术时间短、术后感染率低、相对安全有效,值得推广应用。
球囊扩张;经皮肾镜取石术;通道;术后感染
经皮肾镜取石术(percutaneous nephrolithotomy,PCNL)是目前肾结石的首选治疗方案,具有安全、高效及结石清除率高等特点。但术后感染的发生率很高,发热率达21% ~32.1%,脓毒症的发生率达0.9%~4.7%[1]。术后感染的发生与术中肾盂高压有一定相关[2]。而通道的大小通过影响灌注液的排出而影响肾盂内压。笔者在临床上观察到,与微通道相比,F24通道PCNL术中出水通畅,镜下肾盂黏膜稍塌陷,术中监测肾盂内压力低于安全压(30 mmHg),术后发热率更低。笔者收集了术后的相关炎性指标,探讨不同口径通道经皮肾镜取石术与术后感染的相关性。
1 对象与方法
1.1 一般资料本研究于2014年4~8月选取广州军区武汉总医院泌尿外科的肾结石患者87例。其中女性30例,男性57例。根据分类随机抽样的方法,将87例患者按结石的大小分为三层,第一层单发结石,直径<3 cm;第二层单发结石,直径≥3 cm;第三层多发结石或鹿角形结石。再按抽签法在将每层患者随机分为微通道组(F16)及标准通道组(F24)。微通道组43例,标准通道组44例。微通道组采用筋膜扩张器建立F16通道,标准通道组采用球囊扩张法建立F24通道。术前根据超声、腹部X线平片和泌尿系CT检查明确结石大小、位置及肾积水情况。患者入选标准:①结石位于肾盏、肾盂口或第4腰椎以上的输尿管上段结石;②肾积水程度2~5 cm。排除标准:①先天性肾脏解剖异常;②伴有全身凝血功能异常疾病者。所有患者都进行尿液分析及尿细菌培养,术前均应用抗生素治疗至尿常规、尿培养结果正常。所有患者均为一期手术治疗,手术均采用俯卧位并由同一组医师完成。
1.2 手术方法全身麻醉后取截石位,经尿道从患侧输尿管置入F5输尿管导管至肾盂,留置F16导尿管与输尿管导管一同固定。将患者转至俯卧位,抬高腰桥,在超声定位下进行穿刺。穿刺至目标肾盏后留置导丝,标准通道组先以筋膜扩张器扩张至F12,然后使用球囊扩张器缓慢升至25~30个大气压下扩张约15 s后,稍放松气囊并同时置入F24穿刺外鞘,通道建立成功后置入F20肾镜,应用气压弹道碎石。微通道组使用筋膜扩张器依次从F8扩张至F18后,置入F16穿刺外鞘。通道建立成功后置入F8~9.8肾镜,应用用钬激光碎石。结石碎片由穿刺鞘冲出,两组清除结石碎片后,检查视野内无残余结石及副损伤后退镜。术后5 d复查腹部平片查看有无残余结石。
1.3 肾盂内压监测方法根据分类随机抽样的方法,将87例患者按结石的大小分为三层(同上),再按抽签法从每层每组各抽取5例患者。即抽取微通道组与标准通道组患者各15例,所有抽选患者术前均签署知情同意书同意行肾盂内压监测。将压力传感器连接麻醉监护仪动态血压测量模块,再通过延长管与F6输尿管导管相连,将输尿管导管剪去头端,顺工作鞘置入肾盂,将压力传感器固定在肾盂平面,测压系统调零,术中灌注流量平均300(250~400)mL/min,平均压力100(60~120)mmHg,显示屏实时显示肾盂内压,测压系统每分钟采集一次数据,计算平均肾盂内压,术中注意观察操作过程中引起肾盂压力变动的影响因素。
1.4 观察指标及标准记录两组患者术前尿常规白细胞数、尿培养阳性率、手术时间、术中灌注压(平均值、肾盂内压升高时间及其原因)、术中出血量和术后发热率(体温>37.5℃)、血常规白细胞异常升高率(白细胞水平>10.0×109/L)、降钙素原与白介素-6(interleukin-6,IL-6)等指标。
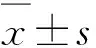
2 结 果
两组患者均良好耐受手术,均未出现严重大出血及周围脏器损伤的并发症。两组患者一般情况、手术效果及术后感染的情况见表1。标准通道组术后发热率较微通道组低(25%∶32.5%)。在87例患者中,有3例患者发生脓毒症,均为微通道组。3例脓毒症患者降钙素原分别为32.83 ng/mL、13.6 ng/mL以及3.13 ng/mL,IL-6均>5 000 pg/mL。及时更换亚胺培南-西拉司丁钠1 g、3次/d,并给予充分液体输入,患者生命体征均平稳。
表1 两组患者基本资料与术后感染情况
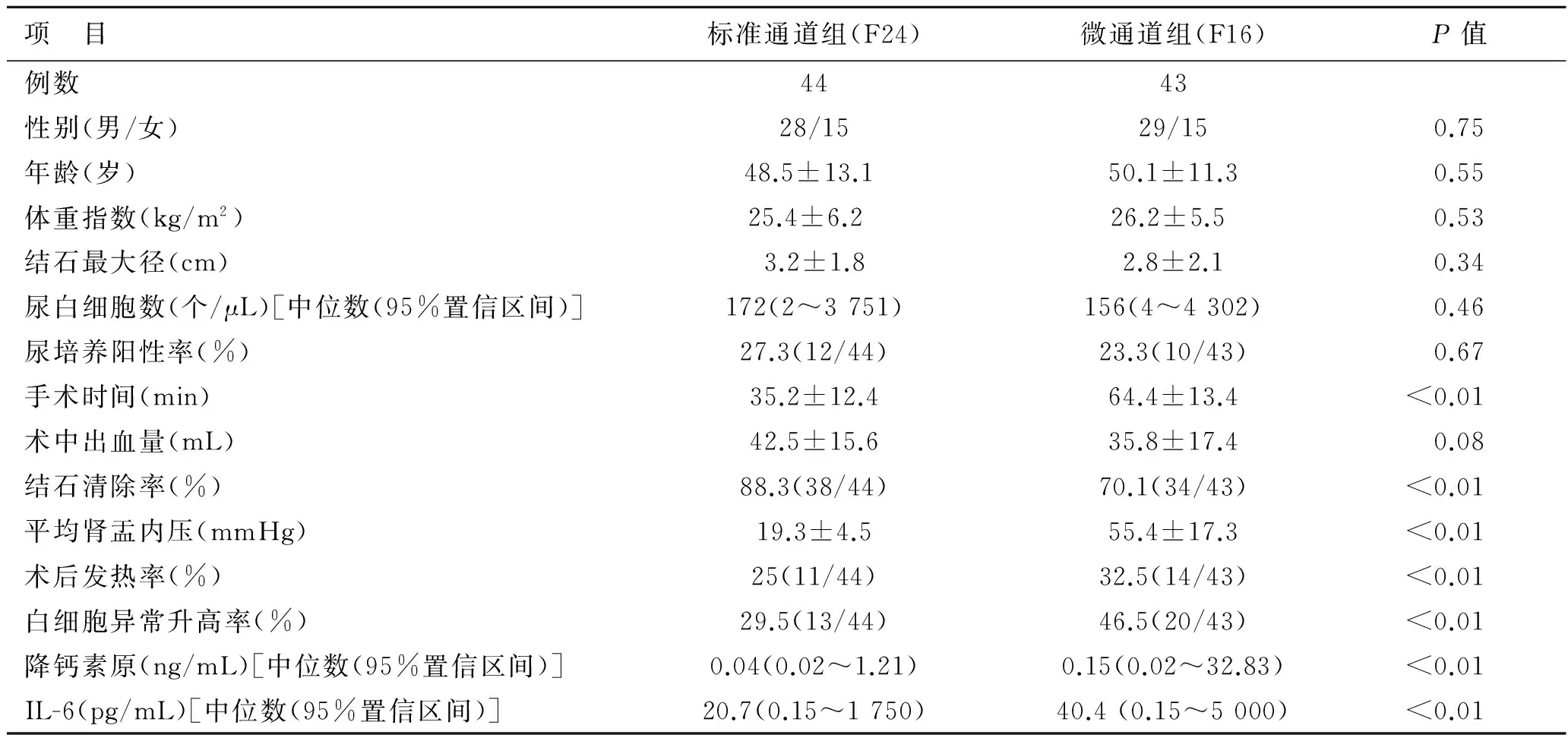
项 目标准通道组(F24)微通道组(F16)P值例数4443性别(男/女)28/1529/150.75年龄(岁)48.5±13.1 50.1±11.30.55体重指数(kg/m2)25.4±6.2 26.2±5.5 0.53结石最大径(cm)3.2±1.82.8±2.10.34尿白细胞数(个/μL)[中位数(95%置信区间)]172(2~3751)156(4~4302)0.46尿培养阳性率(%)27.3(12/44)23.3(10/43)0.67手术时间(min)35.2±12.464.4±13.4<0.01术中出血量(mL)42.5±15.635.8±17.40.08结石清除率(%)88.3(38/44)70.1(34/43)<0.01平均肾盂内压(mmHg)19.3±4.555.4±17.3<0.01术后发热率(%)25(11/44)32.5(14/43)<0.01白细胞异常升高率(%)29.5(13/44)46.5(20/43)<0.01降钙素原(ng/mL)[中位数(95%置信区间)]0.04(0.02~1.21)0.15(0.02~32.83)<0.01IL-6(pg/mL)[中位数(95%置信区间)]20.7(0.15~1750)40.4(0.15~5000)<0.01
术中监测肾盂内压变化,标准通道平均肾盂内压为19.3 mmHg,低于安全压30 mmHg。然而微通道组平均肾盂内压为56.3 mmHg,远超过安全内压,发热率也更高。尽管F24 PCNL术中肾盂内压较低,但术中也偶有超过30 mmHg的情况,在处理肾上、下盏较靠边缘的结石时,需要摆动肾镜,肾镜贴近peel-away鞘,peel-away鞘与肾镜之间的间隙明显减少。肾盂内结石碎片堆积过多,结石碎片堵塞输尿管,肾内灌注液仅通过peel-away鞘与肾镜之间的间隙流出。使用异物钳取石时,peel-away鞘在操作挤压下变形,加上结石碎片被异物钳从peel-away鞘中拖出,使肾内灌注液流出通道减小。这些情况导致灌注液引流不畅,引起灌注压一过性升高,暂停操作后,肾内压降低。
3 讨 论
经皮肾镜取石术按通道的大小分为微通道(F16、 F18)及标准通道(F20、F24)。由于通道大小的不同,结石清除率及出血、感染等并发症的发生率不同。有文献报道,与标准通道PCNL相比,微通道PCNL引起的创伤更小,可以达到与标准通道相似的结石清除率[3]。在本研究中,笔者应用F24通道配合使用气压弹道碎石,机械作用力可快速让结石块状化,由于工作通道大,<0.8 cm的结石则可直接冲出,明显缩短手术时间。同时,应用F24通道并未增加术中出血。对于复杂性肾结石,明显提高了手术效率及单次取净结石率。而在术后感染方面,不同研究报道不一。本研究发现标准通道组术后感染的发生率低于微通道组。
PCNL术后感染与肾盂高压灌注相关。术中为保持视野清晰及冲出碎石,需将灌注泵连接到内窥镜进行高压灌注。随着灌注时间延长及灌注液增多,肾盂内压逐渐升高,当肾盂内压超过一定水平时,可出现灌注液的吸收。碎石过程中,细菌及内毒素从结石中释放,随灌注液吸收入血,引起发热、菌血症、脓毒症等[2]。目前认为,PCNL术中肾盂灌注的安全压力为30 mmHg,超过此压力灌注液返流的风险明显增大[4]。随着灌注压升高,灌注液可通过各种途径返流,包括肾盂静脉返流、肾盂肾小管返流、肾盂淋巴返流、肾盂间质返流[4],灌注液外渗到后腹膜腔被腹膜所吸收,以及由于穿刺和肾盂穹窿破裂导致灌注液随开放血管吸收入血等[2]。另外,PCNL术中在高压灌注的条件下,肾单位结构随压力的升高而逐渐发生变化。如肾盏尿路上皮弥漫性剥脱、扁平,黏膜下水肿、充血,肾小管空泡化等,进一步引起肾脏功能的受损[5]。 如果肾脏组织结构受到破坏,将会失去正常屏障,灌注液从破损处吸收入血。然而,也有动物实验表明,在积脓的肾脏,只要肾盂内压超过20 mmHg,肾脏结构就会发生破坏,灌注液容易吸收入血[6]。PCNL术中监测并控制肾盂低压具有重要意义。
肾盂内压的变化主要与通道的大小相关,通道越大,肾镜与工作鞘之间的间隙越大,出水越通畅,肾盂内压越低。反之,通道越小,肾镜与工作鞘之间的间隙越小,越容易出现肾盂内高压的情况。在本研究中,笔者监测术中肾盂内压的变化,F24通道术中平均肾盂内压为19.3 mmHg,低于灌注液返流的安全压。而微通道平均肾盂内压为55.4 mmHg,远超过安全压力。但是,F24 PCNL在术中也出现肾盂内压一过性高于30 mmHg,标准通道组术中肾盂内压超过30 mmHg的时间远较微通道组短,发热率明显低于微通道组。但目前尚无明确数据支持具体多长时间的肾盂内高压会导致术后发热、脓毒症等。ZHONG等[7]通过测量不同通道PCNL术中的肾盂内压,发现微通道术中平均肾盂内压也低于30 mmHg,但通道越小,平均肾盂内压越高,并且肾盂内压也出现高于30 mmHg的情况,通道越小,碎石容易卡住工作鞘,肾盂高压累积时间越长,术后发热的风险高。对于复杂性肾结石,特别是合并感染的结石,更应采用F24标准通道来降低肾盂内压,从而减少术后感染的发生率。并且术中应实时监测肾盂内压力,如出现压力超过30 mmHg,及时暂停操作,减少肾盂高压的累积时间。
在本研究中,PCNL术后发热率仍较高(28.7%,25/87),其中有3例患者出现脓毒症(3.4%)。脓毒症的临床表现相当复杂,并非所有的患者都能出相关的症状及体征。脓毒症的病情变化较快,容易进展成脓毒性休克及多器官功能障碍,增加死亡率和抢救的难度。迅速诊断并应用合适的抗生素对降低脓毒症引起的器官功能障碍具有重要的意义[8]。笔者将术后降钙素原及IL-6水平作为预测脓毒症的指标。降钙素原(procaicitonin,PCT)是降钙素的前肽。目前广泛应用于感染性疾病的诊断和鉴别诊断,2001年国际脓毒症会议的脓毒症诊断标准已把PCT作为诊断指标之一[9]。IL-6作为一种重要的促炎症介质,在全身性感染的发生发展中起着重要的作用。同时,IL-6还是反映机体炎症程度的重要指标,敏感性高[10]。PCT与IL-6水平与脓毒症严重程度及临床预后呈明显的相关关系[11]。笔者通过术后监测PCT及IL-6,发现大部分PCNL术后感染引起的发热是一过性的,其PCT与IL-6水平升高并不明显。但通过两组比较,发现F24标准通道组的PCT及IL-6比微通道组更低,严重感染发生率更低。本研究中有3例患者PCT及IL-6明显升高,3例患者随后发生寒战高热,体温均超过39℃。经给予亚胺培南-西拉司丁钠抗感染后,各项炎性指标及生命体征均转为正常。可见及早发现脓毒症的重要性。
通过本研究,笔者发现在行经皮肾镜取石术时,微通道组肾盂内压更高,术后发热率更高,术后炎性指标也更高,也容易引发脓毒症。笔者强调PCNL术中应该保持安全肾盂内压,低于安全压(30 mmHg)可减少肾脏结构的破坏以及灌注液返流,减少细菌与内毒素的返流,降低术后感染率。F24通道经皮肾镜取石术中肾盂内压明显低于安全灌注压,结石清除率较微通道组高,术后感染率低,相对安全有效,值得推广应用。同时,术中实时监测肾盂内压具有重要的意义,将肾盂内压控制安全肾盂内压以内。同时,术后监测降钙素原与IL-6可及时发现脓毒症等严重感染,及时给予支持治疗及加强抗感染,减少经皮肾镜取石术的死亡率。
[1] MICHEL MS, TROJAN L, RASSWEILER JJ. Complications in percutaneous nephrolithotomy [J]. Eur Urol, 2007, 51(4): 899-906.
[2] KUKREJA RA, DESAI MR, SABNIS RB, et al. Fluid absorption during percutaneous nephrolithotomy: does it matter?[J]. J Endourol, 2002, 16(4): 221-224.
[3] ABDELHFEZ MF, BEDKE J, AMEND B, et al. Minimally invasive percutaneous nephrolitholapaxy (PCNL) as an effective and safe procedure for large renal stones [J]. BJU Int, 2012, 110(11): 1022-1026.
[4] TROXEL SA, LOW RK. Renal intrapelvic pressure during percutaneous nephrolithotomy and its correlation with the development of postoperative fever [J]. J Urol, 2002, 168(4 Pt 1): 1348-1351.
[5] HOLST U, DISSING T, RAWASHDEH YF, et al. Norepinephrine inhibits the pelvic pressure increase in response to flow perfusion [J]. J Urol, 2003, 170(1): 268-271.
[6] WANG J, ZHOU DQ, HE M., et al. Effects of renal pelvic high-pressure perfusion on nephrons in a porcine pyonephrosis model [J]. Exp Ther Med, 2013, 5(5): 1389-1392.
[7] ZHONG W, ZENG G, WU K, et al. Does a smaller tract in percutaneous nephrolithotomy contribute to high renal pelvic pressure and postoperative fever? [J]. J Endourol, 2008, 22(9): 2147-2151.
[8] JEKARL DW, KIM JY, LEE S, et al. Diagnosis and evaluation of severity of sepsis via the use of biomarkers and profiles of 13 cytokines: a multiplex analysis [J]. Clin Chem Lab Med, 2014, 2.
[9] LEVY MM, FINK MP, MARSHALL JC, et al. 2001 Sccm /ESKM /ACCP /ATS /S IS international sepsis definitions conference [J]. Crit Care Med, 2003, 31(4 ): 1250-1256. doi: 10.1515/cclm-2014-0607. [Epub ahead of print]
[10] 杜斌, 陈德昌, 潘家绮, 等. 降钙素原与白介素6的相关性优于传统的炎症指标[J]. 中国危重病急救医学, 2002, 14(8): 1003-0603.
[11] JEKARL DW, LEE SY, LEE J, et al. Procalcitonin as a diagnostic marker and IL-6 as a prognostic marker for sepsis [J]. Diagn Microbiol Infect Dis, 2013, 75(4): 342-347.
(编辑 王 玮)
The correlation between size of channels and infection rates after percutaneous nephrolithotomy
PAN Tie-jun, XIE Xu-min, LI Gong-cheng
(Department of Urology,Wuhan General Hospital of Guangzhou Military Command,Wuhan 430070,China)
Objective To explore the correlation between different channels and infection rates after percutaneous nephrolithotomy (PCNL). Methods Clinical data of 87 patients with renal stones treated during April to August 2014 were collected and retrospectively analyzed. These patients were randomly divided into two groups according to the size of the sheathes: the mini-channel group (F16,n=43) and standard channel group (F24,n=44). Fifteen patients were randomly chosen in either group. The renal pelvic pressure was monitored during PCNL. The operation time, renal pelvic pressure, blood loss, fever rate (>37.5℃), white blood cell counts, procalciton, IL-6 and stone-free rate were recorded and compared. Results The mini-channel group and standard channel group had significant differences (P<0.05) in operation time, fever rate, renal pelvic pressure, white blood cell counts, procalciton, IL-6 and stone-free rate. Conclusions Compared with standard channel, the mini PCNL will cause higher renal pelvic pressure and higher postoperative infection rate. It is clinically significant to control the renal pelvic pressure and the mean pressure of F24 sheath is lower than the safety pressure. F24 sheath PCNL, which has higher stone-free rate, shorter operation time and lower infection rate, is safe, effective, and worthy to be popularized.
balloon dilatation; percutaneous nephrolithotomy; channel; postoperative infection
2014-09-20
2015-01-06
国家863计划子课题(No.2012AA021100).
潘铁军(1963-),男(汉族),博士,主任医师.研究方向:泌尿系结石、肿瘤.E-mail:mnwkptj@aliyun.com
R692.4
A
10.3969/j.issn.1009-8291.2015-03-003

