128层螺旋CT对甲状腺乳头状癌的诊断价值
何 磊,暴云锋,陈英敏,贾秀川,刘蓉辉,柳 溪
(河北省人民医院医学影像科,河北 石家庄050051)
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是甲状腺最常见的恶性肿瘤,占60%~70%,并且发病率呈逐年上升的趋势[1]。良恶性结节的影像学特点多有重叠,早期发现结节并准确定性对临床治疗、手术方式的选择以及判断预后有重要作用。本研究回顾性分析我院经手术病理证实的32例(45个结节)PTC的完整CT资料,探讨128层螺旋CT对PTC的诊断价值,以期提高PTC的诊断准确率。报告如下。
1 资料与方法
1.1 一般资料 选择2011年11月—2013年8月在我院经手术病理证实且资料完整的PTC患者32例,男性9例,女性23例,年龄29~78岁,平均(47.6±15.2)岁。共发现结节45个,其中肿瘤最大径>1cm的39个,肿瘤最大径≤1cm即甲状腺乳头状微小癌(papillary thyroid microcarcinoma,PTMC)6个。
1.2 CT检查方法 应用美国GE公司Discovery CT750HD扫描机,管电流600mA,球管旋转速度0.8s/rot。扫描野10cm×10cm,层厚0.625mm,层间0.625mm,螺距0.984∶1,得到128层扫描图像。患者仰卧位、颈过仰,嘱患者肩部尽量下沉,以尽可能减少肩部硬化伪影影响,扫描前训练患者呼吸与屏气,禁吞咽。扫描范围自下颌部至颈根部,肿瘤向胸内延伸或了解上纵隔淋巴结情况时扩大扫描范围。增强扫描采用高压注射器于左肘静脉注射碘海醇,浓度0.3g/mL,流速3.0mL/s,剂量1.0~1.5 mL/kg。开始注射时计时,25s为动脉期,50s为静脉期。
1.3 图像分析与测量 由2位经验丰富的主治及以上职称的医师对图像进行观察。①数量、大小、形态,病灶≥2个为多发;②密度:以正常甲状腺密度为参考,分为低密度、等密度、高密度;③病变边缘特征:破边征——腺体边缘连线中断或消失;④病灶与周围组织的关系;⑤钙化的形态及分布:以钙化直径≤3mm定义为细颗粒状钙化,>3mm为粗颗粒状钙化,两者兼具为混合型钙化;⑥强化方式:增强后强化幅度<20Hu为轻度强化,20~40Hu为中度强化,>40Hu为明显强化;⑦周围淋巴结肿大及分布情况:颈淋巴结分区按国际通用的七分区法,Ⅵ区只要CT扫描发现淋巴结即视为转移,颈部其他区域以淋巴结最大横径≥5mm、纵膈以淋巴结最大横径≥10mm为淋巴结转移。
2 结 果
2.1 数量、大小、形态、密度比较 病灶单发25例(78.1%),多发7例(21.9%)。结节直径<1cm 7个,结节直径位于1~2cm之间29个,结节直径>2 cm 9个。形态不规则(分叶状、蟹足状)结节14个(31.2%),圆形或类圆形结节31个(68.8%)。低密度结节42个(93.3%),微小乳头状癌大部或完全钙化结节3个(6.7%),密度均匀结节33个(73.3%),未见明显出血或坏死囊变区。
2.2 病变边缘特征及与周围组织的关系 边界不清晰结节37个(82.2%),3个显示增强扫描后与周围甲状腺组织分界不清。破边征14个(图1,2)。侵犯被膜外脂肪组织7例,侵犯邻近横纹肌4例,侵犯甲状软骨1例,侵犯气管食管2例。
2.3 钙化的形态及分布 合并钙化结节17个(37.8%),其中细颗粒状钙化10个(图3),粗颗粒状钙化5个[4个见不规则结节状钙化(图4),1个见不规则蛋壳状钙化(图5)],混合性钙化2个;钙化位于病灶中央13个(图3),位于边缘4个。
2.4 强化方式 病灶强化程度低于正常甲状腺结节43个(95.6%),病灶呈明显强化结节40个(88.9%)。出现“瘤周残圈征”结节17个(37.8%)(图6),呈“半岛样”或“结节样”强化结节14个(31.1%)(图6)。
2.5 周围淋巴结肿大及分布情况 出现淋巴结转移21例(65.6%),位于单侧14例,位于双侧7例。其中18例Ⅵ区(中央组)出现淋巴结转移(图2b),且部分淋巴结直径<5mm。5例出现在Ⅱ+Ⅲ区,13例出现在Ⅳ区,3例出现在Ⅶ区。增强扫描多为环形或不规则中等程度强化,中心坏死区域不强化。其中强化程度及方式与原发灶完全一致者2例(图7),合并壁结节者4例,出现细颗粒状钙化2例。

图1甲 状腺左 叶瘤 灶显示 “破 边征” (白 箭头)Figure 1 The lesion in left lobe of thyroid showed“broken edge sign”(white arrow)

图2 甲状腺左叶PTC,显示“破边征”(白箭头),Ⅵ区多发淋巴结(黑箭头)A.横断面;B.冠状面Figure 2 PTC in the left lobe showed“broken edge sign” (white arrow)and multiple lymph nodes in districtⅥ(black arrow)
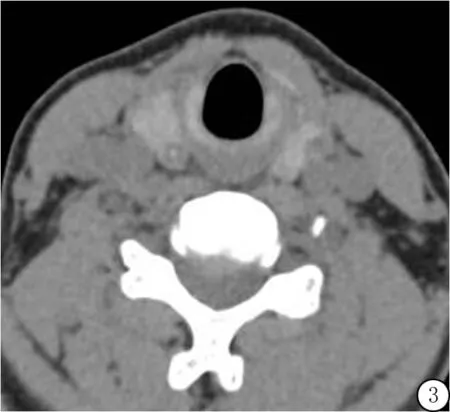
图3 甲状腺右叶瘤灶显示位于病灶中央的细颗粒状钙化(白箭头)Figure 3 The tumor in right lobe of thyroid showed fine granular calcification in the center(white arrow)

图4 甲状腺右叶多发PTMC,显示多发结节状粗大钙化Figure 4 The multiple PTMC in right lobe showed multiple nodular coarse calcification

图5 甲状腺左叶瘤灶显示不规则蛋壳状钙化Figure 5 The tumor in left lobe of thyroid showed irregular eggshell calcification

图6 增强扫描甲状腺左叶瘤灶显示“半岛样”强化及“瘤周残圈征”(白箭头)Figure 6 The tumor in left lobe of thyroid showed“peninsular”enhancement and“peritumoral residual ring sign”(white arrow)
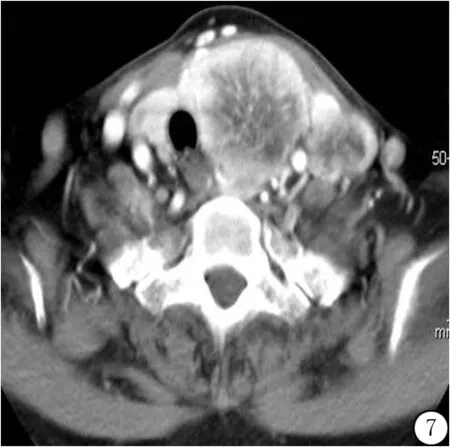
图7 增强扫描显示转移淋巴结强化程度及方式与甲状腺左叶瘤灶完全一致Figure 7 The enhancement degree and pattern of metastatic lymph node were consistent with the tumor in left lobe of thyroid
3 讨 论
甲状腺癌是常见的内分泌系统恶性肿瘤,其病理分型包括PTC、滤泡状癌、未分化癌和髓样癌。其中PTC最为常见,其恶性程度低,虽然较早期出现颈部淋巴结转移[2],但其早期症状不明显,生长缓慢,难以引起注意。女性PTC明显多于男性[3],本组中男女比例为1∶2.55,与文献报道相符。
本研究中PTC单发常见,多为低密度病灶且密度均匀。这与PTC是一种低度恶性的肿瘤、生长速度较慢、不易发生出血坏死有关。而结节性甲状腺肿和甲状腺腺瘤病灶较小易出现出血、囊变,与甲状腺癌不同[4]。PTC病变边界多不清晰,部分病变侵犯邻近组织。PTC在病理学上可见癌细胞浸润性生长,肿瘤侵及包膜或穿透包膜向周围腺体组织呈深度不等的浸润破坏,是造成肿瘤边缘模糊不清的主要病理基础。
本研究发现PTC的钙化多出现在中央,这与文献报道相符[5]。这可能是由于恶性疾病形成钙化的病理基础所致,恶性结节的钙化形成机制目前有2种学说:一种是由于肿瘤细胞迅速生长,瘤体内的血管及纤维组织生长不平衡,发生进行性梗死,导致钙盐沉积;一种是由于肿瘤本身分泌一些物质(如糖蛋白和黏多糖),进而导致钙化形成。故恶性结节钙化易发生在中央。研究发现,微钙化是鉴别甲状腺良恶性肿瘤的重要特征[6]。微钙化由“砂粒体”组成,砂粒体的形成可以看成是一种活跃的生物学行为,目的是限制肿瘤的生长和转移。砂粒体在良性甲状腺结节中少见,故对诊断甲状腺癌的特异度高。本研究中合并钙化者17例(37.8%),其中细颗粒状钙化10例,与上述报道相符。
增强扫描可见不完整的环形强化及结节样强化。“半岛状”瘤结节以及“瘤周残圈征”是诊断恶性结节的特征性表现[7]。“半岛状”瘤结节其病理基础为肿瘤向包膜外进行深度不等的浸润破坏,以及尚存血供的瘤组织与血管内瘤栓造成瘤内不规则坏死交错存在,形成瘤周“半岛状”强化。“瘤周残圈征”主要是由于病变周围组织出现纤维增生形成假性包膜,浸润性生长的癌组织穿破假包膜所致。本研究中“半岛样”强化14个(31.1%),“瘤周残圈征”17个(37.8%),与文献报道较一致。
PTMC是PTC的一个亚型,是指直径≤1cm的PTC,瘤体小,往往是甲状腺其他病变手术后发现的隐匿的小癌灶,术前误诊率及漏诊率高。但其区域淋巴结转移率不低,且可发生远处转移[8]。大部分为圆形或类圆形的低密度病灶,强化明显。PTMC粗颗粒状钙化常见,甚至仅显示粗大颗粒状钙化。本研究中3个结节为微小乳头状癌大部或完全钙化,瘤体软组织成分不可见,此时容易误诊为良性病变。但此3例病变均出现颈部淋巴结转移,故多方位薄层观察颈部有无淋巴结转移有利于提高PTMC的检出率和准确率。
准确判断颈部淋巴结的有无、大小、密度、钙化及强化特征对于甲状腺结节良恶性的判定、手术方案的选择、判断预后具有重要价值。PTC淋巴结转移发生率较高,本研究中21例(65.6%)出现淋巴结转移,4例可见壁结节,2例出现细颗粒状钙化。壁结节及细颗粒状钙化是PTC淋巴结转移的特征性表现[9]。本研究中2例出现强化程度及方式与原发灶完全一致,以此也可推断其组织学的同源性,与文献报道类似[10]。本研究中18例出现在Ⅵ区,且Ⅵ区部分淋巴结直径<5mm。文献报道甲状腺淋巴回流先为气管、食管旁淋巴结(Ⅵ区),因此认为Ⅵ区为甲状腺癌的“前哨淋巴结”[11]。Ⅵ区任何大小的淋巴结都应引起高度怀疑,手术时必须对此组淋巴结进行清扫[12]。故清楚地显示Ⅵ区的小淋巴结尤为重要,128层CT薄层重建及增强扫描有利于淋巴结的检出以及与颈部小血管的区分[13]。
总之,瘤周“半岛状”瘤结节以及“瘤周残圈征”是PTC的特征性表现。当甲状腺内出现单发病变,均匀低密度,内部细颗粒状钙化,突破包膜,Ⅵ区出现淋巴结时,可以诊断PTC;当颈部淋巴结出现明显强化、壁结节及细颗粒状钙化时,即使原发灶表现不典型,也应考虑PTC。当甲状腺内出现多发粗大颗粒状钙化、瘤体软组织成分未见明确显示、颈部出现肿大淋巴结时,应警惕PTMC的可能。
[1] Dong W,Zhang H,Zhang P,et al.The changing incidence of thyroid carcinoma in Shenyang,China before and after universal salt iodization[J].Med Sci Monit,2013,19:49-53.
[2] 陶久梅,王艳,朱姝,等.甲状腺乳头状癌颈部淋巴结转移规律及影响因素分析[J].临床耳鼻咽喉头颈外科杂志,2014,28(12):859-864.
[3] 严丽,李莉,李清怀.结节性甲状腺肿并发甲状腺癌的临床分析[J].临床荟萃,2012,27(10):881-883.
[4] Yang GC,Stern CM,Messina AV.Cystic papillary thyroid carcinoma in fine needle aspiration may represent a subset of the encapsulated variant in WHO classification[J].Diagn Cytopathol,2010,38(10):721-726.
[5] Shi C,Li S,Shi T,et al.Correlation between thyroid nodule calcification morphology on ultrasound and thyroid carcinoma[J].J Int Med Res,2012,40(1):350-357.
[6] Han ZJ,Shu YY,Lai XF,et al.Value of computed tomography in determining the nature of papillary thyroid microcarcinomas:evaluation of the computed tomograhic characteristics[J].Clin Imaging,2013,37(4):664-668.
[7] Kim DW.Computed tomography features of papillary thyroid carcinomas[J].J Comput Assist Tomogr,2014,38(6):936-940.
[8] 韩志江,陈文辉,舒艳艳,等.乳头状甲状腺微小癌和微小结节性甲状腺肿的CT鉴别诊断[J].中国临床医学影像杂志,2013,24(2):88-92.
[9] 杨少民,许乙凯,胡秋根,等.MSCT在甲状腺乳头状癌诊断中的应用[J].中国中西医结合影像学杂志,2013,11(5):534-536.
[10] 齐效君,邹贤,孙志强,等.甲状腺乳头状癌淋巴结转移的CT特征及临床意义[J].实用医学影像杂志,2014,15(6):433-435.
[11] 魏金丽,符德元,章佳新.前哨淋巴结活检在甲状腺乳头状癌的临床应用[J].中华内分泌外科杂志,2012,6(4):240-242.
[12] Wanq W,Gu J,Shang J,et al.Correlation analysis on central lymph node metastasis in 276patients with cN0papillary thyroid carcinoma[J].Int J Clin Exp Pathol,2013,6(3):510-515.
[13] Lee DW,Ji YB,Sung ES,et al.Role of ultrasonography and computed tomography in the surgical management of cervical lymph node metastases in papillary thyroid carcinoma[J].Eur J Surg Oncol,2013,39(2):191-196.

