宫颈TCT、HPV联合阴道镜及宫颈锥切术在宫颈病变诊治中的价值
施 珲 庄月珍 福建省福清市医院妇科 350300; 福建医科大学附属漳州市医院妇科
妇幼临床
宫颈TCT、HPV联合阴道镜及宫颈锥切术在宫颈病变诊治中的价值
施珲1庄月珍21福建省福清市医院妇科350300;2福建医科大学附属漳州市医院妇科
摘要目的:探讨宫颈TCT、HPV联合阴道镜及宫颈锥切术,在宫颈病变诊治中的价值。方法:回顾分析2012年9月-2013年9月在福清市医院及福建医科大学附属漳州市医院收治的各类宫颈病变患者。经宫颈TCT筛查,结果均为AS-CUS及以上者;经HPV检查分流,均为HPV高危型者。其中465例有指征者行阴道镜+活检,其中118例CIN均行阴道镜+LEEP术的联合诊治。结果:465例患者中,TCT阳性302例,检出率64.95%;HPV阳性260例,检出率55.91%。阴道镜活检病理阳性406例,病理阳性率87.31%。LEEP术118例,病理阳性112例,病理阳性率高达94.92%,宫颈早期浸润癌4例,行广泛全子宫切除术+盆腔淋巴清扫术。3个月后经再次TCT,阴道镜复查,84.4%的 CIN患者转为慢性炎症,宫颈锥切术后总有效率94.38%,18例CINⅢ患者3个月后经再次TCT和阴道镜活检复查,提示CINⅢ病变2例,复发率1.11%,该2例持续CINⅢ患者自愿行全子宫切除术。术后病理同前。结论:采用宫颈TCT筛查、HPV分流筛查,阴道镜下多点活检及宫颈锥切术联合诊治,可显著提高早期宫颈癌和癌前病变的检出率并及时、有效治疗,进而有效降低宫颈癌的发生,保障女性宫颈健康。
关键词宫颈TCTHPV阴道镜宫颈锥切宫颈病变诊治
宫颈病变是妇科临床常见病,指的是在宫颈区域中发生的各种病变,如炎症、损伤、肿瘤(包括癌前病变)、畸形和子宫内膜异位等。若治疗不及时或不彻底,可进展为宫颈癌前病变或宫颈癌,因此有效筛查及正确处理,对防治宫颈病变恶化有重要的临床意义[1]。为此,选择2012年9月-2013年9月在福清市医院及福建医科大学附属漳州市医院收治的465例各类宫颈病变患者,经宫颈TCT(液基薄层细胞学检测)筛查,均为AS-CUS及以上者,经HPV(人乳头瘤病毒)检查分流,均为高危型者,行阴道镜活检,其中118例CIN(宫颈内瘤变)者行阴道镜+宫颈锥切术的联合诊治,取得显著疗效,现将结果报道如下。
1资料与方法
1.1临床资料选取2012年9月-2013年9月两院门诊收治的465例各类宫颈病变患者,即TCT结果AS-CUS及以上,和(或)HPV一项或多项高危阳性,尤其是16、18高危型。年龄23~46岁,平均年龄(35.6±2.30)岁,临床表现为不同程度白带增多、接触性出血、腰痛、下腹疼痛等症状。经宫颈TCT、HPV及阴道镜下宫颈多点活检,初步诊断分为慢性宫颈炎组和CINⅠ组、CINⅡ组、CINⅢ组。所有患者48h内无性生活,且未行阴道冲洗或上药。
1.2方法
1.2.1宫颈TCT检查:待患者充分暴露宫颈后,用棉签擦拭宫口黏液,将宫颈刷插入宫颈管内,顺时针旋转5~8周,将宫颈刷放入细胞液中,采集宫颈口周围分泌物及宫颈口、移行带及宫颈管所脱落的上皮细胞,液基振荡3~5min后充分摇匀,并制作成均匀的薄层细胞抹片,再进行巴氏染色。均采用TBS分类系统,报告正常或炎性改变为细胞学阴性,AS-CUS及以上病变为细胞学阳性。
1.2.2HPV检查:将阴道内的分泌物擦拭干净,用HPV采样刷放入宫颈内,逆时针旋转 3~5周,将采样刷放入储存瓶里。所采集的标本在室温中放置不超过3h。均采用荧光PCR检测HPV-DNA,基因芯片分型检测HPV 23种亚型。其中高危型13种,低危型10种。细胞学阴性而高危型HPV阳性者,一般不作进一步处理,但发病风险较高,对这类人群要坚持定期随访。对未明确诊断意义的不典型鳞状上皮细胞或腺上皮细胞 ,应用HPV检测可进行有效的分流,仅高危型HPV检测阳性者需要进一步进行阴道镜及活检[1]。
1.2.3阴道镜检查+多点活检方法:选择TCT检查为AS-CUS并高危HPV-DNA检测阳性,和(或)低度鳞状上皮内瘤变(LSIL)及以上者,共465例患者进一步行阴道镜检查。月经干净3~7d后,术前常规检查,排除急性炎症。取膀胱截石体位,观察外阴、阴道,窥阴器暴露宫颈,用棉球处理宫颈口表面的分泌物,对宫颈采用不同光源进行初步观察,并3%冰醋酸棉球擦拭宫颈进行醋酸白试验,动态观察鳞状上皮和柱状上皮转换区彩图上的病变变化情况,再用lugol’s碘液5%进行碘试验,阴道镜下于正常的宫颈鳞柱交界处,取宫颈3、6、9、12点方向及阴道镜下可疑处组织进行多点活检,若对阴道镜图像不满意,则可采取宫颈管内膜刮除术行病理学检查。其病理呈阳性者为炎症或其他异常病理诊断。
1.2.4宫颈锥切术:其中118例阴道镜下活检病理呈宫颈上皮内瘤变,即CINⅠ~CINⅢ患者,遵患者意愿于月经干净3~7d后,行宫颈锥切术,即LEEP(宫颈高频电刀电圈切除术)。术前常规检查,排除急性炎症。患者取膀胱截石位,阴道窥阴器充分暴露宫颈,常规消毒外阴、阴道及宫颈,碘液标志移行区范围,于宫颈管表面采用2%利多卡因5ml多点局部浸润麻醉,根据阴道镜图像,确定切除范围,采用LEEP电切刀,功率50W,电凝功率25W,切除范围应超出病灶边缘3~4mm,宫颈管深度5~15mm,将切下组织标记后送检。术后常规给予抗生素3~4d预防感染,并禁止盆浴及性生活3个月。术后3个月后再次行宫颈TCT、阴道镜检查,异常则再次做手术。
1.2.5宫颈锥切治疗标准:治愈:术后3个月,宫颈糜烂面及息肉消失,子宫颈光滑,细胞学检查正常,无CIN存在;有效:术后3个月宫颈糜烂面基本消失,但宫颈内口可见红色肉芽组织,直径<15mm,细胞学检查基本正常,CIN级别下降或呈CINⅠ;无效:治疗前后、无明显变化或术后复发,呈CINⅡ或CINⅢ。总有效率=治愈率+有效率。
1.3诊断标准宫颈TCT采用2001年WHO分类标准[1]:未见上皮内病变或反应性细胞改变,未明确诊断意义的非典型鳞状上皮(AS-CUS);低度鳞状上皮内病变(LSIL),包括CINⅠ及(或)HPV感染;高度鳞状上皮病变(HSIL),包括CINⅡ和CINⅢ,鳞状细胞癌(SCC),腺癌(AC)。报告正常或炎性改变为细胞学阴性,AS-CUS及以上病变为细胞学阳性。宫颈恶性肿瘤的癌前病变称为宫颈上皮内瘤样病变(即CIN),是一组疾病的名称,依其病变程度不同分为三级[2]。
1.4统计学分析计数资料比较采用χ2检验和秩和检验,P<0.05为差异有统计学意义。
2结果
2.1术前诊断及术后病理检查见表1。与术后病理检查比较,TCT标本采集满意率100.00%,阳性302例,检出率64.95%;HPV高危260例,检出率55.91%,阴道镜活检阳性406例,病理阳性率87.31%,宫颈锥切术118例,病理阳性率达100.00%。
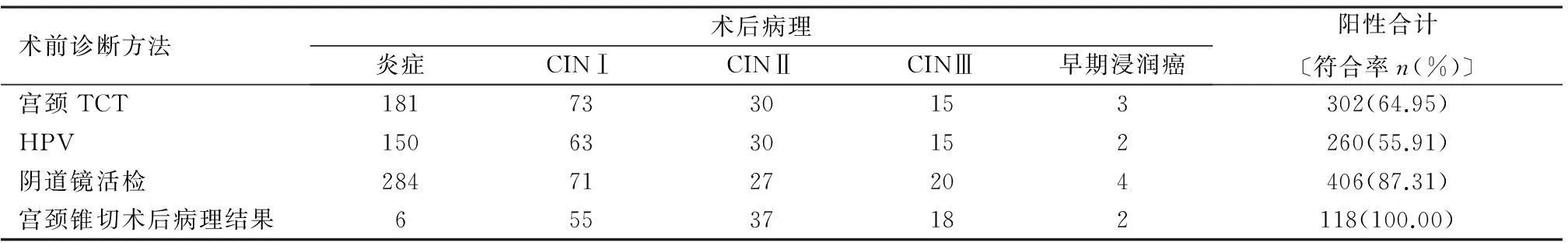
表1 术前诊断及术后病理检查结果比较(n)
2.2手术情况及效果手术操作时间3~10min,平均手术操作时间(7.2±0.54)min,术中出血10~30ml,平均术中出血(16.5±0.80)ml。
2.3预后质量(1)术后1周,并发症6例,发生率5.08%。其中2例术中阴道壁轻微灼伤,经涂抹烧伤膏后愈合;4例患者术后阴道流血较多,给予云南白药止血处理无效,给予凝血酶静注+局部电凝止血后痊愈;无继发感染。(2)术后随访12个月,CINⅠ、CINⅡ98例均无复发,18例CINⅢ患者的宫颈TCT异常,经再次阴道镜活检提示CINⅢ病变2例,无效或复发率1.11%,该2例持续CINⅢ经患者自愿行全子宫切除术,术后病理与术前相符。首次宫颈锥切术,术后治愈99例,有效15例,无效或复发2例,总有效率96.61%。
3讨论
近年来随着改革开放和生活压力的增加,女性宫颈病变发病率逐年上升。目前, 宫颈癌是威胁妇女生命的第二大恶性肿瘤。经临床研究发现,宫颈癌发生、发展有一个较长的演变过程 。CIN 是宫颈浸润癌演变发展过程中的癌前病变阶段, 对 CIN 早期诊断和治疗是降低宫颈癌发生率的关键, 因此开展宫颈肿瘤普查意义重大。宫颈TCT、HPV、阴道镜活检和宫颈锥切术对诊治宫颈病变有重要的临床价值[3]。
临床通常采用宫颈TCT和HPV-DNA作为初次筛查方法, TCT因其无创、取材方便,已成为宫颈病变筛查的重要手段,其明显提高了涂片的满意度及宫颈异常细胞检出率, 能及时发现宫颈早期病变,是宫颈癌防治的关键。对于 TCT 异常病例,可结合阴道镜明确病变部位, 提高宫颈活检阳性率 , 然后通过病理检查作出最后诊断[3]。本资料显示:TCT与病理组织学的符合率在LSIL中为12.07%;HSIL符合率58.82%;宫颈癌的符合率75%。对于宫颈低度病变,TCT 有一定的假阴性及假阳性率,而在宫颈高度病变和宫颈癌中,其符合率明显增高。总之,TCT 作为宫颈病变的初筛手段,能够及时发现宫颈癌前病变患者,在宫颈癌的防治工作中占有主导地位,但作为一种宫颈癌的普查初筛方法,TCT也存在部分假阳性及假阴性率,且CIN本身就意味着一个病变发展的过程及演变。因此, 结合阴道镜下活检能大大提高宫颈病变诊断的准确率,弥补TCT 的不足,做到早期发现,早期治疗,以获得良好的预后[4]。本研究发现宫颈TCT检出率为64.94%,与传统的刮片相比有明显提高,但仍存在有一定比例的漏诊率,需结合HPV结果提高准确性。
综上所述,宫颈TCT仍是宫颈癌筛查的主要方法,HPV检测有助于宫颈病变患者的分流,阴道镜活检可弥补细胞检查的不足,宫颈锥切术可在一定程度上弥补活检的不足,提高宫颈病变的诊断率,有效阻断宫颈病变的恶化。采用宫颈TCT筛查、HPV检测,阴道镜活检及宫颈锥切术联合诊治,可显著检出宫颈癌及癌前病变,对宫颈病变有显著的诊治价值,进而有效降低宫颈癌的发生,保障女性宫颈健康。
参考文献
[1]谢幸,苟文丽,主编.妇产科学〔M〕.第8版.北京:人民卫生出版社, 2013: 409.
[2]谭先杰.宫颈癌的筛查和癌前病变的处理〔J〕.中国实用妇科与产科杂志,2010, 26(9):654-655.
[3]张洁文,蔺莉,王建捷.LEEP治疗CIN伴高危型HPV感染的临床观察〔J〕.中国妇产科临床杂志,2008,9(2):90-93.
[4]杨怡卓,李亚里,徐滨,等.TCT在宫颈病变筛查中的临床价值及不足〔J〕.中国妇产科临床杂志,2008,9(2):87-88.
(编辑杨阳)
收稿日期2015-07-01
中图分类号:R713
文献标识码:B
文章编号:1001-7585(2015)24-3389-02

