全髋及全膝关节置换术后延迟引流的临床应用研究
方 冰 周光宇 刘彦锋 李 红 刘 建 王 奇
(1萍乡市第二人民医院骨二科;2萍乡市腊市医院 江西萍乡 337000)
全髋及全膝关节置换术后延迟引流的临床应用研究
方冰1周光宇1刘彦锋2李红1刘建1王奇1
(1萍乡市第二人民医院骨二科;2萍乡市腊市医院江西萍乡337000)
摘要:目的了解延迟引流在全髋全膝关节置换术后的临床疗效,为临床关节置换术后提供更为合理的引流方式。方法通过对全髋关节及全膝关节置换术后延迟引流、常规引流、不留置引流在总引流量、手术前后血红蛋白值、肢体肿胀、输同种异体血、疼痛评分等指标方面进行对比,了解延迟引流在全髋全膝关节置换术后的临床疗效。结果延迟引流组总引流量明显少于常规引流组,术后血红蛋白值明显高于常规引流组,差异有统计学意义,延迟引流组输血例数12例(38.7%)明显少于常规引流组25例(80%)及无引流组18例(58%)。结论人工全膝关节置换术(TKA)、全髋关节置换术(THA)术后延迟开放引流可以减少术后伤口显性失血,减少患者术后异体输血率,有积极的临床意义。
关键词:全髋及全膝关节,关节成形术,延迟引流
随着我国人口老龄化的进程,对生活质量要求的提高,髋膝关节疾病的治疗越来越受重视,而随着人工全膝关节置换术(TKA)、全髋关节置换手术(THA)应用的愈加成熟,膝关节病及股骨头坏死、股骨颈骨折等疾病患者接受关节置换手术的病例呈逐年增多趋势。根据关节置换手术现阶段的技术特点,术中大面积截骨、组织切除和松解必然导致术后引流失血量较为明显[1-3]。如何减少关节置换术后出血长期以来为广大关节外科医生所重视。任何减少术后出血、降低异体输血率和输血量的方法除可使患者减小手术创伤、尽早开始功能锻炼及减少输血带来的不良反应外,对临床节约用血也具有重要意义。
1临床资料
1.1研究对象
1.1.1选取标准选择2012年3月—2015年3月在萍乡市第二人民医院骨科住院符合纳入标准的单侧初次TKA和THA手术患者93例最终纳入本研究,按引流方式不同将以上患者随机平均分为3组,即延迟引流组,常规引流组和无引流组。其中THA 72例(男41 例,女31例),KA 21例(其中男9例,女12例)。
1.1.2病例纳入标准①诊断明确并在我院拟行初次单侧TKA全膝或THA全髋关节置换手术者;②患者年龄55-75岁;③全身其他情况无明显手术禁忌证;④术前明显贫血患者。
1.1.3病例排除标准①同时接受双髋、双膝置换或单纯半髋置换的患者;②行髋、膝关节翻修术的患者;③术前即有明确凝血功能障碍的患者;④实验室检查凝血功能虽正常,但因其他疾患术前长期应用华法林、阿司匹林等抗凝剂的患者;⑤关节畸形相对较严重(屈曲畸形>100,内、外翻畸形>15),需行广泛软组织松解的患者;⑥术后引流管意外脱出的患者。
1.2研究方法
全部病例手术均在我院骨科完成,采用相同手术方案,手术均为同一主刀,关闭切口前常规对活动性出血点进行电凝止血,延迟开放引流组和常规引流组引流管连接于普通无菌引流球,术后弹力绷带自小腿远端至大腿近端加压包扎。术后常规引流组引流管开放,延迟开放引流组先行夹闭引流管至术后10-12h再行开放,引流管如在术后24h内总引流量小于50mL后则予以除,但引流管放置时间一般不超过48h。所有患者术后均抬高患肢,术区冰袋冷敷,常规使用足背静脉泵,术前当晚开始低分子肝素钠皮下注射预防下肢静脉血栓形成,术后持续使用5-7d。术后即嘱患者进行小腿三头肌及股四头肌主动收缩练习,术后72h开始持续被动关节活动(continuous passive motion,CPM)训练。根据围手术期输血指南及患者合并症、年龄等因素进行综合评估,术后第1d血红蛋白<80g/L的患者接受输注异体悬浮红细胞。所有患者术后均由麻醉医生给予相同配方的静脉镇痛泵治疗,并联合使用塞来昔布、特耐等药物。
1.3观察指标
记录患者术后总引流量,异体血输血情况,手术前及术后第1d血红蛋白值,肢体肿胀情况(术前及术后第1d髌上两横指周径、大腿中上1/3周径差值),疼痛评分(术后第1d采用视觉模拟评分法 VAS法)。
1.4统计学方法
所有数据采用SPSS 16.0统计软件包进行统计分析,正态分布的计量资料以(X±s)表示,组间比较采用单因素方差分析,计数资料比较采用卡方检验,检验水准α=0.05。
2结果
三组患者的年龄,手术时间及术前血红蛋白的差异无统计学意义(见表1);术后第1d疼痛评分及术前后髌上周径及大腿中上1/3周径差值的差异无统计学意义(见表2)。
术后总引流量延迟引流组明显少于常规引流组,差异有统计学意义;术后第1d血红蛋白值常规引流组明显较其他两组低,差异有统计学意义,但延迟引流组与无引流组差异无统计学意义;术后输血例数常规引流组有多达25例(80%),延迟引流组为12例(38.7%),无引流组为18例(58%)。
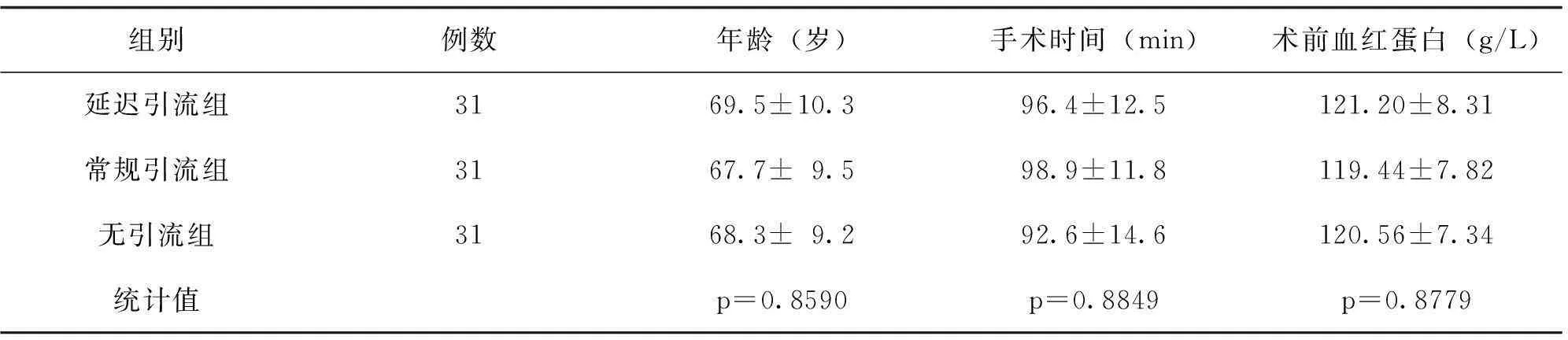
表1 手术患者的一般情况(X±S)
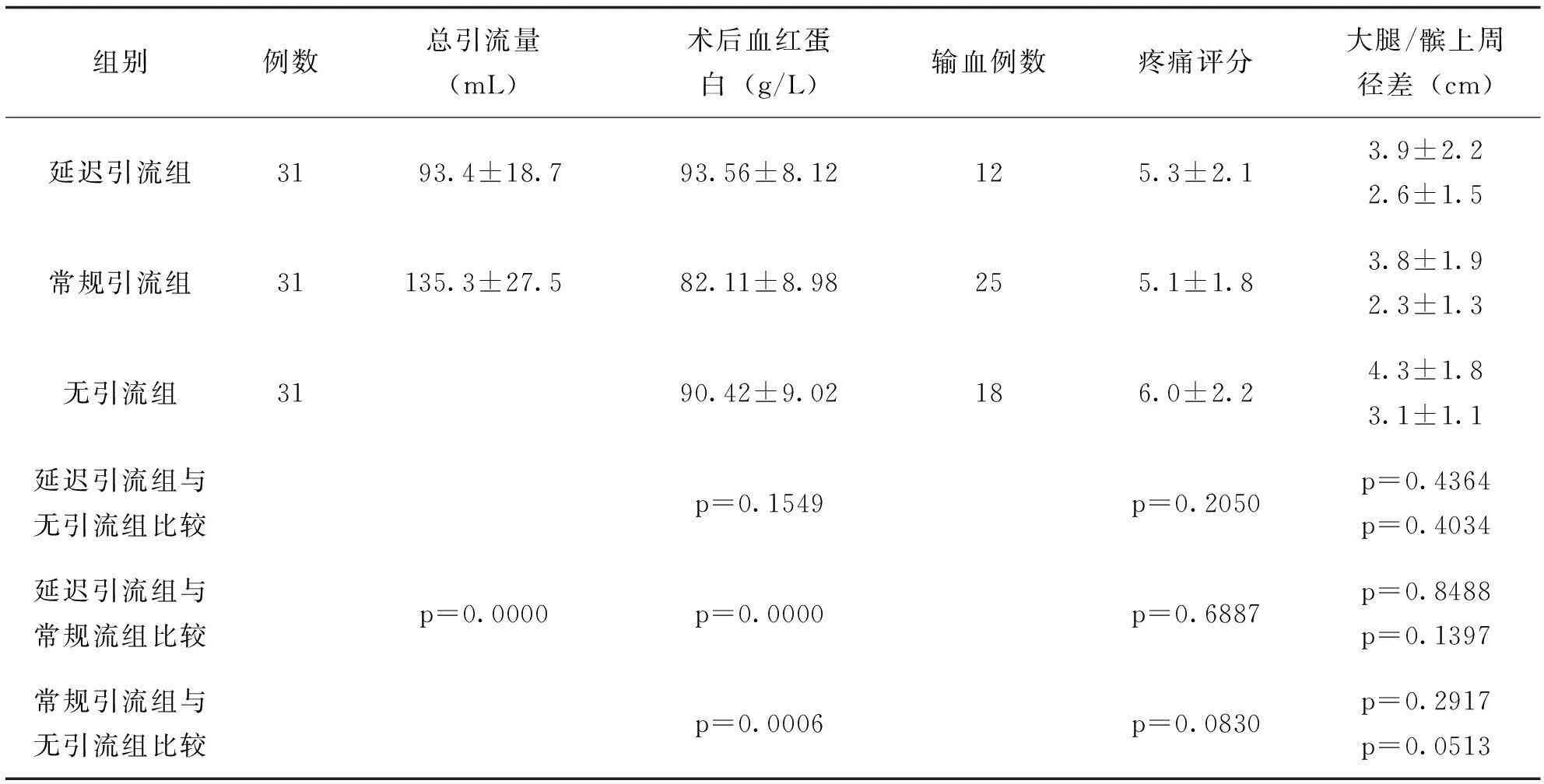
表2 临床结果(X±S)
3讨论
伤口引流是骨科手术的标准手段之一,其对关节置换手术患者的术后失血有较大影响,而术后失血一般分为显性失血和残存关节腔和组织间隙内的隐性失血[4]。目前对于TKA、THA术后的引流方式争议颇多,尚未形成统一意见,大致分为常规引流、延迟引流及不放置引流等。有认为留置引流并无明显优势,反而可能增加术后异体输血的概率,因而提出术后可以不放置引流,以减少术后显性失血[5]。但有研究结果表明,患者术后患肢软组织张力较高,可能导致功能恢复迟滞。因此,考虑到术后可能出现的感染、肢体肿胀和关节内张力性疼痛刺激等不利因素,大多数关节外科医生仍然主张放置术后引流管,术后常规放置闭式引流管,能有效减少相关不利因素,从而促进切口愈合[6]。曹力等[7]通过研究发现,放置引流管的患者血红蛋白值在术后3d内下降幅度明显高于未放置引流管的患者,而拔除引流装置后两者血红蛋白值下降幅度无显著差异。高文香等[8]通过研究发现,关闭引流管4h后再开放的患者其显性失血量和实际失血总量较引流管持续开放的患者明显减少,而隐性失血量却没有显著差异这可能与术后短时间内为出血高峰期有关。当引流管关闭后,血液留存在关节腔及肌肉间隙内,致使关节内压力增高,这与压迫止血有异曲同工之处。延迟开放引流方式综合借鉴该原理,在术后早期夹闭引流管,延迟至术后数小时后开放或间断开放,从而起到既压迫止血而又不致产生明显积血的作用。减少关节肿胀和疼痛刺激,同时降低术后血肿导致皮下淤血和感染的风险。
该研究中延迟引流组术后总引流量明显少于常规引流组,二者比较差异有统计学意义。考虑为常规引流持续性开放引流管使关节腔始终保持较低压力,而术后麻醉逐步消退、疼痛原因及大量补液使血压逐步回升,关节术后常规应用抗凝剂,关节腔创面渗血时间延长,导致术后引流量增加。延迟引流方式早期夹闭引流管,通过早期的关节腔压力促使关节创面渗血停止,后期开放引流管又可将关节腔残余积血排除,减轻肢体肿胀及疼痛。延迟引流组在术后第1d血红蛋白值明显高于常规引流组,差异具有统计学意义。另外延迟引流组的输血例数12例(38.7%)明显少于常规引流组25例(80%)及无引流组18例(58%),说明延迟引流组能明显减少TKA、THA手术患者术后显性失血,减少患者异体血输血率,且本研究中虽然3组术后疼痛评分及肢体肿胀差异无统计学意义,但延迟引流组及常规引流组术后疼痛及肢体肿胀均好于无引流组。考虑为无引流组患者术后关节腔出血更多渗入关节远、近端软组织内,引起肢体软组织张力较高,加剧患者肢体肿胀及疼痛,但又不足以引起肢体周径及疼痛的明显变化。
综上所述,本研究比较了TKA、THA术后三种不同引流方式的临床疗效,结果表明:延迟引流可以明显减少术后引流量,减少术后输血量,为临床关节置换术后合理的引流方式;可帮助关节置换患者度过围手术期,减少术后并发症;减轻患者医疗费用,减少临床用血,减少输血需求。
参考文献:
[1]覃健,余存泰,徐中和,等.全髋关节及全膝关节置换术后隐性失血的临床影响[J].中华骨科杂志,2006,26(5):323.
[2]张阳,钱齐荣,吴海山,等.氨甲环酸减少全膝关节置换术失血量的Meta分析[J].中华骨科杂志,2009,29(6):524.
[3]苗兵,毕晓扬,任凯晶,等.氨甲环酸对全膝关节置换术围手术期失血量的影响及安全性评估[J].中华骨科杂志,2009,29(9):864.
[4]Abuzakuk T,Senthil Kumar V,Shenava Y,et a1.Autotransfusion Drains in total knee replacemenr:are they alternatives to homologous transfusion?[J].Int Orhop,2007,31(2):235.
[5]张纪,张洪.人工膝关节置换术后留置引流与否的对比研究[J].中华外科杂志,2011,49(12):1119.
[6]Mendez-Eastman S.New treatment for an old problem: negative-perssure wound therapy[J].Nursing,2002,32( 5):58.
[7]曹力,尼加提·阿不力米提,阿斯哈尔江·买买提明,等.单侧全膝人工关节置换术后引流选择的随机对照研究[J].中国外科杂志,2009,47(18):1390.
[8]高文香,郝军,叶晔,等.双膝关节同时表面置换术后隐性失血及其与引流管的关系[J].中国骨与关节损伤杂志,2008,23(7):575.
(责任编辑胡安娜)
中图分类号:R 687.4
文献标识码:A
文章编号:1674-9545(2015)04-0104-(03)
通讯作者:方冰,whitehy1988@163.com。
收稿日期:2015-11-7

