改良与经典视可尼喉镜气管插管方法在临床教学中的应用
宋端怡,卜林明
(昆明医科大学第四附属医院 云南省第二人民医院 麻醉科,云南 昆明 650021)
视可尼喉镜(shikanioptical stylet,SOS) 是一种可视、可塑、硬杆纤维喉镜,具有便于操作、对张口度要求低、损伤小、成功率高等优点,迄今为止已成为临床上常规气管插管和处理困难气道的工具[1-3]。经典的视可尼喉镜插管方法[4],操作者需一手持镜,另一手固定并上提患者下颌完成气管插管。在临床实践中,我们发现多有不便,随对视可尼喉镜的插管方法进行改进,经临床应用效果较好[5]。改良的视可尼喉镜气管插管方法用于临床教学,未见报道。为此,作者比较了改良法与经典法对初学者掌握的难易程度及插管损伤并发症,现报道如下。
资料与方法 1.一般资料 本研究已获我院医学伦理委员会批准,所有参与研究的患者均签署知情同意书。选择2013年11月-2014年10月到我科进修及轮转学习的住院医师(工作年限3年内,无使用视可尼喉镜经验) 30人,随机分为2组,每组15人,由一位熟练掌握视可尼喉镜两种插管方法的麻醉医师担任带教老师,给予同样的时间,分别通过观看视频和模拟人操作,按改良法(A组) 及经典法(B组) 进行培训教学,使学员熟悉视可尼喉镜的构造、使用方法及操作技巧。每位医师学习过程中使用视可尼喉镜完成10例患者气管插管。
患者纳入标准:ASAⅠ~Ⅱ级拟在全麻下行择期手术的成年患者,年龄(20~65) 岁,术前评估无重要器官功能不全及面罩通气困难,无长期服用影响血压及抗心律失常药物史,共300例患者纳入研究。
2.研究方法 所有患者入室后常规监测无创血压、心电图、呼吸频率及脉搏血氧饱和度。预吸纯氧后,麻醉诱导静脉顺序给予咪达唑仑0.05 mg/kg,舒芬太尼0.5μg/kg,丙泊酚血浆靶控输注2~3μg/ml,待患者意识消失后静注罗库溴铵0.6 mg/kg,3min后由参与学习的医师使用视可尼喉镜完成气管插管。A组按卜林明等[5]的方法完成气管插管,即操作者左手托住患者枕部,保持患者头部处于正中嗅物位,口适当张开,右手持镜将镜杆尖端自左侧口角进入口腔(使镜杆与镜柄平面与口腔张口平面平行),镜杆尖端沿舌面自左向中间、逐步经舌腭弓、咽腭弓进入咽腔(镜杆与镜柄平面逐渐由与口腔张口平面平行转向与矢状面重合),同时将镜杆调至正中位并适度上提,若在颈部正中环甲膜处出现光斑,通过目镜观察到声门裂或气管软骨环时,右手握住SOS手柄并固定位置,左手将气管导管沿镜杆送入气管,退出镜杆即完成插管。B组按贾乃光等[4]推荐的经口角入路方法完成气管插管,即操作者面对患者,右手优势操作者站在患者左前方,左手固定并上提患者下颌,右手持镜自患者口角置入口腔,镜杆沿舌侧经舌腭弓、咽腭弓直达咽腔。镜杆推进过程中观察颈部光斑。当甲状软骨下出现位于颈部正中的光斑后(环甲膜处),通过目镜观察到声门裂或气管环时,将气管导管送入气管退出镜杆即完成插管。操作中当光斑不在颈部正中时将镜杆退出少许后改变方向再次推进,直至颈部正中出现光斑通过目镜确定镜杆进入声门。若为左手优势操作者,则站在患者右前方,操作时左右手对换。2min内不能完成气管插管,则视为插管一次失败,面罩供氧后再次插管。3次均插管失败,由带教老师完成气管插管。插管成功后接麻醉机行控制呼吸,以监护仪能测出呼气末二氧化碳波形为插管成功标志。
3.观察指标 记录2组患者麻醉诱导前(T1),诱导后(T2),气管插管即刻(T3) 及插管后5min(T4)的平均动脉压与心率。
记录每位学习医师完成气管插管时间(即从第一次面罩通气结束至气管插管成功后开始机械通气时间);一次气管插管成功率、气管插管总成功率(含第2次、第3次完成气管插管) 及完成10例患者气管插管所尝试次数;观察喉镜退出后是否带有血迹,确定插管过程中是否损伤口咽部粘膜。
4.统计学方法 统计分析应用SPSS17.0统计软件处理。计量资料用均数±标准差(±s) 表示,组内比较采用重复测量的方差分析,组内两两比较采用S-N-K法,组间比较采用单因素方差分析;计数资料采用卡方检验,P<0.05差异有显著意义。
结 果 1.2组患者性别、年龄、体重及身高构成差异无统计学意(P>0.05),见表1。
2.2组患者平均动脉压、心率麻醉诱导后(T2) 均明显低于诱导前(T1),气管插管即刻(T3)显著高于诱导后(T2) (P<0.05),也高于诱导前(T1),但无显著差异(P>0.05)。气管插管后5分钟(T4) 平均动脉压、心率显著高于诱导后(T2)(P<0.05),低于插管即刻(T3),但差异无统计学意义(P>0.05)。
2组患者间相同时点平均动脉压、心率比较无显著差异(P>0.05),见表2。
3.2组间比较,A组学习医师一次插管成功率及插管总成功率显著高于B组(P<0.05),A组患者插管后咽喉部粘膜损伤率低于B组(P<0.05),见表3。A组完成插管时间为(88.6±48.5)s显著少于B组(142.3±76.9) s,P<0.05;A组每位医师完成10例患者气管插管所尝试插管次数为(15±4)次,明显少于B组(20±5)次,P<0.05。
讨 论 气管插管术是全身麻醉的重要组成部分,是每一位麻醉医师必须掌握的技能。视可尼可视喉镜因其兼有光棒和纤维支气管镜的优点,在临床上处理困难气道时与直接喉镜比较具有明显的优势,因此熟练掌握视可尼喉镜插管技术可以极大提高困难气道患者围术期安全性[6]。经典的视可尼喉镜插管技术均需操作者一手持镜,一手固定并上提患者下颌完成气管插管。国内贾乃光[4]认为视可尼喉镜采用口腔正中入路的插管方法与纤维支气管镜引导气管插管的方式相同,不易掌握且费时较多,故自首次提出口角入路的插管方法后,现国内几乎都采用其推荐的方法进行气管插管,该作者认为这一方法较为直观、简便易学且节约时间。
在熟练掌握贾氏推荐的视可尼喉镜插管方法后,我们结合临床实践将此法进行了改进[5],更好地发挥了视可尼喉镜的优势,提高了一次插管成功率,减少了并发症。同时亦将改良的视可尼喉镜插管方法应用于临床教学观察发现,对于初学者而言,改良法与经典法比较更易学习掌握,且插管成功率高,耗时短,尝试插管次数少及插管后咽喉部损伤轻。分析原因考虑改良法视可尼喉镜插管具有如下优势:首先操作者完成插管过程中始终处于患者头侧,这与使用直接喉镜插管时的站位一致,学习者较熟悉,且操作过程中容易控制镜杆的位置,并且通过目镜观察咽部结构时与使用直接喉镜时看到的图像一致,不易因定位不清导致插管失败。第二,经典视可尼喉镜插管法操作者均需将左手(右手优势者) 部分手指伸入患者口腔内固定并上提患者下颌,这样如遇有多颗下门齿松动或下牙列有金属异物固定者,则可能造成患者牙齿脱落或损伤操作者手指,增加操作者感染疾病的风险。而改良插管法则免去了操作者一手伸入患者口内固定上提下颌的操作,可避免初学者上提下颌力度不适宜对镜杆置入与推进位置造成的不利影响。第三,若为单人完成气管插管操作,经典的视可尼喉镜插管方法操作者在面罩通气结束时需从患者头侧离开变换为面对患者,位于患者左前方(右手优势者) 的操作位置完成气管插管,插管成功后操作者均需回到给氧位为患者联接麻醉机行辅助或控制呼吸;若一旦插管不成功,操作者既需再次返回给氧位为患者供氧,而后回到插管位实施插管,还需在完成插管后回到给氧位连接麻醉机,这样对于初学者而言与改良法操作比较,完成插管耗时必然增加。第四,视可尼喉镜的硬质镜杆操作不当容易在插管过程中造成患者咽喉部损伤,特别在初学者为了调整镜杆位置用力不当可导致咽喉部组织结构的严重创伤,并且经典插管法由于在完成插管过程中操作者需转动身体可致镜杆移动目镜观察视野发生变化,对初学者而言与改良法比较不仅增加了调整镜杆位置的次数及咽喉部损伤的风险,还明显延长了插管时间。
表1 2组患者性别、年龄、体重及身高比较(±s)
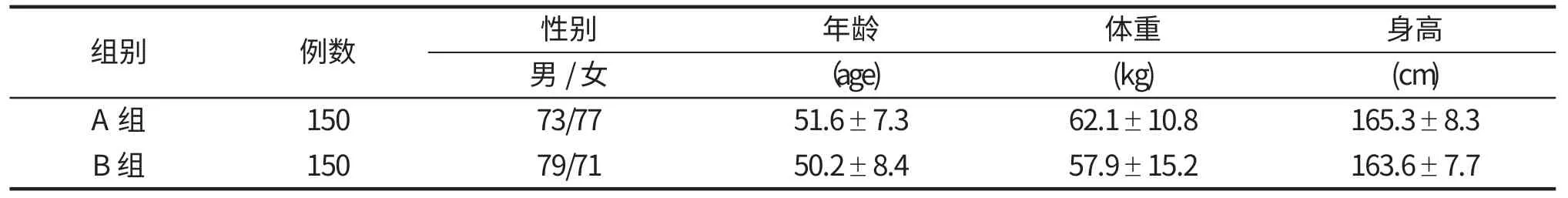
表1 2组患者性别、年龄、体重及身高比较(±s)
组别例数性别年龄体重 身高男/女 (age) (kg) (cm)A组 150 73/77 51.6±7.3 62.1±10.8 165.3±8.3 B组150 79/71 50.2±8.4 57.9±15.2 163.6±7.7
表2 2组患者血压及心率比较(±s)
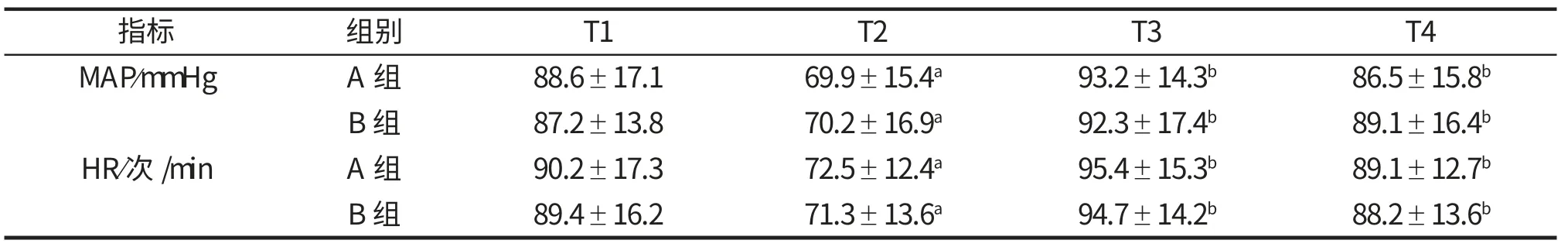
表2 2组患者血压及心率比较(±s)
注:a表示组内各时点与T1时点比较,P<0.05,b表示组内各时点与T2时点比较,P<0.05。
指标MAP/mmHg组别A组B组HR/次/min A组B组T1 88.6±17.1 87.2±13.8 90.2±17.3 89.4±16.2 T2 69.9±15.4a 70.2±16.9a 72.5±12.4a 71.3±13.6a T3 T4 93.2±14.3b 86.5±15.8b 92.3±17.4b 89.1±16.4b 95.4±15.3b 89.1±12.7b 94.7±14.2b 88.2±13.6b

表3 2种方法插管成功率及插管后咽喉粘膜损伤发生率比较
综上所述,改良视可尼喉镜插管方法避免了经典法操作中存在的不足,对于初学者而言易于学习掌握且并发症较少,故在临床麻醉操作技能培训教学中这一方法值得推荐。
[1]SHIKANIAH.New"seeing"stylet scope and method for the management of the difficult airway[J].Otolarygol Head Neck Surg,1999,120(1):113-116.
[2]LIN NA,LIMEI,SHISONG,et al.Shikani Seeing Optical Stylet-aided tracheal intubation in patients with a large epiglottic cyst[J].Chinese Medical Journal,2011,124(17):2795-2798.
[3]李胜华,王长社,陆铭.视可尼喉镜在困难气管插管的应用[J].徐州医学院学报,2010,30(2):121-123.
[4]贾乃光,张亚军.可视可塑型硬光纤喉镜的临床应用.中日友好医院学报,2006,20(4):252-253.
[5]卜林明,沈丽萍,查兴盛,等.比较改良与经典视可尼喉镜气管插管法的临床研究[J].云南医药,2013,6(34):489-492.
[6]李建钢,邓玫,陈璧.视可尼纤维喉镜在困难气道中的临床应用[J].昆明医科大学学报,2013,(12):110-113.

