碳酸氢钠联合金双歧和苯巴比妥治疗新生儿高间接胆红素血症的临床疗效分析
白秀莲,赵 琳
(1.石屏县人民医院 儿科,云南 红河 662200;2.昆明医科大第二附属医院 儿科,云南 昆明 650101)
新生儿黄疸是新生儿科的常见疾病,高胆红素血症是新生儿期最常见症状之一,大多为高间接胆红素血症,病因主要由于出生后红细胞破坏增多以及肠肝循环增加所致[1]。新生儿由于血脑屏障发育不完善,严重病例可导致核黄疸而遗留神经系统永久性损害。美国儿科学会(AAP) 早在1944年就制定了首个新生儿黄疸干预指南[2],我国在2001年也公布了黄疸干预推荐方案[3]。因此积极采取措施防治新生儿期高间接胆红素血症的发生,降低患儿胆红素脑损害,尤为重要。我科采用碳酸氢钠、微生态调节剂、苯巴比妥联合蓝光治疗新生儿高胆红素血症64例,取得满意的疗效,现报道如下。
资料与方法
一、对象 2013年6月-2014年1月因新生儿黄疸住院的新生儿。病人入选标准:胎龄37~42周、出生体重2 500~4 000g,生后黄疸发生时日龄≤7d,血清总胆红素升高达到全国新生儿学组干预推荐方案光疗标准[4]、且结合胆红素<34μmol/L(即高间接胆红素血症),肝功能正常、葡萄糖-6-磷酸脱氢酶活性(G-6-PD) 正常、母亲及新生儿均无遗传、代谢及免疫性疾病、排除患儿红细胞增多症、婴儿肝炎综合症等疾病。将64例患儿随机分为2组:观察组(应用碳酸氢钠组) 32例和对照组(未应用碳酸氢钠组) 32例。其中观察组男性15例,女性17例,日龄1~11d,平均4.65±2.55d;对照组男性16例,女性16例,日龄1~10d,平均4.53±2.30d。2组患儿在胎龄、性别、日龄、出生水平、血清胆红素水平等一般资料比较差异无统计学意义(P>0.05),具有可比性。
二、治疗方法 患儿入院后立即抽血检查肝功能、血清胆红素值,以后每天蓝光治疗前经皮测胆红素值,动态观察胆红素降低情况,并采静脉血进行间断复核,同时观察黄疸消退所需的天数,黄疸消退的标准为血清胆红素<102μmol/L。
观察组:采用蓝光照射治疗,用20W 蓝光灯管双面各6支,光源距患儿体表35cm,灯管使用时间<2 000h,每天照射时间12h;苯巴比妥5mg·kg-1·d-1,分3次口服;同时加用金双歧0.5g,2次/d,加用5%碳酸氢钠2.5ml·kg-1·d-1用2.5倍10%葡萄糖注射液稀释后静脉滴注,1次/d,连用3d。
对照组:采用蓝光照射治疗,用20W 蓝光灯管双面各6支,光源距患儿体表35cm,灯管使用时间<2 000h,每天照射时间12h;苯巴比妥5mg·kg-·1d-1,分3次口服;同时加用金双歧0.5g,2次/d。
三、统计学方法 所得数据经SPSS13统计软件进行统计学处理,计量资料用均值±标准差表示,2组间比较采用t检验,P<0.05有统计学意义。
结 果
2组患儿胆红素水平比较见附表。对照组和观察组患儿治疗前总胆红素平均值分别为(290.66±16.55) μmol/L与(285.98±15.58) μmol/L,2组比较无显著性差异;治疗后第3天,第5天,2组胆红素平均值均较治疗前下降(P<0.05),但观察组下降更加明显,与对照组比较,有显著性差异,见附表。
讨 论
新生儿黄疸是因胆红素在体内积聚引起的皮肤和其他器官黄染,部分高未结合胆红素血症患儿可发生核黄疸,患儿会留有不同程度的神经系统后遗症,重者甚至死亡。新生儿早期是高未结合胆红素血症的高发期。当患儿饥饿、脱水、酸中毒、头颅血肿及颅内出血时,可使原有黄疸加重,未结合的胆红素具有抑制脑组织利用氧的功能,故具有脑细胞毒性。近几年研究表明发生高未结合胆红素血症的患儿在未来的生长发育过程中,依然会表现出不同程度的营养不良、易腹泻、精神萎靡等特点。远期会出现身体及智力方面的问题[5]。胡丽霞[6]等研究发现新生儿高未结合胆红素血症的患儿的身长、体质、神经评分、智力评分与健康儿差异明显。故应高度重视新生儿黄疸。胆红素主要来源于衰老的红细胞,红细胞被破坏后,游离胆红素即未结合胆红素与血清中白蛋白结合直接转运至肝脏,未结合胆红素进入肝脏后,与Y,Z蛋白结合,至滑面内质网,在尿苷二磷酸葡萄糖醛基转移酶的催化下形成水溶性、不能透过半透膜的结合胆红素,经胆汁排泄至肠道。结合胆红素大部分随粪便排出。胆红素的代谢与血浆白蛋白分子的浓度以及血浆pH值密切相关。正常血浆白蛋白分子浓度远超过正常胆红素分子浓度。当血清胆红素浓度超过白蛋白浓度时,或血清pH值降低时,两者结合不牢固。只要血浆pH少许变动或白蛋白浓度降低,胆红素就被置换而释出,即使量很小,也可通过血脑屏障和肝窦的肝细胞膜等,对组织造成损伤。
目前新生儿高间接胆红素血症的治疗方法主要是光照疗法,光疗能有效降低血清未结合胆红素,简单而有效且不良反应小,是治疗新生儿黄疸的一种常用方法。其原理是采用波长与血清胆红素最高吸收波长425~475nm光线相接近的光源照射皮肤,使未结合胆红素经光氧化及异构化作用后产生胆绿素和无毒的水溶性异构体,经胆汁和尿液排除,使血清胆红素浓度降低,减少胆红素弥散到中枢神经系统而起到退黄、防止核黄疸发生的作用。光照疗法适合各种原因引起的间接胆红素升高所致的黄疸,另外输注白蛋白可使血清中游离的未结合胆红素附着于白蛋白,减少未结合胆红素与脑细胞结合的机会,以期降低核黄疸的发生率;苯巴比妥钠是一种肝酶诱导剂,服用苯巴比妥后毛细血管内水分及胆汁流动加速,能诱导肝细胞微粒体增加葡萄糖醛酸转移酶的生成,增加未结合胆红素与葡萄糖醛酸结合的能力,从而增加肝脏清除胆红素的功能,加快血胆红素的下降速度。该药半衰期50~120h,作用时间较慢,需用药2~3d后才显效[7];服用微生物制剂的机理是由于新生儿出生时消化道内没有细菌,而正常菌群的定植需要一定过程,肠道内正常菌落缺乏,加之新生儿肠道内环境偏碱性,肠道蠕动能力差故会导致肠肝循环增加加重新生儿黄疸。微生物制剂可促进新生儿肠道正常菌群的定植,增强肠道的蠕动能力,促进胆红素的排泄,对新生儿高间接胆红素血症有很好的辅助治疗作用。体内酸中毒情况下,体液pH值降低,不仅影响未结合胆红素与白蛋白的结合而加重黄疸,还会使血脑屏障开放程度增加,游离的胆红素可以通过血脑屏障,甚至与白蛋白结合的胆红素也可通过血脑屏障,进入中枢神经系统,引起胆红素脑病[8],为此在针对黄疸患儿进行常规治疗的同时,适量应用5%碳酸氢钠这一碱性液体改善患儿体内pH值降低体内酸度,碱化尿液,促进未结合胆红素与白蛋白的结合,从而加快胆红素的排泄,减少核黄疸的发生。本研究发现在光疗、微生物制剂及苯巴比妥钠口服的基础上输注碳酸氢钠2.5ml·kg-1·d-1,1次/d,与对照组相比,有统计学意义。可以有效降低体内胆红素含量,缩短新生儿高间接胆红素血症的治疗时间。
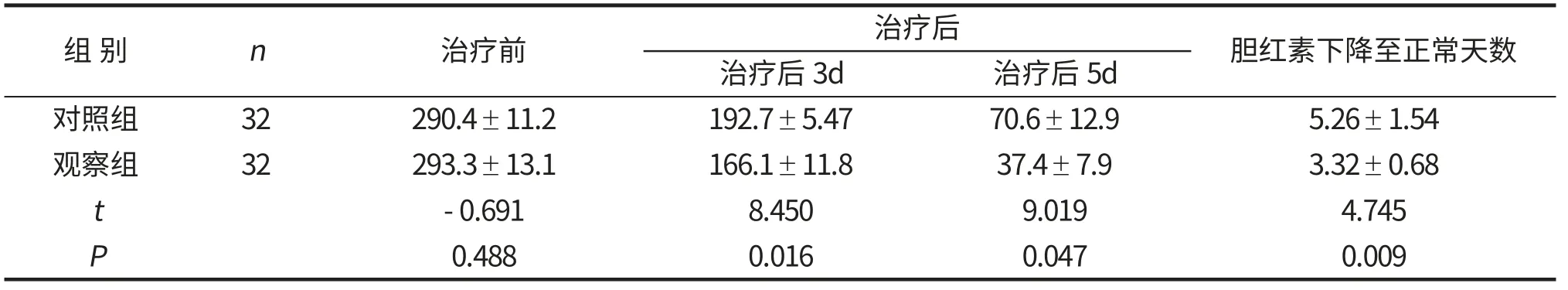
附表 观察组与对照组治疗前后胆红素值变化的比较
新生儿高胆红素血症的治疗是一个综合性治疗,在进行以上治疗的同时必须寻找并去除病因,加强护理,纠正水、电解质紊乱,酸中毒,纠正低氧血症,增加摄入量并减少胆红素的肠肝循环,避免应用引起溶血或抑制肝酶活性的药物。本组资料研究显示在常规治疗的基础上加用碳酸氢钠辅助治疗可以有效降低体内胆红素含量,缩短新生儿高间接胆红素血症的治疗时间。可以作为临床治疗新生儿高间接胆红素血症的辅助治疗方法之一。
[1]KUZNIEWICZMW,ESCOBARGJ,WIS,et al.Risk factors f or severe hyperbilirubinemia among infants with borderline bilirubin levels:a nested case-control study[J].J Pediat,2008,153(2):234-240.
[2]American Academy of Pediatrics Provisional committee for quality improvement and subcommittee on hyperbilirubinemial practice parameter:Management of hyperbilirubinemia in the healthy term newborn[J].Pediatrics,1994,94(4):558-565.
[3]《中华儿科杂志》 编辑委员会中华医学会儿科分会新生儿学组.全国新生儿黄疸与感染学术研讨会纪要(附新生儿黄疸干预推荐方案) [J].中华儿科杂志,2001,39(3):184.
[4]中华医学会儿科分会新生儿学组.全国新生儿黄疸与感染学术研讨会纪要(附新生儿黄疸干预推荐方案)[J].中华儿科杂志,2001,39(3):165-186.
[5]冯枫.新生儿高间接胆红素血症对婴幼儿生长发育的远期影响[J].吉林医学,2013,07:1242-1243.
[6]胡丽霞,程国平,袁丹.新生儿高间接胆红素血症影响婴幼儿生长发育的研究[J].中国民康医学,2013,16:43-96.
[7]汤桂华.负荷量在儿科急症时的应用进展[J].临床儿科杂志,1997,15(3):180.
[8]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].第4版.北京:人民卫生出版社,2011:297.

