泌尿道结石患者尿道感染病原菌分布及耐药性分析
罗湘蓉,郑朋玉,袁军,徐述雄,胡方芳,杨斌
(1.贵州省人民医院中心实验室,贵阳 550002;2.遵义医学院2010级检验系,贵州 遵义 563000;3.贵州省人民医院泌尿外科,贵阳550002)
泌尿道结石患者尿道感染病原菌分布及耐药性分析
罗湘蓉1,郑朋玉2,袁军1,徐述雄3,胡方芳1,杨斌1
(1.贵州省人民医院中心实验室,贵阳 550002;2.遵义医学院2010级检验系,贵州 遵义 563000;3.贵州省人民医院泌尿外科,贵阳550002)
目的对泌尿系结石患者尿道感染的病原菌分布及耐药性的特点进行分析,为临床合理用药提供依据。方法对2011年至2013年我院确诊为泌尿系结石并同时怀疑泌尿感染的泌尿外科住院患者618例进行尿培养。采用全自动微生物分析仪PHOENIX100进行细菌鉴定和药敏,采用科玛嘉念珠菌显色平板和remel酵母菌鉴定板条进行真菌鉴定,采用ATB FUNGUS 3进行真菌药敏。采用WHONET5.6进行病原菌的分布及耐药性统计。结果分离出568株病原菌,革兰阴性菌391株(68.8%),革兰阳性菌128株(22.5%),真菌49株(8.6%);排名前五位病原菌为大肠埃希菌266株(46.8%),粪肠球菌64株(11.3%),肺炎克雷伯菌35株(6.2%),屎肠球菌25株(4.4%),鲍曼不动杆菌22株(3.9%)。药敏结果显示:大肠埃希菌对美洛培南、亚胺培南、阿米卡星、哌拉西林/他唑巴坦、阿莫西林/克拉维酸耐药率较低(<20.0%),分别为0.4%、1.1%、2.3%、7.5%、18.4%。肺炎克雷伯菌的耐药情况与大肠埃希菌相似。粪肠球菌对利奈唑胺、万古霉素、呋喃妥因、氨苄西林耐药率较低(<20%),耐药率分别为0.0%、1.6%、15.6%、18.8%。结论引起泌尿结石合并尿路感染的病原菌以阴性杆菌为主,前三位病原菌为大肠埃希菌、粪肠球菌和肺炎克雷伯菌,可用哌拉西林/他唑巴坦、阿莫西林/克拉维酸等酶抑制剂作为泌尿系结石同时存在尿道感染的患者的经验用药,严重感染可选用亚胺培南、美洛培南作为经验用药。根据药敏结果及时调整用药,至关重要。
泌尿道结石;尿路感染;病原菌;耐药性
泌尿系结石、尿路感染是严重影响人类健康的常见病和多发病。泌尿结石与尿路感染可为互促因素[1]。有效控制尿路感染对防治尿路结石患者围手术期感染和结石复发有重要作用[2]。了解尿路结石患者尿液中细菌感染分布及其药物耐药性,对治疗尿路结石患者尿路感染具有重要意义。不同地区、不同时期,引起感染的病原菌的分布特点及耐药性存在差异。了解本地区引起泌尿系结石患者尿路感染的病原菌的分布特点及耐药性,对合理使用抗菌药物有重要作用。本研究对贵州省人民医院2011年至2013年泌尿结石患者的尿道感染病原菌分布及耐药性进行分析,以帮助临床合理使用抗菌药物。
1 材料与方法
1.1 菌株来源
临床菌株:取2011年至2013年贵州省人民医院泌尿外科住院,确诊为泌尿结石同时怀疑尿道感染患者618例的尿液标本,剔除重复菌株后,培养出568株病原菌。
质控菌株:大肠埃希菌ATCC25922、肺炎克雷伯菌ATCC700603、粪肠球菌ATCC29212、铜绿假单胞菌ATCC27853、金黄色葡萄球菌ATCC25923,均购于卫生部临床检验中心。
1.2 材料
美国BD公司的PHOENIX100型全自动微生物分析仪及其配套试剂;美国Remel公司的酵母菌鉴定板条,法国科玛嘉念珠菌显色培养基;法国梅里埃公司的ATB FUNGUS 3真菌药敏板条;广州迪景微生物公司的血琼脂平板、麦康凯琼脂平板。
1.3 方法
1.3.1 尿液标本采集:多数患者采集中段尿,少数患者通过外科手术采集尿液于灭菌容器内立即送检。
1.3.2 病原菌培养及鉴定:分别取尿液标本10 μL接种于血平板、麦康凯琼脂平板上,35℃孵育16~48 h。分离培养根据《全国检验操作规程》进行,用全自动微生物分析仪PHOENIX100进行细菌鉴定和药敏。采用科玛嘉念珠菌显色培养基和Remel公司的酵母菌鉴定板条进行真菌鉴定,采用ATB FUNGUS 3进行真菌药敏。
1.4 统计学分析
通过whonet 5.6软件进行病原菌的分布及耐药性统计。药敏判断标准按照美国临床实验室标准化研究所(CLSI)2013年版标准进行。
2 结果
2.1 病原菌分布
共分离出568株病原菌,革兰阴性菌391株(68.8%),革兰阳性菌共128株(22.5%),真菌共49株(8.6%);排名前五位病原菌为大肠埃希菌266株(46.8%),粪肠球菌64株(11.3%),肺炎克雷伯菌35株(6.2%),屎肠球菌25株(4.4%),鲍曼不动杆菌22株(3.9%),见表1。
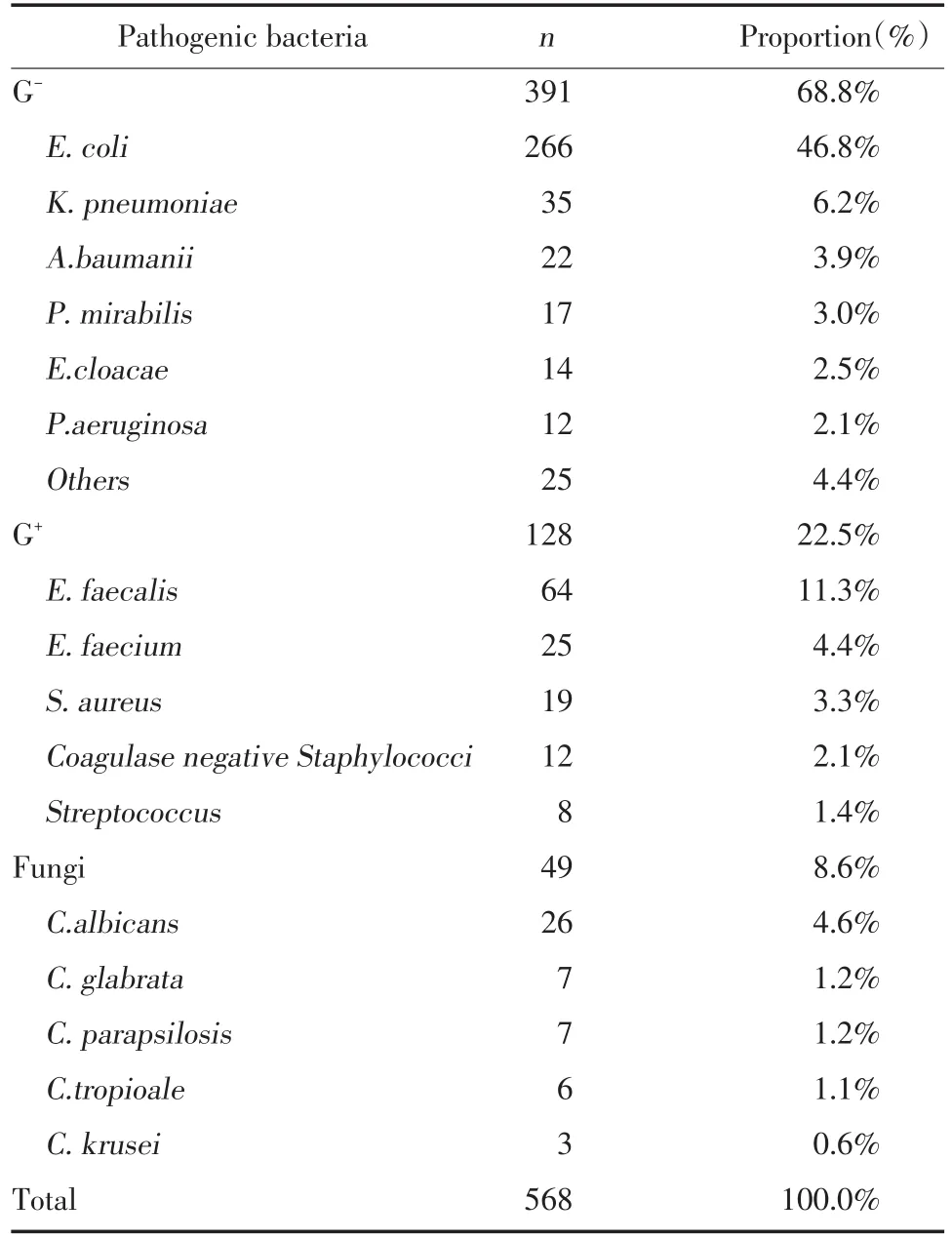
表1 泌尿道结石患者尿培养病原菌分布Tab.1 Distribution of clinical bacteria from urine of patients with urinary tract stones
2.2 革兰阴性菌耐药率
大肠埃希菌对美洛培南、亚胺培南、阿米卡星、哌拉西林/他唑巴坦、阿莫西林/克拉维酸耐药率较低(<20.0%),分别为0.4%、1.1%、2.3%、7.5%、18.4%,对氨苄西林、哌拉西林、喹诺酮类和四环素耐药率较高(>65%)。对于头孢菌素,大肠埃希菌对头孢他啶的耐药率稍低,为31.6%,对头孢唑啉、头孢噻肟、头孢吡肟的耐药率高,分别为72.9%、64.7%、58.3%。肺炎克雷伯菌的耐药情况与大肠埃希菌相似,鲍曼不动杆菌对亚胺培南、美洛培南的耐药率均为22.7%,而对其他抗生素的耐药率>40.0%,见表2。
2.3 革兰阳性菌耐药率
粪肠球菌对利奈唑胺、万古霉素、呋喃妥因、氨苄西林耐药率较低(<20%),耐药率分别为0.0%、 1.6%、15.6%、18.8%,对红霉素、四环素、利福平等耐药率较高(>50.0%);屎肠球菌对多数抗生素的耐药率高于粪肠球菌;耐甲氧西林金黄色葡萄球菌(MRSA)的比例为42.1%,见表3。

表2 革兰阴性菌对常用抗菌药物的耐药性Tab.2 The drug resistance of Escherichia coli to antimicrobial agents
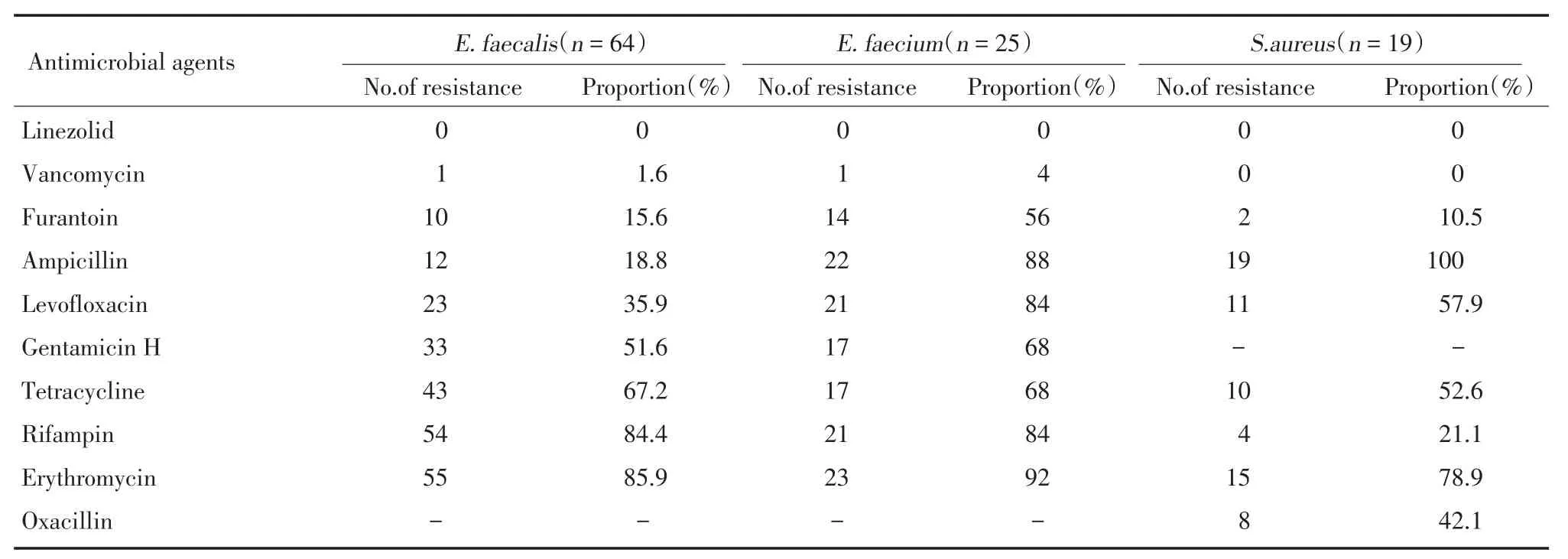
表3 革兰阳性菌对常用抗菌药物的耐药性Tab.3 The drug resistance of Enterococcus to commonly used antimicrobial agents
2.4 真菌耐药率
白色假丝酵母与近平滑假丝酵母菌对5种抗真菌药物的耐药率较低,均<10%,光滑念珠菌对氟康唑耐药率为57.1%,见表4。
3 讨论
本研究从我院618例泌尿结石合并尿路感染患者尿液中分离出568株病原菌,革兰阴性菌391株(68.8%),革兰阳性菌共128株(22.5%),真菌共49株(8.6%)。提示引起泌尿结石合并尿路感染的病原菌以阴性杆菌为主,其次为阳性球菌与真菌。与文献报道[3]的革兰阴性杆菌占62.0%,革兰阳性球菌占26.6%,真菌占11.4%接近。本研究中,引起泌尿结石合并尿路感染的前三位病原菌为大肠埃希菌、粪肠球菌和肺炎克雷伯菌。主要病原菌为大肠埃希菌、肺炎克雷伯菌和肠球菌等肠道细菌,与文献研究一致[4~6];肠道细菌感染属于内源性感染,常由于机体免疫功能下降,菌群移位并大量繁殖所致。本研究中分离出鲍曼不动杆菌等非发酵菌及部分真菌,可能与近年来抗菌药物广泛使用和介入治疗的广泛开展有关。
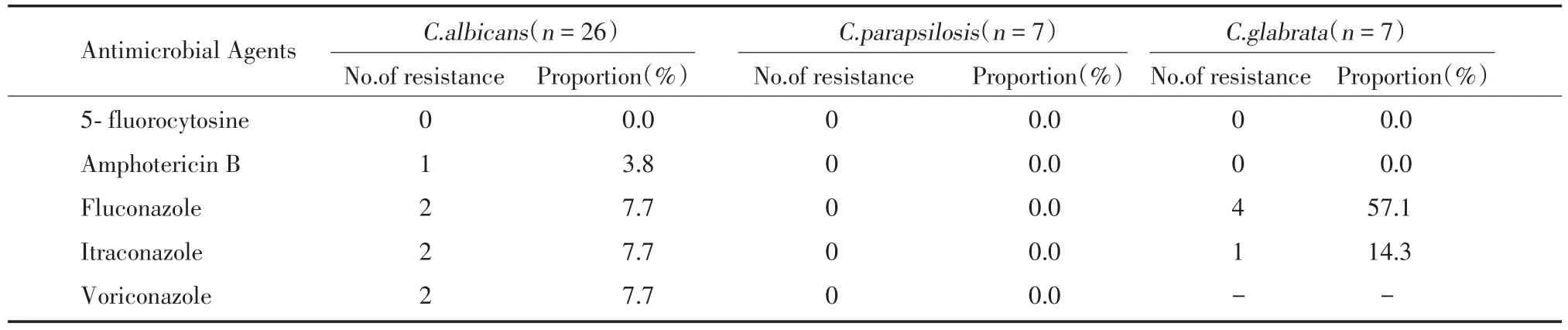
表4 真菌对常用抗菌药物的耐药性Tab.4 The drug resistance of fungi to commonly used antimicrobial agents
本研究中大肠埃希菌和肺炎克雷伯菌对哌拉西林/他唑巴坦、阿莫西林/克拉维酸、碳青霉烯类、阿米卡星等药物较敏感。其中对碳青霉烯类敏感性在98%以上,碳青霉烯类抗菌药物虽然敏感性高,但其价格昂贵,患者不易接受;抗菌谱广,易造成菌群失调,引起真菌二重感染,故仅适用于危重患者的严重感染。考虑到阿米卡星有耳毒性、肾毒性等毒副作用,不适合临床经验用药。
本研究中,大肠埃希菌、肺炎克雷伯菌对青霉素类、头孢菌素类和氨曲南等耐药率高,其原因与其产超广谱β-内酰胺酶(extended spectrum β lactamases,ESBLs)有关[7]。ESBLs是一种丝氨酸蛋白酶衍生物,能水解β-内酰胺环,由质粒介导的传播。本研究中,大肠埃希菌对头孢他啶的耐药性相对较低,头孢吡肟和头孢噻肟的耐药性高,与我国流行的ESBLs基因型主要为CTX-M相符。本研究中大肠埃希菌对喹诺酮类耐药率在65%以上,说明该药已不适合作为泌尿系结石合并尿路感染的一线用药。
肠球菌对头孢菌素类、复方新诺明、克林霉素等抗生素天然耐药。本研究中粪肠球菌对氨苄西林、呋喃妥因、万古霉素、利奈唑胺较敏感。本研究中出现了耐万古霉素的肠球菌,需引起重视。CLSI[8]认为肠球菌属对氨苄西林的结果可用于预报非产β-内酰胺酶肠球菌对阿莫西林/克拉维酸、氨苄西林/舒巴坦、哌拉西林、哌拉西林/他唑巴坦敏感性。本研究中粪肠球菌对氨苄西林的耐药率较低(18.8%),说明粪肠球菌对哌拉西林/他唑巴坦、阿莫西林/克拉维酸的耐药率较低。
值得指出的是,在本研究中引起泌尿结石合并尿路感染的前三位病原菌为大肠埃希菌、粪肠球菌和肺炎克雷伯菌,这3种病原菌对哌拉西林/他唑巴坦、阿莫西林/克拉维酸的耐药率均较低,表明可使用哌拉西林/他唑巴坦、阿莫西林/克拉维酸作为治疗泌尿结石合并尿路感染的经验用药。
本研究中,引起泌尿道结石尿道感染的病原菌种类繁多,不同病原菌对不同抗菌药物耐药性差异明显。同时,多重耐药病原菌的不断出现和增多,提示及时留取标本,进行细菌培养和药敏试验,根据培养结果随时调整治疗至关重要。
[1]吴在德,吴肇汉.外科学[M].7版.北京:人民卫生出版社,2012:679-680.
[2]薛爱兵,金讯波,张海洋,等.泌尿系感染与肾结石复发的临床探讨[J].泌尿外科杂志(电子版),2014,6(2):15-20.
[3]余良芳,张宏伟.尿结石合并尿路感染的病原菌分布及耐药性分析[J].医药前沿,2013,3(28):155-156.
[4]林泉,张旭,彭经宙.成人尿路感染的病原菌调查与耐药性分析[J].中华医院感染学杂志,2014,24(5):1107-1109.
[5]金春梅.泌尿系感染的病原菌组成及耐药分析[J].现代预防医学,2012,39(23):6375-6376.
[6]葛雷,单中杰,韩前河,等.泌尿系统感染病原菌的耐药分析及临床治疗[J].中国医药科学,2013,3(9):13-14.
[7]叶燕崧,梁杰昌.尿路感染产超广谱β-内酰胺酶大肠埃希菌耐药性分析[J].中华全科医学,2013,11(6):947-948.
[8]Clinical and Laboratory Standards Institute.Performance standards for antimicrobial susceptibility testing;Twenty-fourth informational supplement[J].M100-S24,2014,34(1):77.
(编辑 于 溪)
Pathogens and Drug Resistance Characteristics of Urinary Infection Patients with Urinary Calculi
LUOXiang-rong1,ZHENGPeng-yu2,YUANJun1,XU Shu-xiong3,HUFang-fang1,YANG Bin1
(1.Central Laboratory,People′s Hospital of Guizhou Province,Guiyang 550002,China;2.Department of Laboratory 2010,Zunyi Medical College,Zunyi563000,China;3.Department of Urinary Surgery,People′s Hospital of Guizhou Province,Guiyang 550002,China)
ObjectiveTo study the pathogens distribution and drug resistance of urinary infection patients with urinary calculi,so as to provide help for clinical rational drug use.MethodsThe pathogens were cultured from urine specimens that collected from 618 patients admitted in Urology Surgery ward ofGuizhou ProvincialPeople's Hospitalfrom 2011 to 2013.These patients were diagnosed with urinary calculi,also suspected ofurinary tract infection.Bacteria′identification and susceptibility testing were tested by Phoenix-100 automated pathogens identification/susceptibility system.Yeast identification were tested by CHROMagar Candida color flat panel and remel yeast identification strip.Antifungal susceptibility was tested using ATB FUNGUS 3.Pathogens′distribution and drug resistance were statistical analyzed by WHONET5.6.ResultsA total of 568 strains of pathogens were collected,including gram-negative bacteria 68.8%(391/568),gram-positive cocci 22.5%(128/568),fungi 8.6%(49/568). The top five pathogens were E.coli 46.8%(266/568),E.faecalis 11.3%(64/568),K.pneumoniae 6.2%(35/568),E.faecium 4.4%(25/568)and A.baumannii 3.9%(22/568).Lower than 20%of E.coli were resistant to Imipenem,Meropenem,Amikacin,Cefoxitin and Piperacillin/tazobactam,with resistant ratio of 0.4%,1.1%,2.3%,7.5%and 18.4%,respectively.Drug resistance of K.pneumoniae was similar to E.coli.Lower than 20%of E.faecalis were resistant to Vancomycin,Linezolid,Nitrofurantoin and Ampicillin,with the resistant ratio of 0.0%,1.6%,15.6%and 18.8%,respectively.ConclusionUrinary infection with urinary calculiwasmainly caused by gram-negative bacteria.The top three pathogenswere E.coli,E.faecalis,K.pneumoniae.Piperacillin/tazobactam and Amoxicillin/clavulanic acid can be used as experience treatment.Imipenem,Meropenem can be used as experience treatment when severe infections happened.Moreover,it is important to adjust the treatment according to culture results.
urinary infection;urinary calculi;pathogens;drug resistance
R378;R691
A
0258-4646(2015)11-1031-04
罗湘蓉(1973-),女,副主任技师,硕士.
袁军,E-mail:99430junyuan@163.com
2015-04-15
网络出版时间:

